Wirkstoffe: Methotrexat
METHOTREXAT 50 mg Pulver zur Herstellung einer Injektionslösung
METHOTREXAT 500 mg Pulver zur Herstellung einer Injektionslösung
METHOTREXAT 1 g Pulver zur Herstellung einer Injektionslösung
METHOTREXAT 50 mg / 2 ml Injektionslösung
METHOTREXAT 500 mg / 20 ml Injektionslösung
METHOTREXAT 1 g / 10 ml Injektionslösung
METHOTREXAT 5 g / 50 ml Injektionslösung
Methotrexat-Packungsbeilagen sind für Packungsgrößen erhältlich: - METHOTREXATE 50 mg Pulver zur Herstellung einer Injektionslösung, METHOTREXATE 500 mg Pulver zur Herstellung einer Injektionslösung, METHOTREXATE 1 g Pulver zur Herstellung einer Injektionslösung, METHOTREXATE 50 mg / 2 ml Injektionslösung, METHOTREXATE 500 mg / 20 ml Injektionslösung, METHOTREXATE 1 g / 10 ml Injektionslösung , METHOTREXAT 5 g / 50 ml Injektionslösung
- METHOTREXATE 2,5 mg Tabletten, METHOTREXATE 5 mg Pulver zur Herstellung einer Injektionslösung, METHOTREXATE 7,5 mg / ml Injektionslösung, METHOTREXATE 10 mg / 1,33 ml Injektionslösung, METHOTREXATE 15 mg / 2 ml Injektionslösung, METHOTREXATE 20 mg / 2 , 66 ml Injektionslösung.
Warum wird Methotrexat verwendet? Wofür ist das?
PHARMAKOTHERAPEUTISCHE KATEGORIE
Antineoplastisch.
THERAPEUTISCHE HINWEISE
Methotrexat ist indiziert zur antineoplastischen Chemotherapie der folgenden Formen: Mammakarzinom, Chorionkarzinom und ähnliche trophoblastische Erkrankungen, akute und subakute lymphatische und meningeale Leukämie, Lymphosarkom, Mycosis fungoides.
Klinische Forschungen haben gezeigt, dass es bei Leukämie im Kindesalter wesentlich wirksamer ist als bei Leukämie bei Erwachsenen.In einigen Fällen von akuter Leukämie führte es zu einer klinischen Besserung und verlängerten Überlebenszeit von einigen Wochen bis zu 2 Jahren.Das erhaltene hämatologische Bild aus Blutuntersuchungen und Knochenmarkausstrichen nach der Verabreichung von Methotrexat, können für unterschiedliche Zeiträume fast nicht mehr vom Normalzustand zu unterscheiden sein. Die besten Effekte wurden bei akuten Leukämien beobachtet, die durch das Vorhandensein von hochgradig unreifen Formen im Knochenmark und Blut gekennzeichnet sind. Es wurden günstige Ergebnisse mit Methotrexat bei Chorionkarzinomen berichtet.
Methotrexat ist besonders indiziert in der Mono- oder Polychemotherapie zur Behandlung von: osteogenem Sarkom, akuter Leukämie, bronchogenem Karzinom, epidermoidem Karzinom des Kopfes und Halses.
Kontraindikationen Wenn Methotrexat nicht angewendet werden sollte
Überempfindlichkeit gegen den Wirkstoff oder einen der sonstigen Bestandteile.
Methotrexat ist während der Schwangerschaft kontraindiziert.
Seine Anwendung kann bei schwangeren Frauen teratogene Wirkungen, fötalen Tod, Embryotoxizität und Abtreibung verursachen. Bei der Behandlung neoplastischer Erkrankungen sollte es nur angewendet werden, wenn der potenzielle Nutzen das Risiko für den Fötus überwiegt.
Frauen im gebärfähigen Alter sollten eine Methotrexat-Therapie erst beginnen, wenn eine Schwangerschaft ausgeschlossen ist; sie müssen umfassend über die schwerwiegenden Risiken für den Fötus aufgeklärt werden, wenn während der Behandlung mit Methotrexat eine Schwangerschaft eintritt. Wenn einer der Partner mit Methotrexat behandelt wird, sollte eine Schwangerschaft vermieden werden. Das optimale Zeitintervall zwischen dem Beenden der Behandlung mit Methotrexat durch einen der Partner und dem Eintreten einer Schwangerschaft wurde noch nicht eindeutig festgelegt (siehe „Besondere Warnhinweise“). Die Empfehlungen zu den Zeitintervallen aus der publizierten Literatur reichen von 3 Monaten bis zu einem Jahr.
Methotrexat kommt in der menschlichen Muttermilch vor. Methotrexat ist bei stillenden Frauen kontraindiziert, da es beim Säugling schwerwiegende Nebenwirkungen hervorrufen kann.
Das höchste Verhältnis von Methotrexat-Konzentrationen in der Muttermilch zu Plasma betrug 0,08:1. Methotrexat-Formulierungen und Verdünnungsmittel, die Konservierungsstoffe enthalten, sollten nicht zur intrathekalen Verabreichung oder zur Hochdosistherapie von Methotrexat verwendet werden.
Schwere Niereninsuffizienz
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Methotrexat beachten?
Methotrexat hat das Potenzial, schwere toxische Reaktionen hervorzurufen, die normalerweise von der Dosierung abhängig sind.
Patienten, die sich einer Methotrexat-Therapie unterziehen, sollten engmaschig überwacht werden, um die Anzeichen und Symptome möglicher toxischer Wirkungen oder Nebenwirkungen so schnell wie möglich zu erkennen und zu bewerten. Für die Anwendung von Methotrexat in der Chemotherapie sind eine Vorbehandlungsuntersuchung und regelmäßige hämatologische Kontrollen erforderlich, da das Arzneimittel möglicherweise eine unterdrückende Wirkung auf die hämatopoetische Funktion hat.
Es kann jederzeit und auch in geringen Dosen plötzlich auftreten.
Jeder starke Abfall der Blutkörperchenzahl weist darauf hin, dass die Verabreichung des Arzneimittels sofort abgebrochen und eine geeignete Therapie eingeleitet werden sollte.Bei Patienten mit Krebs und vorbestehender Knochenmarkaplasie, Leukopenie, Thrombozytopenie oder Anämie sollte das Produkt mit Vorsicht und nur dann angewendet werden, wenn es unbedingt erforderlich ist Methotrexat wird hauptsächlich über die Nieren ausgeschieden Eine Methotrexat-Therapie sollte bei Patienten mit Niereninsuffizienz mit äußerster Vorsicht und mit reduzierten Dosierungen erfolgen, da eine eingeschränkte Nierenfunktion die Elimination von Methotrexat verringert. Bei eingeschränkter Nierenfunktion sollte Methotrexat mit äußerster Vorsicht und in reduzierter Dosierung eingenommen werden, da eine eingeschränkte Nierenfunktion zu einer verzögerten Elimination von Methotrexat führt. Die Nierenfunktion des Patienten sollte vor und während der Therapie mit Methotrexat bestimmt werden, wobei große Vorsicht geboten ist, wenn eine schwere Niereninsuffizienz festgestellt wird. In diesem Fall sollte die Dosis reduziert oder das Medikament ausgesetzt werden, bis sich die Nierenfunktion verbessert.
Methotrexat verursacht Hepatotoxizität, Leberfibrose und Zirrhose, jedoch im Allgemeinen nur nach längerer Anwendung.
Ein akuter Anstieg der Leberenzyme wurde häufig beobachtet; diese sind in der Regel vorübergehend und asymptomatisch und scheinen auch nicht prädiktiv für eine nachfolgende Lebererkrankung zu sein. Nach längerer Anwendung zeigt die Leberbiopsie oft histologische Veränderungen und es wurde über Fibrose und Zirrhose berichtet; letzterem dürfen auch keine Symptome oder abnorme Leberfunktionstests bei der Psoriasis-Population vorausgehen.
Regelmäßige Leberbiopsien werden im Allgemeinen für Psoriasis-Patienten unter Langzeitbehandlung empfohlen. Anhaltende Anomalien bei Leberfunktionstests können dem Auftreten von Fibrose oder Zirrhose bei der Bevölkerung mit rheumatoider Arthritis vorausgehen.
Methotrexat verursachte eine Reaktivierung der Hepatitis-B-Infektion oder eine Verschlimmerung der Hepatitis-C-Infektion, was in einigen Fällen zum Tod führte. Einige Fälle von Hepatitis-B-Reaktivierung sind nach Absetzen von Methotrexat aufgetreten. Klinische und Laboruntersuchungen sollten durchgeführt werden, um eine vorbestehende Lebererkrankung bei Patienten mit früheren Hepatitis-B- und -C-Infektionen zu beurteilen.Auf der Grundlage dieser Untersuchungen ist eine Behandlung mit Methotrexat bei einigen Patienten möglicherweise nicht indiziert.
Blutungszeit, Gerinnungszeit und Blutgruppenbestimmung sollten vor einer Transfusion oder Operation erfolgen.
Methotrexat muss unter persönlicher und enger Aufsicht des Arztes verabreicht werden, der dem Patienten nicht auf einmal größere Mengen verschreiben sollte, als die für eine 6-7-tägige Therapie erforderliche Dosis. Wöchentlich sollte ein großes Blutbild erstellt werden. Unmittelbar nach Auftreten der ersten Anzeichen von Ulzeration, Blutung, Durchfall oder signifikanter Depression sollte die Dosierung abgebrochen oder die Dosierung reduziert werden.
Patienten mit rheumatoider Arthritis haben das Risiko, eine Lungenerkrankung mit rheumatoider Arthritis zu entwickeln, die oft mit einer interstitiellen Lungenerkrankung verbunden ist.
Methotrexat hat, wie die meisten Krebs- und Immunsuppressiva, bei Tieren unter bestimmten Versuchsbedingungen krebserregende Eigenschaften gezeigt. Methotrexat sollte nur von Ärzten angewendet werden, die Erfahrung auf dem Gebiet der Antimetaboliten haben.
Die Patienten sollten über die potenziellen Risiken und Vorteile der Anwendung von Methotrexat (einschließlich der ersten Symptome und Anzeichen einer Toxizität) aufgeklärt werden, die Notwendigkeit, ihren Arzt gegebenenfalls schnell zu konsultieren, und die Notwendigkeit einer engmaschigen Nachsorge, einschließlich medizinischer Tests Toxizität Die Risiken von Auswirkungen auf die Fortpflanzungsfähigkeit sollten mit sowohl weiblichen als auch männlichen Patienten, die mit Methotrexat behandelt werden, besprochen werden.
Folatmangelzustände können die Toxizität von Methotrexat erhöhen
Verträglichkeit
Magen-Darm-System
Bei Erbrechen, Durchfall oder Stomatitis, die zu Dehydration führt, sollte eine unterstützende Therapie eingeleitet und Methotrexat abgesetzt werden, bis die Symptome abgeklungen sind.
Blutsystem
Methotrexat kann die Hämatopoese unterdrücken und Anämie, aplastische Anämie, Panzytopenie, Leukopenie, Neutropenie und/oder Thrombozytopenie verursachen Methotrexat sollte bei Patienten mit vorbestehender hämatopoetischer Mangelhaftigkeit mit Vorsicht angewendet werden (siehe Abschnitt 4.5). Die Thrombozytenzahl wird typischerweise 5–13 Tage nach Verabreichung einer i.v. Bolusdosis erreicht (mit Erholung in 14–28 Tagen).Leukozyten und Neutrophile können manchmal zwei Abnahmen zeigen: die erste in 4–7 Tagen und der zweite Tiefpunkt nach 12–21 Tagen , mit anschließender Genesung Klinische Folgen wie Fieber, Infektionen und Blutungen an verschiedenen Stellen können auftreten Bei der Behandlung von malignen Erkrankungen sollte Methotrexat nur dann fortgesetzt werden, wenn der potenzielle Nutzen das Risiko einer schweren Myelosuppression überwiegt Bei Psoriasis und rheumatoider Arthritis sollte Methotrexat bei einem deutlichen Abfall des Blutbildes sofort abgesetzt. von Blutzellen.
Lebersystem
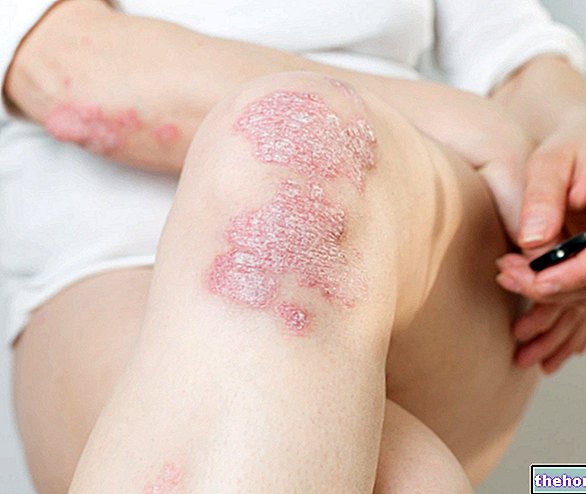
Methotrexat verursacht akute Hepatitis und chronische Hepatotoxizität (Fibrose und Zirrhose). Chronische Toxizität ist lebensbedrohlich und trat im Allgemeinen nach längerer Anwendung (normalerweise 2 Jahre oder mehr) und nach einer kumulativen kumulativen Dosis von mindestens 1,5 Gramm auf.In Studien an Patienten mit Psoriasis scheint die Hepatotoxizität eine Funktion der kumulativen Gesamtdosis und scheint durch Alkoholismus, Fettleibigkeit, Diabetes und Alter verstärkt zu werden. Vorübergehende Anomalien der Leberparameter werden häufig nach der Verabreichung von Methotrexat beobachtet und stellen normalerweise keinen Grund dar, die Behandlung zu ändern. Anhaltende Leberanomalien und/oder eine Abnahme des Serumalbumins können auf eine schwere Lebertoxizität hinweisen.
Bei Psoriasis sollten vor der Anwendung wiederholt Leberfunktions- und Leberschädigungstests einschließlich Serumalbuminmessung und Prothrombinzeit durchgeführt werden. Während der Entwicklung einer Fibrose oder Zirrhose sind die Leberfunktionstestwerte oft normal.
Diese Läsionen können nur mit einer Biopsie nachgewiesen werden. Leberbiopsie wird empfohlen:
- vor Behandlungsbeginn oder unmittelbar nach Behandlungsbeginn (2-4 Monate);
- bei Erreichen einer kumulativen Gesamtdosis von 1,5 g;
- nach jeder weiteren Dosis von 1,0 bis 1,5 g.
Bei mäßiger Fibrose oder Zirrhose jeglicher Art die Behandlung abbrechen. Bei leichter Fibrose wird in der Regel empfohlen, die Biopsie nach 6 Monaten zu wiederholen. Leichtere histologische Veränderungen wie Fettleber und geringgradige Pfortaderentzündungen sind vor Therapiebeginn relativ häufig. Obwohl diese geringfügigen Veränderungen normalerweise keinen Grund für den Abbruch oder die Nichtverschreibung der Methotrexat-Behandlung darstellen, sollte das Arzneimittel mit Vorsicht angewendet werden.
Bei rheumatoider Arthritis wurden das Alter des Patienten zum Zeitpunkt der ersten Methotrexat-Gabe und die Dauer der Therapie als Risikofaktoren für eine Hepatotoxizität berichtet. Anhaltende Anomalien bei Leberfunktionstests können dem Auftreten von Fibrose oder Zirrhose bei der Bevölkerung mit rheumatoider Arthritis vorausgehen. Bei Patienten mit rheumatoider Arthritis, die mit Methotrexat behandelt werden, sollten zu Studienbeginn und in Abständen von 4 bis 8 Wochen Leberfunktionstests durchgeführt werden.
Bei Patienten mit übermäßigem Alkoholkonsum in der Vorgeschichte sollte vor der Behandlung eine Leberbiopsie durchgeführt werden; Ausgangswerte von anhaltend auffälligen Leberfunktionstests oder chronischer Hepatitis Typ B oder C. Eine Leberbiopsie sollte während der Therapie bei anhaltenden Leberfunktionstest-Auffälligkeiten oder bei Unterschreitung der Serumalbuminwerte (im Kontext einer gut kontrollierten" rheumatoiden Arthritis).
Wenn die Ergebnisse der Leberbiopsie leichte Veränderungen zeigen (Roenigk-Skala I, II, IIIa), kann die Methotrexat-Therapie durch Überwachung des Patienten gemäß den obigen Empfehlungen fortgesetzt werden. Die Methotrexat-Therapie sollte bei allen Patienten abgebrochen werden, die anhaltende Anomalien der Leberfunktionswerte aufweisen und sich einer Leberbiopsie verweigern, sowie bei allen Patienten, bei denen die Leberbiopsie mäßige bis schwere Veränderungen (Roenigk-IIIb-Skala oder IV) zeigt.
Immunologische Zustände
Methotrexat sollte bei Vorliegen aktiver Infektionen mit äußerster Vorsicht angewendet werden und ist im Allgemeinen bei Patienten mit manifesten oder im Labor nachgewiesenen Immunschwächesyndromen kontraindiziert.
Immunisierung
Impfungen können während der Methotrexat-Therapie weniger immunogen sein. Eine Impfung mit Lebendimpfstoffen wird im Allgemeinen nicht empfohlen.Bei Patienten, die Methotrexat erhielten, wurde nach einer Pockenvirus-Impfung über eine disseminierte Impfinfektion berichtet.
Infektionen
Es kann zu einer Lungenentzündung kommen (die in einigen Fällen zu Atemversagen führen kann). Bei der Behandlung mit Methotrexat können lebensbedrohliche opportunistische Infektionen, insbesondere Pneumocystis-carinii-Pneumonie, auftreten. Wenn sich ein Patient mit pulmonalen Symptomen vorstellt, sollte immer die Möglichkeit einer Penumocystis-carinii-Pneumonie in Betracht gezogen werden.
Nervöses System
Nach intravenöser Verabreichung von Methotrexat bei Patienten, die sich einer kraniospinalen Bestrahlung unterzogen, wurden Fälle von Leukenzephalopathie berichtet. Schwere Neurotoxizität, die sich häufig als fokale oder generalisierte Anfälle manifestiert, wurde unerwartet häufiger bei pädiatrischen Patienten mit akuter lymphatischer Leukämie berichtet, die mit mittleren Dosen von intravenös verabreichtem Methotrexat (1 g/m2) behandelt wurden. Bei symptomatischen Patienten wurden in Studien mit bildgebenden Verfahren häufig mikroangiopathische Leukenzephalopathie und/oder Verkalkungen beobachtet. Chronische Leukenzephalopathie wurde auch bei Patienten berichtet, die auch ohne Bestrahlung des Schädels wiederholt hohe Dosen Methotrexat mit Calciumfolinat-Rescue erhalten haben. Es gab auch Fälle von Leukenzephalopathie bei Patienten, die orales Methotrexat erhielten. Das Absetzen von Methotrexat führt nicht immer zu einer vollständigen Genesung.
Bei Patienten, die mit hochdosierten Therapien behandelt wurden, wurde ein vorübergehendes akutes neurologisches Syndrom beobachtet. Manifestationen dieses neurologischen Syndroms können Verhaltensauffälligkeiten, fokale sensomotorische Zeichen, einschließlich vorübergehender Blindheit, und abnormale Reflexe umfassen. Die genaue Ursache ist unbekannt. Nach intrathekaler Anwendung von Methotrexat kann die Toxizität, die im Zentralnervensystem auftreten kann, wie folgt klassifiziert werden: akute chemische Arachnoiditis mit Symptomen wie Kopfschmerzen, Rückenschmerzen, Nackensteifigkeit und Fieber; subakute Myelopathie, gekennzeichnet z Beteiligung einer oder mehrerer Spinalnervenwurzeln Chronische Leukenzephalopathie, die sich zB mit Verwirrtheit, Reizbarkeit, Schläfrigkeit, Ataxie, Demenz, Krampfanfällen und Koma manifestiert Zentralnervensystem kann fortschreitend und sogar tödlich verlaufen Kraniale Bestrahlung kombiniert mit intrathekaler Gabe von Methotrexat die Inzidenz von Leukenzephalopathie erhöhen Anzeichen einer Neurotoxizität (meningeale Reizung, permanente oder vorübergehende Parese, Enzephalopathie) sollten nach intrathekaler Verabreichung von Methotrexat überwacht werden.
Die intrathekale und intravenöse Verabreichung von Methotrexat kann akute Enzephalitis und akute Enzephalopathie mit tödlichem Ausgang verursachen.
Es gab Berichte über Patienten mit periventrikulärem Zentralnervensystem-Lymphom, die unter intrathekaler Verabreichung von Methotrexat einen Hirnvorfall entwickelten.
Fälle schwerer neurologischer Nebenwirkungen, die von Kopfschmerzen bis hin zu Lähmungen, Koma und schlaganfallähnlichen Episoden reichten, wurden hauptsächlich bei jungen Menschen und Jugendlichen berichtet, die Methotrexat in Kombination mit Cytarabin erhielten.
Atmungssystem
Lungenanzeichen und -symptome, zum Beispiel trockener unproduktiver Husten, Fieber, Husten, Brustschmerzen, Dyspnoe, Hypoxämie und Röntgenthoraxinfiltrat oder unspezifische Lungenentzündung, die während der Behandlung mit Methotrexat auftreten, können auf eine potenziell schädliche Verletzung hinweisen und ein Absetzen der Behandlung erforderlich machen und sorgfältige Überwachung Lungenläsionen können bei jeder Dosierung auftreten Eine Infektion (einschließlich Pneumonie) sollte ausgeschlossen werden.
Lungenfunktionstests können bei Verdacht auf eine Lungenerkrankung hilfreich sein, insbesondere wenn Ausgangsdaten verfügbar sind.
Harnsystem
Methotrexat kann Nierenschäden verursachen, die zu akutem Nierenversagen führen können. Es wird empfohlen, der Nierenfunktion, einschließlich angemessener Flüssigkeitszufuhr, Alkalisierung des Urins, Methotrexata-Dosierung und Beurteilung der Nierenfunktion, äußerste Aufmerksamkeit zu widmen.
Wenn möglich, sollte die gleichzeitige Anwendung von Protonenpumpenhemmern (PPI) und hochdosiertem Methotrexat vermieden werden und bei Patienten mit eingeschränkter Nierenfunktion ist Vorsicht geboten.
Haut
Nach Einzel- oder Mehrfachdosierung von Methotrexat wurde über schwerwiegende, gelegentlich tödliche Hautreaktionen wie Stevens-Johnson-Syndrom, toxische epidermale Nekrolyse (Lyell-Syndrom) und Erythema multiforme berichtet.
Reaktionen traten innerhalb von Tagen nach oraler, intramuskulärer, intravenöser oder intrathekaler Verabreichung von Methotrexat auf. Nach Absetzen der Behandlung wurde über Heilung berichtet
Labortests
Allgemein
Patienten unter Methotrexat-Therapie sollten sorgfältig überwacht werden, um etwaige toxische Wirkungen unverzüglich zu erkennen.
Für eine ordnungsgemäße klinische Bewertung von Patienten, die sich einer Methotrexat-Therapie unterziehen oder einer Therapie unterzogen werden, sollten die folgenden Labortests durchgeführt werden: großes Blutbild mit Thrombozytenzahl, Hämatokrit, Urinanalyse, Nierenfunktionstest und Leberfunktionstest, „Hepatitis-B- und Hepatitis-C-Infektion Außerdem muss eine Röntgenaufnahme durchgeführt werden. Diese Tests dienen der Feststellung etwaiger Funktionsstörungen und müssen vor, während und am Ende der Therapie durchgeführt werden. Eine häufigere Kontrolle kann auch zu Beginn der Therapie angezeigt sein Therapie oder bei einer Dosisänderung oder in Phasen mit erhöhtem Risiko für hohe Methotrexat-Blutspiegel (z. B. Dehydratation). Ein großes Blutbild sollte im ersten Therapiemonat täglich und danach dreimal pro Woche durchgeführt werden Eine Leberbiopsie oder Knochenmarkbiopsie kann während einer Langzeit- oder Hochdosistherapie sinnvoll oder wichtig sein.
Lungenfunktionstest
Lungenfunktionstests können bei Verdacht auf eine Lungenerkrankung hilfreich sein, insbesondere wenn Ausgangsdaten verfügbar sind.
Serumspiegel von Methotrexat
Die Überwachung der Serumspiegel von Methotrexat kann dessen Toxizität und Mortalität signifikant reduzieren. Patienten mit den folgenden Erkrankungen sind prädisponiert für die Entwicklung hoher oder verlängerter Methotrexat-Spiegel und profitieren von einer regelmäßigen Überwachung der Spiegel: Pleuraerguss, Aszites, Verschluss des Magen-Darm-Trakts, vorangegangene Cisplatin-Therapie, Dehydratation, Azidurie, eingeschränkte Nierenfunktion.
Bei einigen Patienten kann es bei Fehlen dieser Merkmale zu einer verlängerten Clearance von Methotrexat kommen. Es ist wichtig, dass die Patienten innerhalb von 48 Stunden identifiziert werden, da die Toxizität von Methotrexat möglicherweise nicht reversibel ist, wenn die Calciumfolinat-Rescue um mehr als 42-48 Stunden verzögert wird.
Die Methode zur Überwachung der Methotrexat-Konzentrationen variiert von Zentrum zu Zentrum.
Die Überwachung der Methotrexat-Konzentrationen sollte die Bestimmung der Methotrexat-Spiegel nach 24, 48 oder 72 Stunden und die Bewertung der Verringerungsrate der Methotrexat-Konzentrationen (oder die Bestimmung, wie lange die Rettung mit Calciumfolinat fortgesetzt werden soll) umfassen.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Methotrexat beeinflussen?
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie vor kurzem andere Arzneimittel eingenommen haben, auch wenn es sich um nicht verschreibungspflichtige Arzneimittel handelt.
Salicylate, einige Sulfonamide, para-Aminobenzoesäure (PABA), Phenylbutazon, Diphenylhydantoin, Tetracycline und Chloramphenicol können die Bindung von Methotrexat an Plasmaproteine verdrängen. Methotrexat bindet teilweise an Serumalbumin und die Toxizität kann durch Verdrängung durch andere stark bindende Medikamente erhöht werden gegen Plasmaproteine wie Salicylate, Phenylbutazon, Phenytoin und Sulfonamide und einige Antibiotika wie Penicilline, Tetracyclin, Pristinamycin, Probenecid und Chloramphenicol
Da Methotrexat nach glomerulärer Filtration, aktiver tubulärer Sekretion sowie passiver tubulärer Reabsorption unverändert renal ausgeschieden wird, kann jedes nephrotoxische Arzneimittel die renale Ausscheidung von Methotrexat reduzieren. Der renale tubuläre Transport von Methotrexat wird durch Probenecid reduziert, die Anwendung von Methotrexat mit diesem Arzneimittel sollte sorgfältig überwacht werden. Phenylbutazon in Kombination mit Methotrexat hat in einigen Fällen Toxizität mit Fieber und Hautulzerationen, Knochenmarkdepression und Tod bei Septikämie verursacht. Der Mechanismus dieser Wirkung ist dreifach: Verdrängung von Methotrexat von der Bindung an Plasmaproteine, Hemmung der renalen tubulären Sekretion und Knochenmarkdepression. Darüber hinaus scheint Phenylbutazon auch Nierenschäden zu verursachen, die zu einer Ansammlung von Methotrexat führen können.
Nichtsteroidale Antirheumatika (NSAIDs) sollten nicht vor oder in Kombination mit hochdosierten Methotrexat-Therapien, wie sie zur Behandlung von Osteosarkomen eingesetzt werden, gegeben werden.Es wurde berichtet, dass die gleichzeitige Anwendung von NSAR mit hochdosierten Die Behandlung mit Methotrexat erhöht und verlängert die Serumspiegel von Methotrexat im Laufe der Zeit und führt aufgrund schwerer hämatologischer und gastrointestinaler Toxizität zum Tod (siehe „BESONDERE WARNHINWEISE"). NSAIDs und Salicylate reduzieren im Tiermodell die tubuläre Sekretion von Methotrexat und können diese verstärken. Toxizität durch Erhöhung der Methotrexatämie Daher ist bei gleichzeitiger Anwendung von NSAIDs oder Salicylaten mit niedrigeren Methotrexat-Dosen Vorsicht geboten (siehe „BESONDERE WARNHINWEISE“).
In Kombination mit potenziell nephrotoxischen Chemotherapeutika (z. B. Cisplatin) wurde ein Anstieg der Nephrotoxizität durch hochdosiertes Methotrexat beobachtet. Methotrexat in Kombination mit Leflunomid kann das Risiko einer Panzytopenie erhöhen.
Bei der Behandlung von Patienten mit Osteosarkom ist Vorsicht geboten, wenn hohe Dosen von Methotrexat in Kombination mit einem potenziell nephrotoxischen Chemotherapeutikum (z. B. Cisplatin) verabreicht werden.
Wenn hochdosiertes Methotrexat in Kombination mit potenziell nephrotoxischen Chemotherapeutika (z. B. Cisplatin) verabreicht wird, kann eine erhöhte Nephrotoxizität beobachtet werden. Die Clearance von Methotrexat wird durch Cisplatin verringert. Orale Antibiotika wie Tetracycline, Chloramphenicol und gastrointestinale (nicht resorbierbare) Breitbandantibiotika können die intestinale Resorption von Methotrexat vermindern oder die enterohepatische Zirkulation durch Hemmung der Darmflora und Unterdrückung des Metabolismus des Arzneimittels durch Bakterien beeinträchtigen.
Penicilline und Sulfonamide können die renale Clearance von Methotrexat verringern; Erhöhte Serumkonzentrationen von Methotrexat mit gleichzeitiger hämatologischer und gastrointestinaler Toxizität wurden sowohl bei niedrigen als auch bei hohen Dosen beobachtet. Daher sollte die Anwendung von Methotrexat zusammen mit Penicillinen engmaschig überwacht werden.Das Potenzial einer erhöhten Hepatotoxizität im Zusammenhang mit der gleichzeitigen Anwendung von Methotrexat mit anderen hepatotoxischen Wirkstoffen wurde nicht untersucht.In solchen Fällen wurde jedoch über Hepatotoxizität berichtet.
Daher sollten Patienten unter Methotrexat, die andere potenziell hepatotoxische Arzneimittel einnehmen (z. B. Leflunomid, Azathioprin, Retinoide, Sulfasalazin), engmaschig auf ein mögliches erhöhtes Risiko einer Hepatotoxizität überwacht werden.
Es wurde in seltenen Fällen berichtet, dass Trimethoprim/Sulfamethoxazol die Knochenmarksuppression bei mit Methotrexat behandelten Patienten verstärkt, möglicherweise aufgrund einer verminderten tubulären Sekretion und/oder einer additiven antiphoben Wirkung.
Die gleichzeitige Anwendung des Antiprotozoenmittels Pyrimethamin kann die toxischen Wirkungen von Methotrexat aufgrund einer kumulativen antifolischen Wirkung verstärken.
Methotrexat erhöht die Plasmaspiegel von Mercaptopurinen. Die Kombination von Methotrexat und Mercaptopurin kann daher eine Dosisanpassung erforderlich machen.
Vitaminpräparate, die Folsäure oder Derivate enthalten, können die Reaktion auf systemisch verabreichtes Methotrexat vermindern, Folatmangelzustände können jedoch die Toxizität von Methotrexat erhöhen. Hohe Leucovorin-Dosen können die Wirksamkeit von intrathekal verabreichtem Methotrexat verringern.
Methotrexat, das gleichzeitig mit einer Strahlentherapie verabreicht wird, kann das Risiko von Weichteil- und Osteonekrose erhöhen.
Intrathekal verabreichtes Methotrexat zusammen mit intravenös verabreichtem Cytarabin kann das Risiko schwerwiegender neurologischer Nebenwirkungen einschließlich Kopfschmerzen, Lähmung, Koma und schlaganfallähnlichen Episoden erhöhen (siehe „VORSICHTSMASSNAHMEN FÜR DIE ANWENDUNG“).
Konzentrierte Erythrozyten (verpackte rote Blutkörperchen)
Vorsicht ist geboten, wenn gleichzeitig konzentrierte rote Blutkörperchen und Methotrexat verabreicht werden. Patienten, die eine 24-stündige Methotrexat-Infusion und anschließende Transfusionen erhielten, zeigten eine erhöhte Toxizität, die möglicherweise auf verlängerte und erhöhte Methotrexat-Serumkonzentrationen zurückzuführen war.
Psoralen- und UVA-Strahlentherapie (PUVA)
Bei einigen Patienten mit Psoriasis oder Mycosis fungoides (kutanes T-Zell-Lymphom) wurde über Hautkrebs berichtet, die eine Kombinationsbehandlung mit Methotrexat plus PUVA-Therapie (Xanthotoxin und ultraviolette Strahlung) erhielten.
Protonenpumpenhemmer
Die gleichzeitige Anwendung von Protonenpumpenhemmern (PPI) und Methotrexat kann die Clearance von Methotrexat verringern, was zu erhöhten Methotrexat-Plasmaspiegeln mit klinischen Anzeichen und Symptomen einer Methotrexat-Toxizität führen kann. Wenn möglich, sollte die gleichzeitige Anwendung von PPI und hochdosiertem Methotrexat vermieden werden und bei Patienten mit eingeschränkter Nierenfunktion ist Vorsicht geboten.
Lachgas Anästhesie
Als Anästhetikum verwendetes Lachgas verstärkt die Wirkung von Methotrexat auf den Folatstoffwechsel, was zu schwerer und unvorhersehbarer Stomatitis und Myelosuppression führt. Dieser Effekt kann durch die Anwendung von Folsäure als Notfallmaßnahme verringert werden.Methotrexat kann die Theophyllin-Clearance verringern.Die Theophyllin-Spiegel sollten bei gleichzeitiger Anwendung mit Methotrexatüberwacht werden.
Diuretika
Bei gleichzeitiger Anwendung von Triamteren und Methotrexat wurde über Myelosuppression und verminderte Folatspiegel berichtet.
Amiodaron
Verabreichung von Amiodaron an Patienten unter Methotrexat-Behandlung von Psoriasis-induzierten ulzerativen Hautläsionen.
L-Asparaginase
Es wurde berichtet, dass die Verabreichung von L-Asparaginase die Wirkung von Methotrexat antagonisiert.
Ciprofloxacin
Der Transport in die Nierentubuli wird durch Ciprofloxacin verringert; Die Anwendung von Methotrexat mit diesem Arzneimittel sollte engmaschig überwacht werden.
Warnungen Es ist wichtig zu wissen, dass:
Es wurde über tödliche Toxizitäten aufgrund von Fehlern bei der Berechnung der intravenösen und intrathekalen Dosis berichtet. Besondere Aufmerksamkeit sollte der Berechnung der Dosis gewidmet werden.
Wegen der Möglichkeit schwerer toxischer Reaktionen (die tödlich sein können) sollte Methotrexat nur bei lebensbedrohlichen neoplastischen Erkrankungen angewendet werden. Bei der Anwendung von Methotrexat zur Behandlung von Neoplasien wurden Todesfälle gemeldet Aufgrund der Möglichkeit schwerer toxischer Reaktionen sollte der Patient vom Arzt über die Risiken aufgeklärt werden und muss unter ständiger ärztlicher Überwachung bleiben.
Es gab Berichte über Todesfälle bei der Anwendung von Methotrexat bei der Behandlung von Malignomen. Die Anwendung der hohen Dosierungen von Methotrexat, die zur Behandlung von Osteosarkomen empfohlen werden, erfordert besondere Aufmerksamkeit Methotrexat-Formulierungen und Verdünnungsmittel, die Konservierungsstoffe enthalten, sollten nicht zur intrathekalen Verabreichung oder zur Hochdosistherapie von Methotrexat verwendet werden.
Methotrexat verursacht Hepatotoxizität, Leberfibrose und Zirrhose, jedoch im Allgemeinen nur nach längerer Anwendung. Ein akuter Anstieg der Leberenzyme wurde häufig beobachtet; diese sind im Allgemeinen vorübergehend und asymptomatisch und scheinen auch nicht prädiktiv für eine nachfolgende Lebererkrankung zu sein. Leberbiopsien nach längerer Anwendung zeigen oft histologische Veränderungen und es wurde über Fibrose und Zirrhose berichtet.
Methotrexat verursachte eine Reaktivierung der Hepatitis-B-Infektion oder eine Verschlimmerung der Hepatitis-C-Infektion, was in einigen Fällen zum Tod führte. Einige Fälle einer Hepatitis-B-Reaktivierung traten nach Absetzen von Methotrexat auf. Bei Patienten mit früheren Hepatitis-B- und -C-Infektionen sollten klinische und Laboruntersuchungen durchgeführt werden, um eine vorbestehende Lebererkrankung zu beurteilen. Aufgrund dieser Untersuchungen ist eine Behandlung mit Methotrexat möglicherweise nicht indiziert bei einige Patienten.
Methotrexat wird nach der Resorption teilweise an Serumalbumin gebunden und seine Toxizität könnte durch die Verdrängung durch bestimmte Medikamente wie Salicylate, Sulfonamide, Diphenylhydantoin und verschiedene antibakterielle Mittel wie Tetracycline, Chloramphenicol und Parasäure erhöht werden . Diese Arzneimittel, insbesondere Salicylate und Sulfonamide, ob antibakteriell, hypoglykämisch oder harntreibend, sollten nicht gleichzeitig mit Methotrexat angewendet werden, bis die Bedeutung und Bedeutung dieser klinischen Daten geklärt ist vollständige Neutralisation.
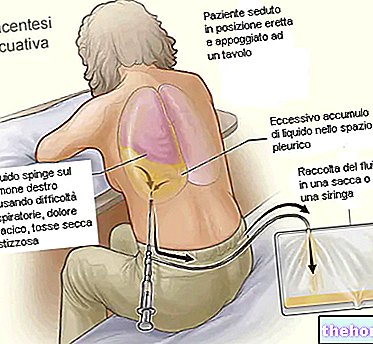
Die Elimination von Methotrexat aus dem dritten Raum (zB Pleuraerguss oder Aszites) erfolgt langsam, was zu einer Verlängerung der terminalen Plasmahalbwertszeit und unerwarteter Toxizität führt. Bei Patienten mit erheblicher Flüssigkeitsansammlung im dritten Raum ist es ratsam, den Erguss vor der Behandlung mit Methotrexat abzusaugen und die Plasmaspiegel zu überwachen.
Methotrexat sollte bei Infektionen, Magengeschwüren, Colitis ulcerosa, Schwächung und bei sehr jungen oder sehr alten Patienten mit äußerster Vorsicht angewendet werden. Durchfall und ulzerative Stomatitis erfordern ein Absetzen der Behandlung, andernfalls kann es zu hämorrhagischer Enteritis und Tod nach Darmperforation kommen.
Methotrexat sollte bei Vorliegen bestehender Infektionen mit äußerster Vorsicht angewendet werden und ist normalerweise bei Patienten mit manifestem oder im Labor nachgewiesenem Immunschwächesyndrom kontraindiziert.
Tritt während der Therapie eine schwere Leukopenie auf, kann es zu einer bakteriellen Infektion kommen, in diesem Fall ist es ratsam, das Medikament abzusetzen und eine adäquate Antibiotikatherapie einzuleiten. Bei schwerer Depression der Knochenmarkaktivität sind Blut- oder Thrombozytentransfusionen erforderlich.
Bei Patienten, die niedrig dosiertes Methotrexat erhalten, können maligne Lymphome auftreten, die sich nach Absetzen der Methotrexat-Behandlung zurückbilden können und daher möglicherweise keine zytotoxische Behandlung erfordern. Beenden Sie zuerst Methotrexat und leiten Sie eine geeignete Behandlung ein, wenn sich das Lymphom nicht zurückbildet.
Wie andere Zytostatika kann Methotrexat bei Patienten mit schnell wachsenden Tumoren ein „Tumorlysesyndrom“ auslösen. Geeignete unterstützende und pharmakologische Maßnahmen können diese Komplikation verhindern oder lindern.
Bei gleichzeitiger Gabe von Methotrexat (normalerweise in hohen Dosen) und NSAIDs wurde über eine unerwartet schwere (manchmal tödliche) Unterdrückung der Knochenmarkaktivität, aplastische Anämie und gastrointestinale Toxizität berichtet.
Methotrexat-induzierte Lungenerkrankungen, einschließlich akuter oder chronischer interstitieller Pneumonie und Pleuraerguss, können jederzeit während der Therapie auftreten; es wurde in niedrigen Dosen berichtet. Sie ist nicht immer vollständig reversibel und es wurde über tödliche Folgen berichtet.
Lungensymptome (insbesondere trockener, unproduktiver Husten) können ein Absetzen der Behandlung und eine sorgfältige Untersuchung erfordern.
Es wurde festgestellt, dass Methotrexat eine immunsuppressive Wirkung ausübt; diese Wirkung sollte bei der Beurteilung der Anwendung des Arzneimittels berücksichtigt werden, wenn die immunologische Reaktion bei einem Patienten wichtig oder wesentlich sein kann.
Während der Behandlung mit Methotrexat können lebensbedrohliche opportunistische Infektionen, insbesondere Pneumocystis-carinii-Pneumonie, auftreten. Wenn sich ein Patient mit pulmonalen Symptomen vorstellt, sollte immer die Möglichkeit einer Penumocystis-carinii-Pneumonie in Betracht gezogen werden. Es ist zu beachten, dass während einer hochdosierten Methotrexat-Therapie unbedingt eine Diurese von mindestens 2 Litern in 24 Stunden und ein Urin-pH-Wert von mindestens 6,5 sicherzustellen ist.
Methotrexat kann eine schwere Depression des hämatopoetischen Gewebes verursachen und sollte bei Patienten mit Knochenmarkschädigung und vorheriger oder gleichzeitiger Breitfeldbestrahlung mit Vorsicht angewendet werden. Alle Patienten, die sich einer Methotrexat-Therapie unterziehen, sollten sorgfältig überwacht werden, und es sollte beachtet werden, dass die folgenden Symptome Manifestationen seiner Toxizität sind: Magen-Darm-Ulzeration und -Blutungen, einschließlich Stomatitis, Knochenmarkdepression, die hauptsächlich die Elemente der weißen Reihe betrifft, und Alopezie.Im Allgemeinen steht die Toxizität bei jedem Individuum in direktem Zusammenhang mit der Dosis.
Methotrexat, das gleichzeitig mit einer Strahlentherapie verabreicht wird, kann das Risiko von Weichteil- und Osteonekrose erhöhen.
Methotrexat sollte nicht zusammen mit anderen Arzneimitteln in derselben Infusion verabreicht werden.
Daher ist ein natriumhaltiges Arzneimittel nicht für Patienten geeignet, die eine natriumarme Diät einhalten müssen.
Schwangerschaft, Stillzeit und Fruchtbarkeit
Fragen Sie vor der Einnahme von Arzneimitteln Ihren Arzt oder Apotheker um Rat.
Fruchtbarkeit
Es wurde berichtet, dass Methotrexat beim Menschen während und für kurze Zeit nach Beendigung der Therapie eine Beeinträchtigung der Fertilität, Oligospermie und Menstruationsstörungen verursacht.
Schwangerschaft
Die Risiken reproduktiver Wirkungen sollten mit Patienten beiderlei Geschlechts, die Methotrexat erhalten, besprochen werden.
Methotrexat ist während der Schwangerschaft kontraindiziert. Seine Anwendung kann bei schwangeren Frauen teratogene Wirkungen, fötalen Tod, Embryotoxizität und Abtreibung verursachen. Bei der Behandlung neoplastischer Erkrankungen sollte es nur angewendet werden, wenn der potenzielle Nutzen das Risiko für den Fötus überwiegt
Frauen im gebärfähigen Alter sollten eine Methotrexat-Therapie erst beginnen, wenn eine Schwangerschaft ausgeschlossen ist; sie müssen umfassend über die schwerwiegenden Risiken für den Fötus aufgeklärt werden, wenn während der Behandlung mit Methotrexat eine Schwangerschaft eintritt. Wenn einer der Partner mit Methotrexat behandelt wird, sollte eine Schwangerschaft vermieden werden. Das optimale Zeitintervall zwischen dem Beenden der Behandlung mit Methotrexat durch einen der Partner und dem Eintreten einer Schwangerschaft ist noch nicht eindeutig festgelegt (siehe „Kontraindikationen“). Die Empfehlungen zu den Zeitintervallen aus der publizierten Literatur reichen von 3 Monaten bis zu einem Jahr.
Fütterungszeit
Methotrexat kommt in der menschlichen Muttermilch vor. Methotrexat ist bei stillenden Frauen kontraindiziert, da es beim Säugling schwerwiegende Nebenwirkungen hervorrufen kann.
Das höchste Verhältnis von Methotrexat-Konzentrationen in der Muttermilch zu Plasma betrug 0,08:1.
Wenn es notwendig ist, das Arzneimittel während der Stillzeit zu verabreichen, sollte es vor Beginn der Behandlung abgebrochen werden.
Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Einige der im Abschnitt „Unerwünschte Wirkungen“ genannten Wirkungen, wie Schwindel und Müdigkeit, können die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen beeinträchtigen.
Anwendung bei älteren Patienten
Tödliche Toxizitäten wurden insbesondere bei älteren Patienten aufgrund einer irrtümlichen täglichen statt wöchentlichen Einnahme berichtet. Die Patienten sollten darauf hingewiesen werden, dass die empfohlene Dosis bei rheumatoider Arthritis und Psoriasis wöchentlich eingenommen werden sollte (siehe „Vorsichtsmaßnahmen für die Anwendung“).
Aufgrund der eingeschränkten Leber- und Nierenfunktion und der reduzierten Folatreserven bei älteren Patienten sollten reduzierte Dosen in Betracht gezogen und diese Patienten auf früheste Anzeichen einer Toxizität engmaschig überwacht werden.
Anwendung bei pädiatrischen Patienten
Sicherheit und Wirksamkeit bei pädiatrischen Patienten wurden nur für die Chemotherapie gegen Krebs und die polyartikuläre juvenile idiopathische Arthritis nachgewiesen.
Veröffentlichte klinische Studien zur Bewertung der Anwendung von Methotrexat bei Kindern und Jugendlichen (dh Patienten im Alter von 2 bis 16 Jahren) mit juveniler idiopathischer Arthritis haben eine vergleichbare Sicherheit wie bei Erwachsenen mit rheumatoider Arthritis gezeigt.
Es wurde über tödliche Toxizitäten aufgrund von Fehlern bei der Berechnung der intravenösen und intrathekalen Dosis berichtet. Aufgrund von Fehlern bei der Berechnung der intravenösen und intrathekalen Dosis (insbesondere bei jungen Menschen) ist eine Überdosierung aufgetreten. Besondere Aufmerksamkeit sollte der Berechnung der Dosis gewidmet werden (siehe „Vorsichtsmaßnahmen für die Anwendung“).
Daher ist ein natriumhaltiges Arzneimittel nicht für Patienten geeignet, die eine natriumarme Diät einhalten müssen.
Das Konservierungsmittel Benzylalkohol wurde mit schwerwiegenden unerwünschten Ereignissen in Verbindung gebracht, einschließlich des „Keuchensyndroms“ und des Todes bei pädiatrischen Patienten. Zu den Symptomen gehören heftiges Einsetzen von agonaler Atmung, Hypotonie, Bradykardie und kardiovaskulärer Kollaps. Obwohl die normalen therapeutischen Dosen dieses Produkts im Allgemeinen wesentlich geringere Mengen an Benzylalkohol freisetzen als die im Zusammenhang mit dem "Gasping-Syndrom" berichteten, ist die Mindestmenge an Benzylalkohol, bei der eine Toxizität auftreten kann, nicht bekannt. Das Risiko einer Benzylalkohol-Toxizität hängt von der verabreichten Menge und der Fähigkeit der Leber ab, Chemikalien zu eliminieren. Frühgeborene und untergewichtige Säuglinge können anfälliger für die Entwicklung von Toxizität sein.
Schwere Neurotoxizität, die sich häufig in Form von generalisierten oder fokalen Anfällen manifestiert, wurde bei pädiatrischen Patienten mit akuter lymphatischer Leukämie berichtet, die mit intravenösem Methotrexat (1 g / m2) behandelt wurden.
Dosierung und Art der Anwendung Wie ist Methotrexat anzuwenden: Dosierung
Die verwendeten Dosierungsschemata variieren stark von Forscher zu Forscher und je nach Art und Schwere der Erkrankung.Die neueste Literatur und die Erfahrung des Arztes stellen einige der Faktoren dar, die die Wahl der Dosierung und die Dauer der Therapie beeinflussen können.
Seit einigen Jahren wird bei einigen neoplastischen Formen hochdosiertes Methotrexat in Kombination mit Calciumfolinat „Rettung“ mit guten Ergebnissen eingesetzt. Es ist jedoch zu beachten, dass der Einsatz hochdosierter Therapien zur Behandlung anderer neoplastischer Erkrankungen als des Osteosarkoms in einer experimentellen Phase zu erwägen ist und ein therapeutischer Vorteil dieses Ansatzes nicht nachgewiesen wurde. Hohe Dosen sollten nur von qualifizierten Ärzten und im Krankenhaus (vorzugsweise in Krebsstationen) angewendet werden.
"Rettung" mit Calciumfolinat in hochdosierter Methotrexat-Therapie.
Um den therapeutischen Index von Methotrexat zu verbessern, wird nach den jüngsten Akquisitionen Calciumfolinat in einer sequentiellen antidotischen Behandlung eingesetzt ("Rettung" mit Calciumfolinat). "Rettung" mit Calciumfolinat ist es tatsächlich möglich, Tumorformen besser zu kontrollieren ohne gleichzeitig signifikante Zunahmen der Toxizität zu registrieren. "Rettung" sieht die Verwendung von Calciumfolinat auf parenteralem Weg in der ersten Phase vor, die dem Antidotismus für die Konkurrenz entspricht; oral in der zweiten Phase, in der hauptsächlich die biochemisch-metabolische Komponente zum Tragen kommt. "Rettung"-Dosen und -Zeitpläne variieren je nach gewähltem Ansatz. Nachfolgend finden Sie einige Richtlinien zum Verträglichkeitsprofil der Therapie mit hohen Methotrexat-Dosen in Verbindung mit "Rettung" mit Calciumfolinat und eine Tabelle mit allgemeinen Richtlinien für die Calciumfolinat-Dosierung basierend auf Methotrexat Serumspiegel Es ist auch ratsam, die neueste Literatur zu konsultieren.
LEITLINIEN FÜR DIE HOCHDOSIERTE THERAPIE VON METHOTREXAT IN VERBINDUNG MIT RESCUE MIT CALCIUM FOLINAT
1. Die Verabreichung von Methotrexat sollte verschoben werden (bis die normalen Bereiche der unten angegebenen Parameter wiederhergestellt sind), wenn:
- die Anzahl der weißen Blutkörperchen beträgt weniger als 1500 / Mikroliter
- die Anzahl der Neutrophilen beträgt weniger als 200 / Mikroliter
- die Anzahl der Blutplättchen beträgt weniger als 75.000 / Mikroliter
- der Serumbilirubinspiegel ist größer als 1,2 mg / dl
- der SGPT-Wert liegt über 450U
- Mukositis vorliegt (und bis der Heilungsprozess erkennbar ist)
- es besteht ein anhaltender Pleuraerguss; dieser Erguss muss vor der Infusion abgesaugt werden
2. Eine ausreichende Nierenfunktion muss dokumentiert werden:
- Das Serumkreatinin sollte normal sein und die Kreatinin-Clearance sollte über 60 ml / min liegen. vor Therapiebeginn.
- Serumkreatinin sollte vor jedem weiteren Therapieverlauf gemessen werden. Wenn das Serumkreatinin um 50 % oder mehr gegenüber dem vorherigen Wert angestiegen ist, sollte die Kreatinin-Clearance bewertet und sichergestellt werden, dass sie immer noch über 60 ml / min liegt (auch wenn das Serumkreatinin noch im Normbereich liegt).
3. Die Patienten müssen gut hydratisiert und mit Natriumbicarbonat behandelt werden, um den Urin zu alkalisieren.
- Verabreichen Sie intravenös 1000 ml / m2 Flüssigkeit innerhalb von 6 Stunden vor Beginn der Infusion von Methotrexat. Während der Methotrexat-Infusion und zwei Tage nach der Infusion den Patienten weiterhin mit 125 ml / m2 / h (3 Liter / m2 / Tag) hydratisieren.
- Den Urin alkalisieren, um den pH-Wert während der Methotrexat-Infusion und der Calciumfolinat-Therapie über 7,0 zu halten. Dies kann durch orale Verabreichung von Natriumbicarbonat oder durch intravenöse Verabreichung in einer separaten Lösung erreicht werden.
4. Messen Sie das Serumkreatinin und die Serumkonzentration von Methotrexat 24 Stunden nach Beginn der Methotrexat-Infusion und mindestens einmal täglich, bis der Methotrexat-Spiegel unter 0,05 Mikromol gefallen ist.
5. Die folgende Tabelle enthält allgemeine Richtlinien für die Dosierung von Calciumfolinat basierend auf den Serumspiegeln von Methotrexat (siehe Tabelle unten).
Patienten, die eine Verzögerung in der frühen Eliminationsphase von Methotrexat zeigen, entwickeln eher ein irreversibles oligurisches Nierenversagen. Zusätzlich zu einer geeigneten Calciumfolinat-Therapie benötigen diese Patienten eine kontinuierliche Hydratation und Alkalisierung des Urins sowie eine engmaschige Überwachung des Flüssigkeits- und Elektrolytstatus, bis der Methotrexat-Serumspiegel unter 0,05 Mikromol abgesunken ist und das Nierenversagen nicht abgeklungen ist mit einem High-Flux-Dialysator kann bei diesen Patienten hilfreich sein.
6. Einige Patienten weisen nach der Verabreichung von Methotrexat Anomalien bei der Elimination von Methotrexat oder Anomalien der Nierenfunktion auf, die signifikant, aber weniger schwerwiegend sind als die in der nachstehenden Tabelle beschriebenen Anomalien.Diese Anomalien können mit einer signifikanten klinischen Toxizität verbunden sein oder nicht. Wenn eine signifikante klinische Toxizität auftritt, sollte die Calciumfolinat-Rescue für weitere 24 Stunden (für insgesamt 14 Dosen über 84 Stunden) in nachfolgenden Therapiezyklen fortgesetzt werden Die Möglichkeit, dass der Patient andere Arzneimittel einnimmt, die mit Methotrexat interagieren (z die die Bindung von Methotrexat an Serumalbumin oder dessen Elimination beeinträchtigen können) sollte immer in Betracht gezogen werden, wenn abnormale Labortests oder klinische Toxizität beobachtet werden.
WARNUNG: VERABREICHEN SIE KALZIUMFOLINAT NICHT INTRATHECAL.
LEITLINIEN FÜR DIE DOSIERUNG VON CALCIUMFOLINAT ALS RETTUNGSTHERAPIE NACH DER „HÖHEREN DOSIERUNG“ VON METHOTREXAT
Gebrauchsanweisung:
Personen, die Kontakt mit Krebsmedikamenten haben oder in Bereichen arbeiten, in denen diese Medikamente eingesetzt werden, können diesen Stoffen entweder durch Luftkontakt oder durch direkten Kontakt mit kontaminierten Gegenständen ausgesetzt sein. Potenzielle Auswirkungen auf die Gesundheit können durch die Einhaltung institutioneller Verfahren, veröffentlichter Richtlinien und lokaler Vorschriften in Bezug auf die Zubereitung, Verabreichung, den Transport und die Entsorgung gefährlicher Arzneimittel verringert werden. Es besteht keine allgemeine Übereinstimmung darüber, dass alle in den Leitlinien empfohlenen Verfahren notwendig und angemessen sind.
Methotrexat Pulver zur Herstellung einer Injektionslösung:
Methotrexat 500 mg und Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung müssen unmittelbar vor der Anwendung mit 10 ml bzw. 20 ml Wasser für Injektionszwecke oder physiologischer Kochsalzlösung oder 5%iger Dextroselösung ohne Konservierungsstoffe rekonstituiert werden Lösung mit einer Konzentration von 50 mg / ml, rekonstituieren Sie die Flasche mit 1 g Methotrexat mit 19,4 ml Flüssigkeit.
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung muss unmittelbar vor der Anwendung mit Wasser für Injektionszwecke mit 20 ml Wasser rekonstituiert werden.
Wenn hohe Dosen von Methotrexat als intravenöse Infusion verabreicht werden, verdünnen Sie die Gesamtdosis in 5%iger Dextroselösung.
Zur intrathekalen Verabreichung mit einer geeigneten sterilen Lösung ohne Konservierungsstoffe wie Kochsalzlösung auf eine Konzentration von 1 mg / ml rekonstituieren.
Methotrexat-Lösung
Bei Bedarf kann die Lösung unmittelbar vor der Anwendung mit physiologischer Kochsalzlösung oder 5%iger Dextroselösung, die keine Konservierungsstoffe enthält, weiter verdünnt werden.
Die Flaschen sind nur zum einmaligen Gebrauch bestimmt.
Wenn sich ein Niederschlag bildet, muss die Lösung verworfen werden.
Methotrexat darf nicht zusammen mit anderen Arzneimitteln in derselben Infusion verabreicht werden.
Überdosierung Was ist zu tun, wenn Sie zu viel Methotrexat eingenommen haben?
Nach der Markteinführung traten bei oraler und intrathekaler Verabreichung im Allgemeinen Fälle von Methotrexat-Überdosierungen auf, obwohl auch Fälle von Überdosierungen bei intravenöser und intramuskulärer Verabreichung berichtet wurden.
Es gibt Fälle von Überdosierung in der Literatur, bei denen eine intravenöse und intrathekale Behandlung von Carboxypeptidase G2 verwendet wurde, um die Clearance von Methotrexat zu beschleunigen.
Bei den ersten Anzeichen von Ulzeration oder Blutung, Durchfall oder ausgeprägter Depression des blutbildenden Systems die Dosis aussetzen oder reduzieren.
Die Symptome einer intrathekalen Methotrexat-Überdosierung sind normalerweise neurologisch, einschließlich Kopfschmerzen, Übelkeit und Erbrechen, Krämpfen oder Krampfanfällen und akuter toxischer Enzephalopathie. In einigen Fällen wurden keine Symptome gemeldet.
Es gab Berichte über Todesfälle durch intrathekal verabreichte Überdosierungen. In diesen Fällen wurde auch über Kleinhirnherniation in Verbindung mit erhöhtem Hirndruck und akuter toxischer Enzephalopathie berichtet.
Calciumfolinat ist angezeigt, um die Toxizität zu reduzieren und den Auswirkungen einer versehentlich verabreichten Überdosierung von Methotrexat entgegenzuwirken. Die Verabreichung von Calciumfolinat sollte so schnell wie möglich begonnen werden. Mit zunehmendem Abstand zwischen der Verabreichung von Methotrexat und dem Beginn der Behandlung mit Calciumfolinat nimmt seine Wirkung gegen die Toxizität ab.
Calciumfolinat, ein spezifisches Gegenmittel von Methotrexat, ermöglicht es, die toxischen Wirkungen des Antimetaboliten auf das hämatopoetische System und die Schleimhäute des Verdauungssystems zu neutralisieren. In seiner Funktion als Antidot wird Calciumfolinat in unterschiedlichen Dosierungen je nach gewünschter Wirkung angewendet.Im Falle einer versehentlichen Überdosierung wird Calciumfolinat zur intravenösen Infusion (bis zu 100 mg innerhalb von 12 Stunden) empfohlen, um eine kompetitive Wirkung zu erzielen. Um eine metabolische biochemische Wirkung zu erzielen, wird Calciumfolinat intramuskulär (10-12 mg alle 6 Stunden für 4 Dosen) oder oral (15 mg alle 6 Stunden für 4 Dosen) empfohlen.
Im Falle einer versehentlichen Verabreichung sollte Calciumfolinat innerhalb der ersten Stunde in Dosen verabreicht werden, die gleich oder höher sind als die von Methotrexat; die Verabreichung von Calciumfolinat in späteren Zeiten ist weniger wirksam. Die Überwachung der Serumkonzentration von Methotrexat ist unerlässlich, um die optimale Dosis und Dauer der Behandlung mit Calciumfolinat zu bestimmen.
Im Falle einer massiven Überdosierung kann eine Hydratation und Alkalisierung des Urins erforderlich sein, um eine Ausfällung von Methotrexat und/oder seiner Metaboliten in den Nierentubuli zu verhindern. Weder Hämodialyse noch Peritonealdialyse verbesserten die Elimination von Methotrexat. Bei der intermittierenden Hämodialyse mit einem High-Flux-Dialysator wurde jedoch über eine wirksame Clearance von Methotrexat berichtet.
Eine versehentliche intrathekale Überdosierung kann eine intensive systemische Unterstützung, hohe Dosen von Calciumfolinat, alkalische Diurese und schnelle Liquor-Drainage sowie eine ventrikulolumbale Perfusion erfordern.
Bei versehentlicher Einnahme / Einnahme einer zu hohen Methotrexat-Dosis benachrichtigen Sie sofort Ihren Arzt oder begeben Sie sich in das nächstgelegene Krankenhaus.
Wenn Sie weitere Fragen zur Anwendung von Methotrexat haben, wenden Sie sich an Ihren Arzt oder Apotheker.
Nebenwirkungen Was sind die Nebenwirkungen von Methotrexat?
Wie alle Arzneimittel kann Methotrexat Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Informationen zu Nebenwirkungen im Zusammenhang mit Methotrexat finden Sie in den entsprechenden Abschnitten.
Zu den häufigsten Nebenwirkungen zählen: ulzerative Stomatitis, Leukopenie, Übelkeit und Bauchbeschwerden. Andere häufig berichtete Nebenwirkungen sind: Unwohlsein und übermäßige Müdigkeit, Schüttelfrost und Fieber, Schwindel, geringere Widerstandsfähigkeit gegen Infektionen.
Die allerersten Anzeichen einer Vergiftung werden in der Regel durch Ulzerationen der Mundschleimhaut dargestellt.
Schwere und Häufigkeit akuter Nebenwirkungen hängen im Allgemeinen von der Dosierung und Häufigkeit der Verabreichung ab.
Andere mögliche Nebenwirkungen, die unter Methotrexat nach Systemorgan und Häufigkeit berichtet wurden, sind unten aufgeführt. Im onkologischen Umfeld erschweren Begleitbehandlungen und Vorerkrankungen die Zuordnung einer spezifischen Reaktion auf Methotrexat. Siehe Abschnitt 4.4 für spezifische Hinweise auf langfristige und medizinisch wichtige Ereignisse, einschließlich solcher nach einer Behandlung Dosen (zB Lebertoxizität).
Häufigkeitskategorien sind definiert als: sehr häufig (≥ 1/10), häufig (≥ 1/100,
* ausschließlich zum Injizieren
Die Einhaltung der Anweisungen in der Packungsbeilage verringert das Risiko von Nebenwirkungen.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Nebenwirkungen können auch direkt über das nationale Meldesystem unter „https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse“ gemeldet werden. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden
Ablauf und Aufbewahrung
Methotrexat Pulver zur Herstellung einer Injektionslösung: bei einer Temperatur von nicht mehr als 25 ° C lagern. Vor Licht und Feuchtigkeit schützen.
Methotrexat-Injektionslösung: bei einer Temperatur zwischen 15 ° C-22 ° C lagern. Vor Licht schützen.
Verfallsdatum: Siehe das auf der Verpackung aufgedruckte Verfallsdatum.
Achtung: Verwenden Sie das Arzneimittel nicht nach dem auf der Packung angegebenen Verfallsdatum.
Das angegebene Verfallsdatum bezieht sich auf das Produkt in intakter Verpackung, richtig gelagert. Das Ablaufdatum bezieht sich auf den letzten Tag des Monats.
Arzneimittel dürfen nicht im Abwasser oder Haushaltsabfall entsorgt werden. Fragen Sie Ihren Apotheker, wie Sie Arzneimittel, die Sie nicht mehr verwenden, entsorgen, um die Umwelt zu schützen.
BEWAHREN SIE DAS ARZNEIMITTEL AUSSER SICHT UND REICHWEITE VON KINDERN AUF.
METHOTREXAT NICHT HANDSTÜCK, WENN SIE SCHWANGER SIND ODER SCHWANGER WERDEN.
KOMPOSITION
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung:
Eine Flasche lyophilisiertes Pulver enthält:
Wirkstoff: Methotrexat-Natriumsalz 54,84 mg entsprechend Methotrexat 50 mg.
Sonstige Bestandteile: Natriumchlorid, Natriumhydroxid. Enthält keine Konservierungsstoffe.
Methotrexat 500 mg Pulver zur Herstellung einer Injektionslösung:
Eine Flasche lyophilisiertes Pulver enthält:
Wirkstoff: Methotrexat-Natriumsalz 548,4 mg entsprechend Methotrexat 500 mg.
Sonstige Bestandteile: Natriumhydroxid. Enthält keine Konservierungsstoffe.
Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung:
Eine Flasche lyophilisiertes Pulver enthält:
Wirkstoff: Methotrexat-Natriumsalz 1,097 g entspricht Methotrexat 1 g.
Sonstige Bestandteile: Natriumhydroxid. Enthält keine Konservierungsstoffe.
Methotrexat 50 mg / 2 ml Injektionslösung:
Eine Flasche mit 50 mg in 2 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 54,84 mg entsprechend Methotrexat 50 mg.
Sonstige Bestandteile: Natriumhydroxid, Natriumchlorid, Wasser für Injektionszwecke. Enthält keine Konservierungsstoffe.
Methotrexat 500 mg / 20 ml Injektionslösung:
Eine Flasche mit 500 mg in 20 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 548,4 mg entsprechend Methotrexat 500 mg.
Sonstige Bestandteile: Natriumhydroxid, Natriumchlorid, Wasser für Injektionszwecke. Enthält keine Konservierungsstoffe.
Methotrexat 1 g / 10 ml Injektionslösung:
Eine Flasche mit 1 g in 10 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 1,097 g entspricht Methotrexat 1 g.
Sonstige Bestandteile: Natriumhydroxid, Wasser für Injektionszwecke. Enthält keine Konservierungsstoffe.
Methotrexat 5 g / 50 ml Injektionslösung:
Eine Flasche mit 5 g in 50 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 5,484 g entsprechend Methotrexat 5 g.
Sonstige Bestandteile: Natriumhydroxid, Wasser für Injektionszwecke. Enthält keine Konservierungsstoffe.
DARREICHUNGSFORM UND INHALT
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung:
1 Flasche mit 50 mg lyophilisiertem Pulver
Methotrexat 500 mg Pulver zur Herstellung einer Injektionslösung:
1 Flasche 500 mg lyophilisiertes Pulver
Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung:
1 Flasche 1g lyophilisiertes Pulver
Methotrexat 50 mg / 2 ml Injektionslösung:
1 Flasche 50 mg in 2 ml
Methotrexat 500 mg / 20 ml Injektionslösung:
1 Flasche 500 mg in 20 ml
Methotrexat 1 g / 10 ml Injektionslösung:
1 Flasche 1 g in 10 ml
Methotrexat 5 g / 50 ml Injektionslösung:
1 Flasche mit 5 g in 50 ml.
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
HOCHDOSIERTES METHOTREXAT
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung:
Eine Flasche lyophilisiertes Pulver enthält:
Wirkstoff: Methotrexat-Natriumsalz 54,84 mg entsprechend Methotrexat 50 mg.
Methotrexat 500 mg Pulver zur Herstellung einer Injektionslösung:
Eine Flasche lyophilisiertes Pulver enthält:
Wirkstoff: Methotrexat-Natriumsalz 548,4 mg entsprechend Methotrexat 500 mg.
Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung:
Eine Flasche lyophilisiertes Pulver enthält:
Wirkstoff: Methotrexat-Natriumsalz 1,097 g entspricht Methotrexat 1 g.
Methotrexat 50 mg / 2 ml Injektionslösung:
Eine Flasche mit 50 mg in 2 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 54,84 mg entsprechend Methotrexat 50 mg.
Methotrexat 500 mg / 20 ml Injektionslösung:
Eine Flasche mit 500 mg in 20 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz mg 548,4 (entspricht Methotrexat 500 mg).
Methotrexat 1 g / 10 ml Injektionslösung:
Eine Flasche mit 1 g in 10 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 1,097 g entspricht Methotrexat 1 g.
Methotrexat 5 g / 50 ml Injektionslösung:
Eine Flasche mit 5 g in 50 ml enthält:
Wirkstoff: Methotrexat-Natriumsalz 5,484 g entsprechend Methotrexat 5,0 g.
Die vollständige Liste der sonstigen Bestandteile finden Sie in Abschnitt 6.1
03.0 DARREICHUNGSFORM
- Pulver zur Herstellung einer Injektionslösung
- Injizierbare Lösung.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Methotrexat ist indiziert zur antineoplastischen Chemotherapie der folgenden Formen: Mammakarzinom, Chorionkarzinom und ähnliche trophoblastische Erkrankungen, akute und subakute lymphatische und meningeale Leukämie, Lymphosarkom, Mycosis fungoides.
Klinische Forschungen haben gezeigt, dass es bei Leukämie im Kindesalter wesentlich wirksamer ist als bei Leukämie bei Erwachsenen.In einigen Fällen von akuter Leukämie führte es zu einer klinischen Besserung und verlängerten Überlebenszeit von einigen Wochen bis zu 2 Jahren.Das erhaltene hämatologische Bild aus dem Bluttest und aus den Knochenmarkausstrichen nach der Verabreichung von Methotrexat, können für unterschiedliche Zeiträume fast nicht mehr vom normalen zu unterscheiden sein. Die besten Effekte wurden bei akuten Leukämien beobachtet, die durch das Vorhandensein von hochgradig unreifen Formen im Knochenmark und Blut gekennzeichnet sind. Es wurden günstige Ergebnisse mit Methotrexat bei Chorionkarzinomen berichtet.
Methotrexat ist besonders indiziert in der Mono- oder Polychemotherapie zur Behandlung von: osteogenem Sarkom, akuter Leukämie, bronchogenem Karzinom, epidermoidem Karzinom des Kopfes und Halses.
04.2 Dosierung und Art der Anwendung
Die verwendeten Dosierungsschemata variieren stark von Forscher zu Forscher und je nach Art und Schwere der Erkrankung.Die neueste Literatur und die Erfahrung des Arztes stellen einige der Faktoren dar, die die Wahl der Dosierung und die Dauer der Therapie beeinflussen können.
Seit einigen Jahren wird bei einigen neoplastischen Formen hochdosiertes Methotrexat in Kombination mit Calciumfolinat „Rettung“ mit guten Ergebnissen eingesetzt. Es ist jedoch zu beachten, dass der Einsatz hochdosierter Therapien zur Behandlung anderer neoplastischer Erkrankungen als des Osteosarkoms in einer experimentellen Phase zu erwägen ist und ein therapeutischer Vorteil dieses Ansatzes nicht nachgewiesen wurde. Hohe Dosen sollten nur von qualifizierten Ärzten und im Krankenhaus (vorzugsweise in Krebsstationen) angewendet werden.
'Rettung "mit Calciumfolinat in hochdosierter Methotrexat-Therapie.
Um den therapeutischen Index von Methotrexat zu verbessern, wird nach den jüngsten Akquisitionen Calciumfolinat in einer sequentiellen antidotischen Behandlung eingesetzt ("Rettung" mit Calciumfolinat). "Rettung" mit Calciumfolinat ist es tatsächlich möglich, Tumorformen besser zu kontrollieren ohne gleichzeitig signifikante Zunahmen der Toxizität zu registrieren. Die "Rettung" beinhaltet die Verwendung von Calciumfolinat auf parenteralem Weg in der ersten Phase, die dem Antidotismus für die Konkurrenz entspricht; oral in der zweiten Phase, in der hauptsächlich die biochemisch-metabolische Komponente zum Tragen kommt. "Rettung"-Dosen und -Zeitpläne variieren je nach gewähltem Ansatz. Nachfolgend finden Sie einige Richtlinien zum Verträglichkeitsprofil der Therapie mit hohen Methotrexat-Dosen in Verbindung mit "Rettung" mit Calciumfolinat und eine Tabelle mit allgemeinen Richtlinien für die Calciumfolinat-Dosierung basierend auf Methotrexat Serumspiegel Es ist auch ratsam, die neueste Literatur zu konsultieren.
LEITLINIEN FÜR DIE HOCHDOSIERTE THERAPIE VON METHOTREXAT IN VERBINDUNG MIT RESCUE MIT CALCIUM FOLINAT
Die Verabreichung von Methotrexat sollte verzögert werden (bis die normalen Bereiche der unten angegebenen Parameter wiederhergestellt sind), wenn:
• die Anzahl der weißen Blutkörperchen weniger als 1500 / Mikroliter beträgt
• die Anzahl der Neutrophilen weniger als 200 / Mikroliter beträgt
• die Anzahl der Blutplättchen weniger als 75.000 / Mikroliter beträgt
• der Serumbilirubinspiegel ist höher als 1,2 mg / dl
• das SGPT-Niveau höher als 450 U . ist
• Mukositis vorliegt (und bis der Heilungsprozess erkennbar ist)
• ein persistierender Pleuraerguss vorliegt; dieser Erguss muss vor der Infusion abgesaugt werden
Eine ausreichende Nierenfunktion muss dokumentiert werden:
Das Serumkreatinin sollte normal sein und die Kreatinin-Clearance sollte über 60 ml / min liegen. vor Therapiebeginn.
Serumkreatinin sollte vor jedem weiteren Therapieverlauf gemessen werden. Wenn das Serumkreatinin um 50% oder mehr gegenüber dem vorherigen Wert angestiegen ist, sollte die Kreatinin-Clearance ausgewertet und sichergestellt werden, dass sie immer noch über 60 ml / min liegt (auch wenn das Serumkreatinin noch im Normbereich liegt).
Die Patienten müssen gut hydratisiert und mit Natriumbicarbonat behandelt werden, um den Urin zu alkalisieren.
Verabreichen Sie 1000 ml / m2 Flüssigkeit intravenös innerhalb von 6 Stunden vor Beginn der Infusion von Methotrexat. Während der Methotrexat-Infusion und zwei Tage nach der Infusion den Patienten weiterhin mit 125 ml / m2 / h (3 Liter / m2 / Tag) hydratisieren.
Den Urin alkalisieren, um den pH-Wert während der Methotrexat-Infusion und der Calciumfolinat-Therapie über 7,0 zu halten. Dies kann durch orale Verabreichung von Natriumbicarbonat oder durch intravenöse Verabreichung in einer separaten Lösung erreicht werden.
Messen Sie das Serumkreatinin und die Serumkonzentration von Methotrexat 24 Stunden nach Beginn der Methotrexat-Infusion und mindestens einmal täglich, bis der Methotrexat-Spiegel unter 0,05 Mikromol gefallen ist.
Die folgende Tabelle enthält allgemeine Richtlinien für die Dosierung von Calciumfolinat basierend auf den Serumspiegeln von Methotrexat (siehe Tabelle unten).
Patienten, die eine Verzögerung in der frühen Eliminationsphase von Methotrexat zeigen, entwickeln eher ein irreversibles oligurisches Nierenversagen. Zusätzlich zu einer geeigneten Calciumfolinat-Therapie benötigen diese Patienten eine kontinuierliche Hydratation und Alkalisierung des Urins sowie eine engmaschige Überwachung des Flüssigkeits- und Elektrolytstatus, bis der Methotrexat-Serumspiegel unter 0,05 Mikromol abgesunken ist und das Nierenversagen nicht abgeklungen ist mit einem High-Flux-Dialysator kann bei diesen Patienten hilfreich sein.
Einige Patienten weisen Anomalien bei der Elimination von Methotrexat oder Anomalien der Nierenfunktion nach der Verabreichung von Methotrexat auf, die signifikant, aber weniger schwerwiegend sind als die in der nachstehenden Tabelle beschriebenen Anomalien.Diese Anomalien können mit einer signifikanten klinischen Toxizität verbunden sein oder nicht Bei signifikanter klinischer Toxizität sollte die Calciumfolinat-Rescue in nachfolgenden Therapiezyklen für weitere 24 Stunden (für insgesamt 14 Dosen über 84 Stunden) fortgesetzt werden. Arzneimittel, die die Bindung von Methotrexat an Serumalbumin oder dessen Elimination beeinträchtigen können) sollte immer in Betracht gezogen werden, wenn abnormale Laborwerte oder klinische Toxizität beobachtet werden.
WARNUNG: VERABREICHEN SIE KALZIUMFOLINAT NICHT INTRATHECAL.
LEITLINIEN FÜR DIE DOSIERUNG VON CALCIUMFOLINAT ALS RETTUNGSTHERAPIE NACH DER „HÖHEREN DOSIERUNG“ VON METHOTREXAT
04.3 Kontraindikationen
Überempfindlichkeit gegen den Wirkstoff oder einen der sonstigen Bestandteile.
Methotrexat ist während der Schwangerschaft kontraindiziert. Seine Anwendung kann bei schwangeren Frauen teratogene Wirkungen, fötalen Tod, Embryotoxizität und Abtreibung verursachen. Bei der Behandlung neoplastischer Erkrankungen sollte es nur angewendet werden, wenn der potenzielle Nutzen das Risiko für den Fötus überwiegt.
Frauen im gebärfähigen Alter sollten eine Methotrexat-Therapie erst beginnen, wenn eine Schwangerschaft ausgeschlossen ist; sie müssen umfassend über die schwerwiegenden Risiken für den Fötus aufgeklärt werden, wenn während der Behandlung mit Methotrexat eine Schwangerschaft eintritt. Wenn einer der Partner mit Methotrexat behandelt wird, sollte eine Schwangerschaft vermieden werden. Das optimale Zeitintervall zwischen dem Beenden der Behandlung mit Methotrexat durch einen der Partner und dem Eintreten einer Schwangerschaft wurde noch nicht eindeutig bestimmt (siehe 4.4). Die Empfehlungen zu den Zeitintervallen aus der publizierten Literatur reichen von 3 Monaten bis zu einem Jahr.
Methotrexat kommt in der menschlichen Muttermilch vor. Methotrexat ist bei stillenden Frauen kontraindiziert, da es beim Säugling schwerwiegende Nebenwirkungen hervorrufen kann.
Das höchste Verhältnis von Methotrexat-Konzentrationen in der Muttermilch zu Plasma betrug 0,08:1.
Methotrexat-Formulierungen und Verdünnungsmittel, die Konservierungsstoffe enthalten, sollten nicht zur intrathekalen Verabreichung oder zur Hochdosistherapie von Methotrexat verwendet werden.
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Allgemein
Methotrexat hat das Potenzial, schwere toxische Reaktionen hervorzurufen, die normalerweise von der Dosierung abhängig sind.
Es wurde über tödliche Toxizitäten aufgrund von Fehlern bei der Berechnung der intravenösen und intrathekalen Dosis berichtet. Besondere Aufmerksamkeit sollte der Berechnung der Dosis gewidmet werden.
Wegen der Möglichkeit schwerer toxischer Reaktionen (die tödlich sein können) sollte Methotrexat nur bei Krebs mit Todesgefahr angewendet werden.
Bei der Anwendung von Methotrexat zur Behandlung bösartiger Neubildungen wurden Todesfälle berichtet.Aufgrund der Möglichkeit schwerer toxischer Reaktionen sollte der Patient vom Arzt über die Risiken aufgeklärt und unter ständiger ärztlicher Überwachung bleiben.
Methotrexat ist während der Schwangerschaft kontraindiziert. Seine Anwendung kann bei schwangeren Frauen teratogene Wirkungen, fötalen Tod, Embryotoxizität und Abtreibung verursachen. Bei der Behandlung neoplastischer Erkrankungen sollte es nur angewendet werden, wenn der potenzielle Nutzen das Risiko für den Fötus überwiegt Frauen im gebärfähigen Alter sollten die Therapie mit Methotrexat erst beginnen, wenn eine Schwangerschaft ausgeschlossen ist; sie müssen umfassend über die schwerwiegenden Risiken für den Fötus aufgeklärt werden, wenn während der Behandlung mit Methotrexat eine Schwangerschaft eintritt. Wenn einer der Partner mit Methotrexat behandelt wird, sollte eine Schwangerschaft vermieden werden. Das optimale Zeitintervall zwischen dem Beenden der Behandlung mit Methotrexat durch einen der Partner und dem Eintreten einer Schwangerschaft wurde noch nicht eindeutig festgelegt (siehe 4.3). Die Empfehlungen zu den Zeitintervallen aus der publizierten Literatur reichen von 3 Monaten bis zu einem Jahr. Die Anwendung der hohen Dosierungen von Methotrexat, die bei der Behandlung von Osteosarkomen empfohlen werden, erfordert besondere Aufmerksamkeit. Methotrexat kann Nierenschäden verursachen, die zu akutem Nierenversagen führen können. Es wird empfohlen, der Nierenfunktion, einschließlich angemessener Flüssigkeitszufuhr, Alkalisierung des Urins, Methotrexatämie-Dosierung und Beurteilung der Nierenfunktion, äußerste Aufmerksamkeit zu widmen.
Hochdosierte Therapien für andere maligne Erkrankungen gelten als experimentell und ein therapeutischer Vorteil wurde nicht nachgewiesen. Formulierungen von Methotrexat und Verdünnungsmittel, die Konservierungsstoffe enthalten, sollten nicht zur intrathekalen Verabreichung oder zur Hochdosistherapie von Methotrexat verwendet werden.
Der Arzt muss über die verschiedenen Eigenschaften des Arzneimittels und seine klinische Anwendung gut informiert sein.
Patienten, die sich einer Methotrexat-Therapie unterziehen, sollten engmaschig überwacht werden, um die Anzeichen und Symptome möglicher toxischer Wirkungen oder Nebenwirkungen so schnell wie möglich zu erkennen und zu bewerten. Für die Anwendung von Methotrexat in der Chemotherapie sind eine Überwachung vor der Behandlung und regelmäßige hämatologische Kontrollen erforderlich, da der Wirkstoff die hämatopoetische Funktion möglicherweise unterdrücken kann und jederzeit und selbst bei niedrigen Dosen plötzlich auftreten kann.
Jeder starke Abfall der Blutkörperchenzahl weist darauf hin, dass die Verabreichung des Arzneimittels sofort abgebrochen und eine geeignete Therapie eingeleitet werden sollte.Bei Patienten mit Krebs und vorbestehender Knochenmarkaplasie, Leukopenie, Thrombozytopenie oder Anämie sollte das Produkt mit Vorsicht und nur dann angewendet werden, wenn es unbedingt erforderlich ist Methotrexat wird hauptsächlich über die Nieren ausgeschieden Methotrexat sollte bei Patienten mit Niereninsuffizienz mit äußerster Vorsicht und mit reduzierten Dosierungen erfolgen, da eine eingeschränkte Nierenfunktion die Elimination von Methotrexat verringert. Seine Anwendung bei eingeschränkter Nierenfunktion kann zu einem gefährlichen Anstieg der Serumspiegel des Arzneimittels und folglich zu einer weiteren Verschlimmerung vorbestehender Nierenschäden führen. Der Nierenstatus des Patienten sollte vor und während der Therapie mit Methotrexat mit großer Vorsicht bestimmt werden, wenn eine schwere Niereninsuffizienz festgestellt wird. In diesem Fall sollte die Dosierung reduziert oder das Medikament ausgesetzt werden, bis sich die Nierenfunktion verbessert.
Methotrexat verursacht Hepatotoxizität, Leberfibrose und Zirrhose, aber im Allgemeinen nach längerer Anwendung.
Ein akuter Anstieg der Leberenzyme wurde häufig beobachtet; diese sind im Allgemeinen vorübergehend und asymptomatisch und scheinen auch nicht prädiktiv für eine nachfolgende Lebererkrankung zu sein. Leberbiopsien nach längerer Anwendung zeigen oft histologische Veränderungen und es wurde über Fibrose und Zirrhose berichtet.
Blutungszeit, Gerinnungszeit und Blutgruppenbestimmung sollten vor einer Transfusion oder Operation erfolgen.
Methotrexat wird nach der Resorption teilweise an Serumalbumin gebunden und seine Toxizität könnte durch die Verdrängung durch bestimmte Medikamente wie Salicylate, Sulfonamide, Diphenylhydantoin und verschiedene antibakterielle Mittel wie Tetracycline, Chloramphenicol und Parasäure erhöht werden . Diese Arzneimittel, insbesondere Salicylate und Sulfonamide, ob antibakteriell, hypoglykämisch oder harntreibend, sollten nicht gleichzeitig mit Methotrexat angewendet werden, bis die Bedeutung und Bedeutung dieser klinischen Daten geklärt ist. Vitaminpräparate, die Folsäure oder ihre Derivate enthalten, können das Ansprechen auf Methotrexat bis seine vollständige Neutralisation.
Die Elimination von Methotrexat aus dem "dritten Raum" (zB Pleuraerguss oder Aszites) erfolgt langsam, was zu einer Verlängerung der terminalen Plasmahalbwertszeit und unerwarteter Toxizität führt. Bei Patienten mit erheblicher Flüssigkeitsansammlung im dritten Raum ist es ratsam, den Erguss vor der Behandlung mit Methotrexat abzusaugen und die Plasmaspiegel zu überwachen.
Methotrexat sollte bei Infektionen, Magengeschwüren, Colitis ulcerosa, Schwächung und bei sehr jungen oder sehr alten Patienten mit äußerster Vorsicht angewendet werden. Durchfall und ulzerative Stomatitis erfordern ein Absetzen der Behandlung, andernfalls kann es zu hämorrhagischer Enteritis und Tod nach Darmperforation kommen.
Tritt während der Therapie eine schwere Leukopenie auf, kann es zu einer bakteriellen Infektion kommen, in diesem Fall ist es ratsam, das Medikament abzusetzen und eine adäquate Antibiotikatherapie einzuleiten. Bei schwerer Depression der Knochenmarkaktivität sind Blut- oder Thrombozytentransfusionen erforderlich.
Wie andere Zytostatika kann Methotrexat bei Patienten mit schnell wachsenden Tumoren ein „Tumorlysesyndrom“ auslösen. Geeignete allgemeine und pharmakologische unterstützende Maßnahmen können diese Komplikation verhindern oder lindern.
Bei gleichzeitiger Gabe von Methotrexat (normalerweise in hohen Dosen) und NSAIDs wurde über eine unerwartet schwere (manchmal tödliche) Unterdrückung der Knochenmarkaktivität, aplastische Anämie und gastrointestinale Toxizität berichtet.
Methotrexat-induzierte Lungenerkrankungen, einschließlich akuter oder chronischer interstitielle interstitielle Pneumonie, können jederzeit während der Therapie auftreten; es wurde in niedrigen Dosen berichtet. Sie ist nicht immer vollständig reversibel und es wurde über tödliche Folgen berichtet. Lungensymptome (insbesondere trockener, unproduktiver Husten) können ein Absetzen der Behandlung und eine sorgfältige Untersuchung erfordern.
Es wurde festgestellt, dass Methotrexat eine immunsuppressive Wirkung ausüben kann; dieser Effekt sollte bei der Beurteilung der Anwendung des Arzneimittels berücksichtigt werden, wenn die immunologische Reaktion bei einem Patienten wichtig oder wesentlich sein kann.
Patienten, die Methotrexat einnehmen, sollten engmaschig überwacht werden. Methotrexat kann schwere Toxizität verursachen. In jedem Fall muss der Arzt bei der Anwendung von Methotrexat in der Chemotherapie die Notwendigkeit und Nützlichkeit des Präparats im Hinblick auf das Risiko von toxischen Wirkungen oder Nebenwirkungen abschätzen.Die toxischen Wirkungen können in Häufigkeit und Schwere von der Dosis oder von der Häufigkeit der Verabreichung ab, aber Toxizität wurde bei allen Dosierungen beobachtet und kann jederzeit während der Behandlung auftreten. Die meisten Nebenwirkungen sind bei frühzeitiger Diagnose reversibel. Wenn solche Reaktionen auftreten, sollte die Dosis reduziert oder die Verabreichung abgebrochen werden geeignete Behandlung (siehe Überdosierung). Falls erforderlich, können solche Behandlungen die Anwendung von Calciumfolinat und/oder intermittierende Hämodialyse mit einem High-Flux-Dialysator umfassen. Wenn die Methotrexat-Therapie wieder aufgenommen wird, sollte dies mit großer Vorsicht und unter angemessener Abwägung der weiteren Notwendigkeit des Arzneimittels und mit erhöhtem Augenmerk auf die Möglichkeit Galle erneutes Auftreten von Toxizität.
Es ist zu beachten, dass während einer hochdosierten Methotrexat-Therapie unbedingt eine Diurese von mindestens 2 Litern in 24 Stunden und ein Urin-pH-Wert von mindestens 6,5 sicherzustellen ist.
Methotrexat kann eine schwere Depression des hämatopoetischen Gewebes verursachen und sollte bei Patienten mit Knochenmarkschädigung und vorheriger oder gleichzeitiger Breitfeldbestrahlung mit Vorsicht angewendet werden. Alle Patienten, die sich einer Methotrexat-Therapie unterziehen, sollten sorgfältig überwacht werden, und es sollte beachtet werden, dass die folgenden Symptome Manifestationen seiner Toxizität sind: Magen-Darm-Ulzeration und -Blutungen, einschließlich Stomatitis, Knochenmarkdepression, die hauptsächlich die Elemente der weißen Reihe betrifft, und Alopezie. Im Allgemeinen steht die Toxizität bei jedem Individuum in direktem Zusammenhang mit der Dosis.
Bei Patienten, die niedrig dosiertes Methotrexat erhalten, können maligne Lymphome auftreten, die sich nach Absetzen der Methotrexat-Behandlung zurückbilden können und daher möglicherweise keine zytotoxische Behandlung erfordern. Beenden Sie zuerst Methotrexat und leiten Sie eine geeignete Behandlung ein, wenn sich das Lymphom nicht zurückbildet.
Methotrexat, das gleichzeitig mit einer Strahlentherapie verabreicht wird, kann das Risiko von Weichteil- und Osteonekrose erhöhen.
Methotrexat muss unter persönlicher und enger Aufsicht des Arztes verabreicht werden, der dem Patienten nicht auf einmal größere Mengen verschreiben sollte, als die für eine 6-7-tägige Therapie erforderliche Dosis. Wöchentlich sollte ein großes Blutbild erstellt werden. Unmittelbar nach Auftreten der ersten Anzeichen von Ulzeration, Blutung, Durchfall oder signifikanter Depression sollte die Dosierung abgebrochen oder die Dosierung reduziert werden.
Methotrexat hat, wie die meisten Krebs- und Immunsuppressiva, bei Tieren unter bestimmten Versuchsbedingungen krebserregende Eigenschaften gezeigt. Methotrexat sollte nur von Ärzten angewendet werden, die Erfahrung auf dem Gebiet der Antimetaboliten haben.
Die Patienten sollten über die potenziellen Risiken und Vorteile der Anwendung von Methotrexat (einschließlich der anfänglichen Symptome und Anzeichen einer Toxizität), die Notwendigkeit, ihren Arzt gegebenenfalls schnell zu konsultieren, und die Notwendigkeit einer engmaschigen Nachsorge, einschließlich medizinischer Tests, aufgeklärt werden Toxizität Die Risiken von Auswirkungen auf die Fortpflanzungsleistung sollten mit sowohl weiblichen als auch männlichen Patienten, die mit Methotrexat behandelt werden, besprochen werden.
Folatmangelzustände können die Toxizität von Methotrexat erhöhen.
Verträglichkeit
Magen-Darm-System
Bei Erbrechen, Durchfall oder Stomatitis, die zu Dehydration führt, sollte Methotrexat abgesetzt werden, bis die Symptome abgeklungen sind.
Hämatopoetisches System
Methotrexat kann die Hämatopoese unterdrücken und Anämie, aplastische Anämie, Panzytopenie, Leukopenie, Neutropenie und/oder Thrombozytopenie verursachen Methotrexat sollte mit Vorsicht angewendet werden, insbesondere bei Patienten mit malignen Erkrankungen und vorbestehendem hämatopoetischen Mangel das Risiko einer schweren Myelosuppression überwiegen.
Lebersystem
Methotrexat verursacht akute Hepatitis und chronische Hepatotoxizität (Fibrose und Cerrose). Chronische Toxizität ist potenziell tödlich und tritt normalerweise nach längerer Anwendung (normalerweise 2 Jahre oder länger) und nach einer kumulativen Gesamtdosis von mindestens 1,5 Gramm auf. In Studien an Patienten mit Psoriasis , scheint die Hepatotoxizität eine Funktion der kumulativen Gesamtdosis zu sein und scheint durch Alkoholismus, Fettleibigkeit, Diabetes und Alter erhöht zu sein. Vorübergehende Anomalien der Leberwerte werden nach Methotrexat-Gabe häufig beobachtet und stellen in der Regel keinen Grund für eine Therapieänderung dar. Anhaltende Leberanomalien und/oder eine Abnahme des Serumalbumins können auf eine schwere Lebertoxizität hinweisen.
Wenn die Ergebnisse der Leberbiopsie leichte Veränderungen zeigen (Roenigk-Skala I, II, IIIa), kann die Methotrexat-Therapie durch Überwachung des Patienten gemäß den obigen Empfehlungen fortgesetzt werden. Die Methotrexat-Therapie sollte bei allen Patienten abgebrochen werden, die anhaltende Anomalien der Leberfunktionswerte aufweisen und sich einer Leberbiopsie verweigern, sowie bei allen Patienten, bei denen die Leberbiopsie mäßige bis schwere Veränderungen (Roenigk-IIIb-Skala oder IV) zeigt.
Immunologische Zustände
Methotrexat sollte bei Vorliegen aktiver Infektionen mit äußerster Vorsicht angewendet werden und ist im Allgemeinen bei Patienten mit manifesten oder im Labor nachgewiesenen Immunschwächesyndromen kontraindiziert.
Immunisierung
Eine Impfung kann während einer Methotrexat-Therapie unwirksam sein.Eine Impfung mit Lebendimpfstoffen wird im Allgemeinen nicht empfohlen. Bei Patienten, die Methotrexat erhielten, wurde nach einer Impfung mit dem Pockenvirus über Fälle einer disseminierten Impfstoffinfektion berichtet.
Infektionen
Es kann zu einer Lungenentzündung kommen (die in einigen Fällen zu Atemversagen führen kann). Bei der Behandlung mit Methotrexat können lebensbedrohliche opportunistische Infektionen, insbesondere Lungenentzündung, auftreten Pneumocystis carinii. Wenn sich ein Patient mit pulmonalen Symptomen vorstellt, sollte immer die Möglichkeit einer Penumocystis-carinii-Pneumonie in Betracht gezogen werden.
Nervöses System
Nach intravenöser Verabreichung von Methotrexat bei Patienten, die sich einer kraniospinalen Bestrahlung unterzogen, wurden Fälle von Leukenzephalopathie berichtet. Schwere Neurotoxizität, die sich häufig als fokale oder generalisierte Anfälle manifestiert, wurde unerwartet häufiger bei pädiatrischen Patienten mit akuter lymphatischer Leukämie berichtet, die mit mittleren Dosen von intravenös verabreichtem Methotrexat (1 g/m2) behandelt wurden. Bei symptomatischen Patienten wurden in Studien mit bildgebenden Verfahren häufig mikroangiopathische Leukenzephalopathie und/oder Verkalkungen beobachtet. Chronische Leukenzephalopathie wurde auch bei Patienten berichtet, die auch ohne Bestrahlung des Schädels wiederholt hohe Dosen Methotrexat mit Calciumfolinat-Rescue erhalten haben. Es gab auch Fälle von Leukenzephalopathie bei Patienten, die orales Methotrexat erhielten. Das Absetzen von Methotrexat führt nicht immer zu einer vollständigen Genesung.
Bei Patienten, die mit hochdosierten Therapien behandelt wurden, wurde ein vorübergehendes akutes neurologisches Syndrom beobachtet. Manifestationen dieses neurologischen Syndroms können Verhaltensauffälligkeiten, fokale sensomotorische Zeichen, einschließlich vorübergehender Blindheit, und abnormale Reflexe umfassen. Die genaue Ursache ist unbekannt.
Nach intrathekaler Anwendung von Methotrexat kann die Toxizität, die im Zentralnervensystem auftreten kann, wie folgt klassifiziert werden: akute chemische Arachnoiditis mit Symptomen wie Kopfschmerzen, Rückenschmerzen, Nackensteifigkeit und Fieber; subakute Myelopathie, gekennzeichnet z Beteiligung einer oder mehrerer Spinalnervenwurzeln Chronische Leukenzephalopathie, die sich zB mit Verwirrtheit, Reizbarkeit, Schläfrigkeit, Ataxie, Demenz, Krampfanfällen und Koma manifestiert Zentralnervensystem kann fortschreitend und sogar tödlich verlaufen Kraniale Bestrahlung kombiniert mit intrathekaler Gabe von Methotrexat die Inzidenz von Leukenzephalopathie erhöhen Anzeichen einer Neurotoxizität (meningeale Reizung, permanente oder vorübergehende Parese, Enzephalopathie) sollten nach intrathekaler Verabreichung von Methotrexat überwacht werden.
Die intrathekale und intravenöse Verabreichung von Methotrexat kann akute Enzephalitis und akute Enzephalopathie mit tödlichem Ausgang verursachen.
Es gab Berichte über Patienten mit periventrikulärem Zentralnervensystem-Lymphom, die unter intrathekaler Verabreichung von Methotrexat einen Hirnvorfall entwickelten.
Atmungssystem
Lungenanzeichen und -symptome, zum Beispiel trockener unproduktiver Husten, Fieber, Husten, Brustschmerzen, Dyspnoe, Hypoxämie und Röntgenthoraxinfiltrat oder unspezifische Lungenentzündung, die während der Behandlung mit Methotrexat auftreten, können auf eine potenziell schädliche Verletzung hinweisen und ein Absetzen der Behandlung erforderlich machen und sorgfältige Überwachung Lungenläsionen können bei jeder Dosierung auftreten Eine Infektion (einschließlich Pneumonie) sollte ausgeschlossen werden.
Lungenfunktionstests können bei Verdacht auf eine Lungenerkrankung hilfreich sein, insbesondere wenn Ausgangsdaten verfügbar sind.
Harnsystem
Methotrexat kann Nierenschäden verursachen, die zu akutem Nierenversagen führen können. Es wird empfohlen, der Nierenfunktion, einschließlich angemessener Flüssigkeitszufuhr, Alkalisierung des Urins, Methotrexatämie-Dosierung und Beurteilung der Nierenfunktion, äußerste Aufmerksamkeit zu widmen.
Haut
Nach Einzel- oder Mehrfachdosierung von Methotrexat wurde über schwerwiegende, gelegentlich tödliche Hautreaktionen wie Stevens-Johnson-Syndrom, toxische epidermale Nekrolyse (Lyell-Syndrom) und Erythema multiforme berichtet.
Reaktionen traten innerhalb von Tagen nach oraler, intramuskulärer, intravenöser oder intrathekaler Verabreichung von Methotrexat auf. Nach Absetzen der Behandlung wurde über Heilung berichtet.
Labortests
Allgemein
Die folgenden Labortests sollten für eine ordnungsgemäße klinische Bewertung von Patienten, die sich einer Methotrexat-Therapie unterziehen oder unterzogen werden, durchgeführt werden: großes Blutbild mit Thrombozytenzahl, Hämatokrit, Urinanalyse, Nierenfunktionstest und Leberfunktionstest. Außerdem sollte eine Röntgenaufnahme des Brustkorbs gemacht werden.Diese Tests dienen der Feststellung von Funktionsstörungen und müssen vor, während und am Ende der Therapie durchgeführt werden. Eine häufigere Überwachung kann auch zu Beginn der Therapie oder bei Dosisänderungen oder in Zeiten mit erhöhtem Risiko für hohe Methotrexat-Blutspiegel (z. B. Dehydratation) angezeigt sein Therapie und danach 3x pro Woche. Es kann nützlich oder wichtig sein, während einer Langzeittherapie oder bei hohen Dosen eine Leberbiopsie oder eine Knochenmarkbiopsie durchzuführen.
Lungenfunktionstest
Lungenfunktionstests können bei Verdacht auf eine Lungenerkrankung hilfreich sein, insbesondere wenn Ausgangsdaten verfügbar sind
Serumspiegel von Methotrexat
Die Überwachung der Serumspiegel von Methotrexat kann dessen Toxizität und Mortalität signifikant reduzieren. Patienten mit den folgenden Erkrankungen sind prädisponiert für die Entwicklung hoher oder verlängerter Methotrexat-Spiegel und profitieren von einer regelmäßigen Überwachung der Spiegel: Pleuraerguss, Aszites, Verschluss des Magen-Darm-Trakts, vorangegangene Cisplatin-Therapie, Dehydratation, Azidurie, eingeschränkte Nierenfunktion.
Bei einigen Patienten kann es bei Fehlen dieser Merkmale zu einer verlängerten Clearance von Methotrexat kommen. Es ist wichtig, dass die Patienten innerhalb von 48 Stunden identifiziert werden, da die Toxizität von Methotrexat möglicherweise nicht reversibel ist, wenn die Calciumfolinat-Rescue um mehr als 42-48 Stunden verzögert wird.
Die Methode zur Überwachung der Methotrexat-Konzentrationen variiert von Zentrum zu Zentrum.
Die Überwachung der Methotrexat-Konzentrationen sollte die Bestimmung der Methotrexat-Spiegel nach 24, 48 oder 72 Stunden und die Bewertung der Verringerungsrate der Methotrexat-Konzentrationen (oder die Bestimmung, wie lange die Rettung mit Calciumfolinat fortgesetzt werden soll) umfassen.
Anwendung bei älteren Patienten:
Aufgrund der eingeschränkten Leber- und Nierenfunktion und der reduzierten Folatreserven bei älteren Patienten sollten reduzierte Dosen in Betracht gezogen und diese Patienten auf früheste Anzeichen einer Toxizität engmaschig überwacht werden.
Die Sicherheit und Wirksamkeit bei pädiatrischen Patienten wurden nur für eine Chemotherapie gegen Krebs nachgewiesen. Aufgrund von Fehlern bei der Berechnung der intravenösen und intrathekalen Dosis wurde über tödliche Toxizitäten berichtet. Besondere Aufmerksamkeit sollte der Dosisberechnung gewidmet werden.
Daher ist ein natriumhaltiges Arzneimittel nicht für Patienten geeignet, die eine natriumarme Diät einhalten müssen.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Salicylsäure, einige Sulfonamide, para-Aminobenzoesäure (PABA), Phenylbutazon, Diphenylhydantoin, Tetracycline und Chloramphenicol können die Bindung von Methotrexat an Plasmaproteine verdrängen.
Methotrexat bindet teilweise an Serumalbumin und die Toxizität kann durch Verdrängung durch andere stark an Plasmaproteine bindende Arzneimittel wie Salicylate, Phenylbutazon, Phenytoin und Sulfonamide erhöht werden.
Da Methotrexat nach glomerulärer Filtration, aktiver tubulärer Sekretion sowie passiver tubulärer Reabsorption unverändert renal ausgeschieden wird, kann jedes nephrotoxische Arzneimittel die renale Ausscheidung von Methotrexat reduzieren Der renale tubuläre Transport von Methotrexat wird durch Probenecid reduziert, die Anwendung von Methotrexat mit diesem Arzneimittel sollte sorgfältig überwacht werden. Phenylbutazon in Kombination mit Methotrexat hat in einigen Fällen Toxizität mit Fieber und Hautulzerationen, Knochenmarkdepression und Tod bei Septikämie verursacht. Der Mechanismus dieser Wirkung ist dreifach: Verdrängung von Methotrexat von der Bindung an Plasmaproteine, Hemmung der renalen tubulären Sekretion und Knochenmarkdepression. Darüber hinaus scheint Phenylbutazon auch Nierenschäden zu verursachen, die zu einer Ansammlung von Methotrexat führen können.
Nichtsteroidale Antirheumatika (NSAIDs) sollten nicht vor oder in Verbindung mit hochdosierten Methotrexat-Therapien, wie sie bei der Behandlung von Osteosarkomen eingesetzt werden, gegeben werden Methotrexat erhöht und verlängert die Serumspiegel von Methotrexat im Laufe der Zeit, was zu Todesfällen aufgrund schwerer hämatologischer und gastrointestinaler Toxizität führt (siehe 4.4).
Methotrexat in Kombination mit Leflunomid kann das Risiko einer Panzytopenie erhöhen
Es wurde berichtet, dass NSAIDs und Salicylate in einem Tiermodell die tubuläre Sekretion von Methotrexat reduzieren und ihre Toxizität durch Erhöhung der Methotrexatämie verstärken können. Daher ist bei gleichzeitiger Anwendung von NSAIDs oder Salicylaten mit niedrigeren Methotrexat-Dosen Vorsicht geboten (siehe 4.4).
Bei der Behandlung von Patienten mit Osteosarkom ist Vorsicht geboten, wenn hohe Dosen von Methotrexat in Kombination mit einem potenziell nephrotoxischen Chemotherapeutikum (z. B. Cisplatin) verabreicht werden. Die Clearance von Methotrexat wird durch Cisplatin verringert.
Orale Antibiotika wie Tetracycline, Chloramphenicol und gastrointestinale (nicht resorbierbare) Breitbandantibiotika können die intestinale Resorption von Methotrexat vermindern oder die enterohepatische Zirkulation durch Hemmung der Darmflora und Unterdrückung des Metabolismus des Arzneimittels durch Bakterien beeinträchtigen.
Penicilline und Sulfonamide können die renale Clearance von Methotrexat verringern; Erhöhte Serumkonzentrationen von Methotrexat mit gleichzeitiger hämatologischer und gastrointestinaler Toxizität wurden sowohl bei niedrigen als auch bei hohen Dosen beobachtet. Daher sollte die Anwendung von Methotrexat mit Penicillinen engmaschig überwacht werden.
Der potenzielle Anstieg der Hepatotoxizität im Zusammenhang mit der gleichzeitigen Anwendung von Methotrexat mit anderen hepatotoxischen Wirkstoffen wurde nicht untersucht. In solchen Fällen wurde jedoch über Hepatotoxizität berichtet. Daher sollten Patienten unter Methotrexat, die andere potenziell hepatotoxische Arzneimittel einnehmen (z. B. Leflunomid, Azathioprin, Retinoide, Sulfasalazin), engmaschig auf ein mögliches erhöhtes Risiko einer Hepatotoxizität überwacht werden.
Methotrexat kann die Theophyllin-Clearance verringern; Theophyllinspiegel sollten bei gleichzeitiger Anwendung mit Methotrexat überwacht werden.
Es wurde in seltenen Fällen berichtet, dass Trimethoprim/Sulfamethoxazol die Knochenmarksuppression bei mit Methotrexat behandelten Patienten verstärkt, möglicherweise aufgrund einer verminderten tubulären Sekretion und/oder einer additiven antiphoben Wirkung.
Methotrexat erhöht die Plasmaspiegel von Mercaptopurinen. Die Kombination von Methotrexat und Mercaptopurin kann daher eine Dosisanpassung erforderlich machen.
Vitaminpräparate, die Folsäure oder Derivate enthalten, können die Reaktion auf systemisch verabreichtes Methotrexat vermindern, Folatmangelzustände können jedoch die Toxizität von Methotrexat erhöhen. Hohe Leucovorin-Dosen können die Wirksamkeit von intrathekal verabreichtem Methotrexat verringern.
Methotrexat, das gleichzeitig mit einer Strahlentherapie verabreicht wird, kann das Risiko von Weichteil- und Osteonekrose erhöhen.
04.6 Schwangerschaft und Stillzeit
Siehe Abschnitte 4.3 und 4.4.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Einige der in Abschnitt 4.8 genannten Wirkungen wie Schwindel und Müdigkeit können die Verkehrstüchtigkeit oder die Fähigkeit zum Bedienen von Maschinen beeinträchtigen.
04.8 Nebenwirkungen
Zu den häufigsten Nebenwirkungen zählen: ulzerative Stomatitis, Leukopenie, Übelkeit und Bauchbeschwerden. Andere häufig berichtete Nebenwirkungen sind: Unwohlsein und übermäßige Müdigkeit, Schüttelfrost und Fieber, Schwindel, geringere Widerstandsfähigkeit gegen Infektionen. Schwere und Häufigkeit akuter Nebenwirkungen hängen im Allgemeinen von der Dosierung und Häufigkeit der Verabreichung ab.
Andere mögliche Nebenwirkungen sind unten aufgeführt. Im onkologischen Bild erschweren eine Begleitbehandlung und eine Vorerkrankung eine spezifische Reaktion auf Methotrexat.
Haut: erythematöser Hautausschlag, Erythema multiforme, toxische epidermale Nekrolyse (Lyell-Syndrom), Stevens-Johnson-Syndrom, Hautnekrose, exfoliative Dermatitis, Hautulzeration, Pruritus, Urtikaria, Lichtempfindlichkeit, Pigmentveränderungen, Alopezie, Ekchymose, Teleangenkulose, Akne, Akne, Knötchen.
Erkrankungen des Lymphsystems und des Blutes: Depression der Knochenmarkaktivität, Unterdrückung der Hämatopoese, Leukopenie, Panzytopenie, Neutropenie, Thrombozytopenie, Agranulozytose, Eosinophilie, Anämie, Hypogammaglobulinämie, Blutungen an verschiedenen Stellen, Septikämie, aplastische Anämie, reversible Lymphadenopathie und lymphoproliferative Erkrankungen (einschließlich lymphoproliferativer Erkrankungen).
Stoffwechsel- und Ernährungsstörungen: Diabetes.
Verdauungstrakt: Pankreatitis, Enteritis, Gingivitis, Pharyngitis, Stomatitis, Anorexie, Übelkeit, Erbrechen, Durchfall, Hämatemesis, Melaena, Magen-Darm-Geschwür und -Blutung, Lebertoxizität, die zu akuter Leberatrophie führt, Nekrose, Fettdegeneration, chronische Fibrose oder Zirrhose, akute Hepatitis, Reduktionsserum Albuminspiegel, Anstieg der Leberenzyme, Leberversagen.
Urogenitalsystem: schwere Nephropathie / Niereninsuffizienz, Azotämie, Zystitis, Hämaturie, Veränderungen der Ovogenese oder Spermatogenese, vorübergehende Oligospermie, Menstruationsstörungen, Leukorrhoe, vaginaler Ausfluss, Dysurie, Sterilität, Abort, fetale Missbildungen, Libidoverlust, Impotenz, Unfruchtbarkeit.
Störungen des Nervensystems: Kopfschmerzen, Schläfrigkeit, verschwommenes Sehen, Sprachstörungen einschließlich Dysarthrie und Aphasie, Leukenzephalopathie (nach oraler Verabreichung), Hemiparese, Parese und Krämpfe (nur nach parenteraler Verabreichung). Vorübergehende kognitive Dysfunktion, Stimmungsschwankungen, ungewöhnliche Kopfgefühle, Episoden von Leukenzephalopathie/Enzephalopathie (nur nach parenteraler Verabreichung) wurden bei niedrigen Dosierungen berichtet - arterielle Katheterisierung Nach intrathekaler Verabreichung wurden Krämpfe, Paresen, erhöhter Liquordruck festgestellt.
Störungen des Immunsystems: anaphylaktoide Reaktionen, Hypogammaglobulinämie.
Herz-Kreislauf-System: Perikarditis, Perikarderguss, Hypotonie und thromboembolische Ereignisse (einschließlich Arterienthrombose, Hirnthrombose, tiefe Venenthrombose, Netzhautvenenthrombose, Thrombophlebitis und Lungenembolie), Vaskulitis.
Infektionen und parasitäre Erkrankungen: Bei Patienten, die eine Methotrexat-Therapie gegen neoplastische und nicht-neoplastische Erkrankungen erhielten, wurden Fälle von opportunistischen Infektionen, einschließlich tödlicher Infektionen, berichtet. Die häufigste Infektion war Lungenentzündung, einschließlich Pneumocystis-carinii-Pneumonie.Zu den anderen gemeldeten Infektionen gehören Nokardiose, Histoplasmose, Kryptokokkose, Herpes zoster, Herpes-simplex-Hepatitis und disseminierter Herpes simplex, tödliche Sepsis, Zytomegalievirus-Infektionen einschließlich Zytomegalievirus-Pneumonie.
Psychische Störungen: Stimmungsschwankungen, vorübergehende kognitive Dysfunktion.
Augenapparat: Konjunktivitis, schwere Sehstörungen unbekannter Ätiologie,
vorübergehende Blindheit / Sehverlust, verschwommenes Sehen.
Gutartige und bösartige Neubildungen (einschließlich zystischer Formen und Polypen): Lymphome, einschließlich reversibler Lymphome, Tumorlysesyndrom (nur nach parenteraler Verabreichung).
Schwangerschaft, Perinatalzeit und Wochenbett: fetale Anomalien, fetaler Tod, Abtreibung.
Atmungssystem: Lungenfibrose; interstitielle Pneumonie einschließlich Todesfällen und gelegentlich chronisch obstruktive Lungenerkrankung, Alveolitis, interstitielle, Pharyngitis traten auf.
Andere Nebenwirkungen: Arthralgie / Myalgie, Stoffwechselveränderungen, Diabetes, Osteoporose, Proteinurie, Tumorlysesyndrom, Weichteilnekrose und Osteonekrose, Zellatypien verschiedener Gewebe, schmerzhafte Erosionen von Psoriasis-Plaques, Stressfrakturen. Anaphylaktoide Reaktionen und plötzliche Todesfälle wurden ebenfalls berichtet.
04.9 Überdosierung
Nach der Markteinführung traten bei oraler und intrathekaler Verabreichung im Allgemeinen Fälle von Methotrexat-Überdosierungen auf, obwohl auch Fälle von Überdosierungen bei intravenöser und intramuskulärer Verabreichung berichtet wurden.
Die Symptome einer intrathekalen Methotrexat-Überdosierung sind normalerweise neurologisch, einschließlich Kopfschmerzen, Übelkeit und Erbrechen, Krämpfen oder Krampfanfällen und akuter toxischer Enzephalopathie. In einigen Fällen wurden keine Symptome gemeldet. Es gab Berichte über Todesfälle durch intrathekal verabreichte Überdosierungen. In diesen Fällen wurde auch über Kleinhirnherniation in Verbindung mit erhöhtem Hirndruck und akuter toxischer Enzephalopathie berichtet.
Es gibt Fälle von Überdosierung in der Literatur, bei denen eine intravenöse und intrathekale Behandlung von Carboxypethidase G2 verwendet wurde, um die Clearance von Methotrexat zu beschleunigen.
Bei den ersten Anzeichen von Ulzeration oder Blutung, Durchfall oder ausgeprägter Depression des blutbildenden Systems die Dosis aussetzen oder reduzieren.
Calciumfolinat ist angezeigt, um die Toxizität zu reduzieren und den Auswirkungen einer versehentlich verabreichten Methotrexat-Überdosierung entgegenzuwirken. Die Verabreichung von Calciumfolinat sollte so schnell wie möglich begonnen werden. Mit zunehmendem Abstand zwischen der Verabreichung von Methotrexat und dem Beginn der Behandlung mit Calciumfolinat nimmt seine Wirkung gegen die Toxizität ab.
Calciumfolinat, ein spezifisches Gegenmittel von Methotrexat, ermöglicht es, die toxischen Wirkungen des Antimetaboliten auf das hämatopoetische System und die Schleimhäute des Verdauungssystems zu neutralisieren. In seiner Rolle als Antidot wird Calciumfolinat in unterschiedlichen Dosierungen verwendet, abhängig von der zu erzielenden klinischen Wirkung.Bei versehentlicher Überdosierung wird Calciumfolinat als intravenöse Infusion (bis zu 100 mg innerhalb von 12 Stunden) empfohlen, um eine kompetitive Wirkung zu erzielen; Um eine metabolische biochemische Wirkung zu erzielen, wird Calciumfolinat intramuskulär (10-12 mg alle 6 Stunden für 4 Dosen) oder oral (15 mg alle 6 Stunden für 4 Dosen) empfohlen.
Im Falle einer versehentlichen Verabreichung sollte Calciumfolinat innerhalb der ersten Stunde in Dosen verabreicht werden, die gleich oder höher sind als die von Methotrexat; die Verabreichung von Calciumfolinat in späteren Zeiten ist weniger wirksam. Die Überwachung der Serumkonzentration von Methotrexat ist unerlässlich, um die optimale Dosis und Dauer der Behandlung mit Calciumfolinat zu bestimmen.
Im Falle einer massiven Überdosierung kann eine Hydratation und Alkalisierung des Urins erforderlich sein, um eine Ausfällung von Methotrexat und/oder seiner Metaboliten in den Nierentubuli zu verhindern. Weder Hämodialyse noch Peritonealdialyse verbesserten die Elimination von Methotrexat. Bei der intermittierenden Hämodialyse mit einem High-Flux-Dialysator wurde jedoch über eine wirksame Clearance von Methotrexat berichtet.
Eine versehentliche intrathekale Überdosierung kann eine intensive systemische Unterstützung, hohe Dosen von Calciumfolinat, alkalische Diurese und schnelle Liquor-Drainage sowie eine ventrikulo-lumbale Perfusion erfordern.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Antineoplastische
ATC-Code: L01BA01
Methotrexat stellt einen kompetitiven Folsäureantagonisten dar. Der Wirkmechanismus von Methotrexat auf molekularer Ebene ist dreifach: Abbau von intrazellulärem Folat durch Inaktivierung der Dihydrofolicoreduktase; direkte Hemmung der Thymidylatosynthetase; Hemmung von Folat-abhängigen Enzymen, die an der Purin-Neosynthese beteiligt sind. Es bindet stark, aber reversibel an die Dihydrofolicoreduktase und hemmt so die enzymatische Umwandlung von Folsäure in Tetrahydrofolsäure.Dieser enzymatische Stillstand führt zu einem Abbau der reduzierten Folate, die für die Übertragung von Monokohlenstoff-Einheiten in vielen biochemischen Reaktionen mit der Biosynthese von Thymidylsäure erforderlich sind ( Nukleotid-spezifisch für DNA) und Inosinsäure-Vorläufer der Purine, die für die Synthese von sowohl DNA als auch RNA notwendig sind.Allerdings ist die Hemmung der Thymidylsäure-Synthese der wichtigste Mechanismus der Zytotoxizität von Methotrexat. Daher stört Methotrexat die DNA-Synthese und -Reparatur sowie die Zellreplikation.
Der Wirkmechanismus von Methotrexat ist eng mit dem Zellzyklus verknüpft und wirkt vor allem während der DNA-Synthese in der S-Phase; tatsächlich sind die sich schnell vermehrenden Zellgewebe mit hohem Wachstumsanteil (Zellen im Zyklus) am empfindlichsten gegenüber den zytotoxischen Wirkungen von Methotrexat.
Aktiv proliferierende Gewebe wie Krebszellen, Knochenmarkszellen, embryonale Zellen, Mund- und Darmschleimhaut und Blasenzellen reagieren im Allgemeinen empfindlicher auf diesen Effekt als Methotrexat. Wenn die Zellproliferation in Tumorgeweben größer ist als in den meisten normalen Geweben, kann Methotrexat das Tumorwachstum beeinträchtigen, ohne dass normales Gewebe irreversibel geschädigt wird.
Hochdosiertes Methotrexat, gefolgt von Calciumfolinat-Rescue, wird als Teil der Behandlung von Patienten mit nicht-metastasierendem Osteosarkom verwendet. Die anfängliche Begründung für eine hochdosierte Methotrexat-Therapie basierte auf der selektiven Rettung von Calciumfolinat von normalem Gewebe. Mehr neuere Erkenntnisse deuten darauf hin, dass hohe Methotrexat-Dosen auch eine Resistenz gegen Methotrexat überwinden können, die durch beeinträchtigte aktive Transportmechanismen, verringerte Affinität der Dihydrofolat-Reduktase für Methotrexat, erhöhte Dihydrofolat-Reduktase-Spiegel aufgrund von Genamplifikation oder verminderte Polyglutamierung von Methotrexat verursacht wird. Der aktuelle Wirkmechanismus ist unbekannt.
Niedrige Methotrexat-Dosen können leukämische S-Phasen-Myeloblasten für ungefähr 20 Stunden hemmen, während sie auf G1-, G2- oder M-Phasen-Zellen nicht aktiv sind. Höhere Methotrexat-Dosen (> 30 mg / m2) hemmen S-Phasen-Myeloblasten für mehr als 48 Stunden und verlangsamen die Passage der Zellen von der G2-Phase in die S-Phase.
Methotrexat hemmt auch die Proteinsynthese, da die reduzierten Folate als Cofaktoren für die Umwandlung der Aminosäuren Glycin in Serin und Homocystein in Methionin fungieren. Dies könnte der Mechanismus sein, der die Wirkung von hochdosiertem Methotrexat bei der Hemmung von G1-Phasen-Zellen erklärt. Folicoreductase ist ein sekundäres Ziel, wenn die Konzentration von intrazellulärem Methotrexat hoch ist; unter diesen besonderen Bedingungen werden Thymidylatosynthetase und Purin-Neosynthese das primäre Ziel, und diese chemische Läsion ist für die sofortige Zytolyse verantwortlich.
Tatsächlich stellt Folicoreduktase einen "Rezeptor mit hoher Affinität" für Methotrexat dar, während sich die Enzyme, die an der Purinbiosynthese und Thymidylatosynthetase beteiligt sind, als "Rezeptoren mit niedriger Affinität" verhalten.
05.2 Pharmakokinetische Eigenschaften
Nach Verabreichung hoher Methotrexat-Dosen von 50 bis 200 mg/kg werden während der 6-stündigen Infusion gemäß einem dosisabhängigen Trend mittlere Plasmapeaks zwischen 0,14 mM und 1 mM erreicht die "Verwendung konventioneller Dosierungen, hat einen dreiphasigen Trend mit einer Halbwertszeit in der ersten Phase von etwa 45", entsprechend der Verteilungsphase; die Halbwertszeit der zweiten Phase ist variabel zwischen 2 und 3 Stunden und entspricht zur renalen Clearance; die Halbwertszeit der letzten Phase beträgt 8-12 Stunden, die Verlängerung dieser Phase stellt einen kombinierten Effekt der Freisetzung aus den Zellkompartimenten, aus dem enterohepatischen Kreislauf und der Rückresorption aus den Nierentubuli dar. Nach intrathekaler, intramuskulärer oder intraperitonealer Verabreichung der Blutgipfel tritt in 15-30 " auf. Wenn das Arzneimittel intrathekal verabreicht wird, verlässt es die Zerebrospinalflüssigkeit ziemlich langsam und die Plasmaspiegel werden 2 bis 3 mal länger aufrechterhalten als nach intrathekaler Verabreichung. Daher kann eine intrathekale Verabreichung zu einer stärkeren Toxizität führen als eine parenterale Verabreichung.
Bei Dosen von 30 mg / m2 oder niedriger wird Methotrexat im Allgemeinen mit einer mittleren Bioverfügbarkeit von etwa 60 % gut resorbiert. Die Aufnahme von Dosen über 80 mg / m2 ist deutlich geringer, wahrscheinlich aufgrund eines Sättigungseffekts.
Plasmaproteinbindung:
50 bis 70 % des verabreichten Methotrexats binden reversibel an Plasmaproteine, hauptsächlich Albumin, in interstitiellen Flüssigkeiten hingegen ist die Bindung an Proteine gering und reicht von 0 bis 17 %. Die Veränderungen im Serum-Protein-Bild beeinflussen die Menge an freiem (extrazellulärem) Methotrexat und damit die intrazelluläre Penetration sowie die renale Clearance Viele Medikamente wie Salicylate, Sulfonamide, PABA, Phenylbutazon etc. konkurrieren um diese Verbindung.
Volumen der scheinbaren Verteilung, Gewebediffusion:
Nach intravenöser Verabreichung wird Methotrexat schnell in einem Volumen von 18 % des Körpergewichts entsprechend dem Extrazellulärraum und damit von 76 % des Körpergewichts entsprechend dem Gesamtwasser des Organismus verteilt mit einem Leber/Plasma-Verhältnis von 4 nach 3 Stunden und 8 nach 24 Stunden iv-Gabe von 80 mg / m2. Das Medikament wird in der Gallenblase bis zum > 1000-fachen des Plasmaspiegels konzentriert, mit der Galle sezerniert und schließlich teilweise von der Darmschleimhaut resorbiert. Die Diffusion von Methotrexat in die Subarachnoidalräume, in die Pleura- und Peritonealhöhle erfolgt langsam und mit ähnlichen Eigenschaften wie ein passiver Transport. Sind diese „dritten Räume“ pathologisch erweitert, wie bei einem Aszites- oder Pleuraerguss, können sie als Reserve wirken und die Persistenz von Methotrexat im Plasmakompartiment verlängern. Die Konzentrationsverhältnisse von Methotrexat im Plasma in Bezug auf: Milch, Tränen, Liquor und Speichel betragen 20/1, 33/1, 300/1. Die Gewebe, in denen Methotrexat bevorzugt lokalisiert ist, sind: der proximale Tubulus des Nephrons, das Darmepithel und die Hepatozyten Der Mechanismus der Penetration von Methotrexat in normale und neoplastische Zellen ist aktiv, vermittelt durch Membranträger und daher mit Energieverbrauch. Methotrexat konkurriert mit reduziertem Folat für den aktiven Transport durch die Zellmembran durch einen Prozess, der von einem einzigen aktiven Transporter vermittelt wird.Bei Serumkonzentrationen von mehr als 100 Mikromolar wird die passive Diffusion zum primären Weg, über den sie effektive intrazelluläre Konzentrationen erreichen können.Die Aufnahme des Arzneimittels durch Myeloblasten in Gesunde Personen und Leukämien treten mit einer gewissen Langsamkeit auf und es dauert 1 bis 4 Stunden, bis sich ein Gleichgewicht einstellt.In Tumorgeweben werden höhere Konzentrationen von Methotrexat erreicht als in gesundenGeweben.
Kinetik der Passage der Blut-Hirn-Schranke:
Die Blut-Hirn-Schranke verhindert, dass systemisch verabreichtes Methotrexat in das ZNS gelangt. Therapeutisch dosiertes Methotrexat durchdringt die Blut-Hirn-Schranke bei oraler oder parenteraler Verabreichung nicht. Hohe Konzentrationen von Methotrexat im Liquor können durch intrathekale Verabreichung erreicht werden. Das Verhältnis von Liquor zu Plasma Konzentrationen sind 0,02 - 0,05 Bei hohen Dosen, 50 mg / kg Methotrexat, erreicht die Liquorkonzentration 7 x 10-6 M / L (nach 6 Stunden Infusion), während sie bei Dosen von 100 mg / kg 3 x 10 . beträgt -6 M / l. Nach intrathekaler Verabreichung von Methotrexat verlässt das Medikament langsam dieses Kompartiment, um gemäß einer bimodalen Kinetik in den Kreislauf überzugehen: die beiden Halbwertszeiten a und b betragen 1,7 bzw. 6,6 Stunden.Die zweite Halbwertszeit b ist verlängert bis 7,3 Stunden bei gleichzeitiger Verabreichung von Acetazolamid, bis 7,7 Stunden bei gleichzeitiger Verabreichung von Probenec id (2.500 mg) oder nach 7,9 Stunden bei Vorliegen einer intrakraniellen Hypertonie.
Weg und Kinetik der Elimination:
Methotrexat wird mit dem Urin, den Fäzes und der Galle ausgeschieden; Die Clearance von Methotrexat aus dem Plasma beträgt ca. 110 mg / min / m2, von denen mehr als 90 % auf die Nierenemission zurückzuführen sind (bei intakter Nierenfunktion) Etwa 43 % der verabreichten Dosis erscheinen in der ersten Stunde im Urin Die Hälfte einer i.v. verabreichten Dosis wird innerhalb von 6 Stunden nach der Verabreichung unverändert im Urin ausgeschieden, dieser Anteil steigt innerhalb von 24 Stunden auf 90 % und innerhalb von 30 Stunden auf 95 % Die renale Elimination des Arzneimittels sowie durch glomeruläre Filtration erfolgt hauptsächlich durch aktive tubuläres Sekret. Weniger als 2 % einer Dosis pro i.v. es wird mit den Fäzes ausgeschieden. Bei Vorliegen von „Third-Space-Reserven“ wie bei großen Pleura- oder Peritonealergüssen kann es zu einer verzögerten Clearance des Arzneimittels kommen.
Die renale Ausscheidung stellt den Haupteliminationsweg dar und ist abhängig von Dosis und Verabreichungsweg.Bei intravenöser Verabreichung werden 80-90 % der verabreichten Dosis innerhalb von 24 Stunden unverändert mit dem Urin ausgeschieden. Die Ausscheidung über die Galle ist begrenzt und beträgt etwa 10 % oder weniger der verabreichten Dosis. Es wurde eine enterohepatische Zirkulation von Methotrexat vermutet.
Die renale Ausscheidung erfolgt durch glomeruläre Filtration und aktive tubuläre Sekretion Eine eingeschränkte Nierenfunktion sowie die gleichzeitige Einnahme von Medikamenten wie schwachen organischen Säuren, die ebenfalls tubulär sezerniert werden, können die Serumspiegel von Methotrexat deutlich erhöhen Eine ausgezeichnete Korrelation zwischen Methotrexat-Clearance und Es wurde über eine endogene Kreatinin-Clearance berichtet. Die Methotrexat-Clearance-Raten variieren stark und nehmen im Allgemeinen bei hohen Dosen ab. Eine verzögerte Arzneimittelclearance wurde als einer der Hauptfaktoren identifiziert, die für die Toxizität von Methotrexat verantwortlich sind. Es wurde die Hypothese aufgestellt, dass die Toxizität von Methotrexat für normales Gewebe stärker von der Dauer der Exposition gegenüber dem Arzneimittel als von den erreichten Höchstwerten abhängt Raum oder andere Ursachen können die Serumkonzentrationen von Methotrexat über einen längeren Zeitraum erhöht bleiben.
Die potenzielle Toxizität von Hochdosis-Therapien oder verzögerter Ausscheidung wird durch die Verabreichung von Calciumfolinat während der letzten Phase der Elimination von Methotrexat aus dem Plasma verringert.
Stoffwechsel:
Nach der Resorption wird Methotrexat durch intrazellulären und hepatischen Metabolismus in Polyglutamat-Formen umgewandelt, die dann durch Hydrolase wieder in Methotrexat umgewandelt werden können. Diese Polyglutamate wirken als Inhibitoren der Dihydrofolat-Reduktase und der Thymidylat-Synthetase. Kleine Mengen Polyglutamat Methotrexat können über einen längeren Zeitraum im Gewebe verbleiben. Die Retention und verlängerte pharmakologische Wirkung dieser aktiven Metaboliten variiert für verschiedene Zelltypen, Gewebe und Tumore. Bei üblicherweise verschriebenen Dosen kann eine geringfügige Umwandlung in 7-Hydroxymethotrexat auftreten. Die Akkumulation dieses Metaboliten kann bei den hohen Dosen, die für osteogene Sarkome verwendet werden, signifikant werden.Die Wasserlöslichkeit von 7-Hydroxymethotrexat ist 3-5 mal niedriger als die von Methotrexat.
Ungefähr 6% einer verabreichten Dosis i.v. und 35 % einer oral verabreichten Dosis werden im enterohepatischen Kreislauf durch die Wirkung einer Aldehydoxidase zu 7-Hydroxy-Methotrexat und durch die Einwirkung der Darmbakterienflora zu 2,4-Diamino-N10-methylpteroinsäure (DAMPA) metabolisiert . Diese Metaboliten wurden im Plasma und Urin von Patienten isoliert und identifiziert, während Polyglutamat-Derivate von Methotrexat in der Leber gefunden wurden. 7-Hydroxy-Methotrexat wäre aufgrund seiner schlechten Wasserlöslichkeit für die Nephrotoxizität des in hohen Dosen verwendeten Arzneimittels verantwortlich.
Halbwertszeit: Die für Methotrexat berichtete terminale Halbwertszeit beträgt ungefähr 3-10 Stunden bei Patienten, die eine Behandlung mit rheumatoider Arthritis oder eine niedrig dosierte Krebstherapie (weniger als 30 mg / m2) erhalten. Bei Patienten, die Methotrexat in hohen Dosen erhalten, beträgt die terminale Halbwertszeit 8 - 15 Stunden.
05.3 Präklinische Sicherheitsdaten
Die LD50 bei Mäusen betrug 94 ± 9 mg/kg für die i.p.-Verabreichung; es ergab sich stattdessen gleich 180 ± 45 mg/kg bei oraler Verabreichung. Bei Ratten war die LD50 variabel zwischen 6 und 25 mg/kg für i.p.
Wenn Methotrexat Ratten vom 14. bis 18. Tag der Trächtigkeit verabreicht wird, kann es zu folgenden Symptomen führen: Gewichtsverlust der Mutter, Resorption, Abort oder Hypotrophie des Fötus. Das Arzneimittel kann bei verschiedenen Tierarten wie Mäusen, Ratten, Kaninchen Anorexie, wässriger Durchfall und vaginale Blutungen induzieren 1,6 mg/kg keine solchen Effekte gefunden Methotrexat hat, wie die meisten Krebs- und Immunsuppressiva, unter besonderen Versuchsbedingungen bei Tieren kanzerogene Eigenschaften gezeigt.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
METHOTREXAT 50 mg Pulver zur Herstellung einer Injektionslösung:
Natriumchlorid, Natriumhydroxid. Enthält keine Konservierungsstoffe.
METHOTREXAT 500 mg Pulver zur Herstellung einer Injektionslösung:
Natriumhydroxid. Enthält keine Konservierungsstoffe.
METHOTREXAT 1 g Pulver zur Herstellung einer Injektionslösung:
Natriumhydroxid. Enthält keine Konservierungsstoffe.
METHOTREXAT 50 mg / 2 ml Injektionslösung:
Natriumhydroxid, Natriumchlorid, Wasser für Injektionszwecke.
Enthält keine Konservierungsstoffe.
METHOTREXAT 500 mg / 20 ml Injektionslösung:
Natriumhydroxid, Natriumchlorid, Wasser für Injektionszwecke.
Enthält keine Konservierungsstoffe.
METHOTREXAT 1 g / 10 ml Injektionslösung:
Natriumhydroxid, Wasser für Injektionszwecke.
Enthält keine Konservierungsstoffe.
METHOTREXAT 5 g / 50 ml Injektionslösung:
Natriumhydroxid, Wasser für Injektionszwecke.
Enthält keine Konservierungsstoffe.
06.2 Inkompatibilität
Methotrexat ist kompatibel mit: Dextrose in Ringer-Laktat, Dextrose in Ringer-Laktat, Dextrose in Natriumchlorid, Dextrose in Wasser, Ringer-Laktat, Natriumchlorid.
Methotrexat sollte nicht zusammen mit anderen Arzneimitteln in derselben Infusion verabreicht werden.
06.3 Gültigkeitsdauer
Pulver zur Herstellung einer Injektionslösung: 3 Jahre.
Injektionslösung: 2 Jahre.
Das Verfallsdatum bezieht sich auf das Produkt in intakter Verpackung, richtig gelagert.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Methotrexat Pulver zur Herstellung einer Injektionslösung: bei einer Temperatur von nicht mehr als 25 ° C lagern.
Vor Licht und Feuchtigkeit schützen.
Das Produkt sollte unmittelbar nach der Rekonstitution verwendet werden; Nicht verwendete Lösung muss verworfen werden.
Methotrexat-Injektionslösung: bei einer Temperatur zwischen 15 ° C-22 ° C lagern. Vor Licht schützen.
Das Produkt kann nach der ersten Entnahme nicht wiederverwendet werden; Nicht verwendete Lösung muss verworfen werden.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
Methotrexat Pulver zur Herstellung einer Injektionslösung:
Glasflasche Typ I oder III - Gummistopfen für Lyophilisat mit Aluminiumdichtung.
- Flasche 50 mg
- Flasche mit 500 mg
- 1 g Flasche
Methotrexat-Injektionslösung:
Glasflasche Typ I
Gummikappe mit Aluminiumdichtung.
- Flasche 50 mg / 2 ml
- Flasche 500 mg / 20 ml
- 1 g / 10 ml Flasche
- Flasche 5 g / 50 ml
06.6 Gebrauchs- und Handhabungshinweise
Verwenden Sie jede Flasche nur einmal.
Wenn sich ein Niederschlag bildet, muss die Lösung verworfen werden.
Methotrexat darf nicht zusammen mit anderen Arzneimitteln in derselben Infusion verabreicht werden.
Personen, die Kontakt mit Krebsmedikamenten haben oder in Bereichen arbeiten, in denen diese Medikamente eingesetzt werden, können diesen Stoffen entweder durch Luftkontakt oder durch direkten Kontakt mit kontaminierten Gegenständen ausgesetzt sein. Potenzielle Auswirkungen auf die Gesundheit können durch die Einhaltung institutioneller Verfahren, veröffentlichter Richtlinien und lokaler Vorschriften in Bezug auf die Zubereitung, Verabreichung, den Transport und die Entsorgung gefährlicher Arzneimittel verringert werden. Es besteht keine allgemeine Übereinstimmung darüber, dass alle in den Leitlinien empfohlenen Verfahren notwendig und angemessen sind
Methotrexat Pulver zur Herstellung einer Injektionslösung:
Methotrexat 500 mg und Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung sollten unmittelbar vor der Anwendung mit 10 ml bzw. 20 ml Wasser für Injektionszwecke oder 5%iger physiologischer Kochsalzlösung bzw. Dextroselösung ohne Konservierungsstoffe rekonstituiert werden 50 mg / ml, rekonstituieren Sie die Flasche mit 1 g Methotrexat mit 19,4 ml Flüssigkeit.
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung muss unmittelbar vor der Anwendung mit Wasser für Injektionszwecke mit 20 ml Wasser rekonstituiert werden.
Wenn hohe Dosen von Methotrexat als intravenöse Infusion verabreicht werden, verdünnen Sie die Gesamtdosis in 5%iger Dextroselösung.
Zur intrathekalen Verabreichung mit einer geeigneten sterilen Lösung ohne Konservierungsstoffe wie Kochsalzlösung auf eine Konzentration von 1 mg / ml rekonstituieren.
Methotrexat-Injektionslösung
Bei Bedarf kann die Lösung unmittelbar vor der Anwendung mit physiologischer Kochsalzlösung oder 5%iger Dextroselösung, die keine Konservierungsstoffe enthält, weiter verdünnt werden.
07.0 INHABER DER MARKETING-ERLAUBNIS
WYETH LEDERLES.p.A.
Über Nettunense, 90
04011 Aprilia (LT)
08.0 NUMMER DER MARKETING-ERLAUBNIS
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung - A.I.C. 019888041
Methotrexat 500 mg Pulver zur Herstellung einer Injektionslösung - A.I.C. 019888054
Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung - A.I.C. 019888104
Methotrexat 50 mg / 2 ml Injektionslösung - A.I.C. 019888080
Methotrexat 500 mg / 20 ml Injektionslösung - A.I.C. 019888092
Methotrexat 1 g / 10 ml Injektionslösung - A.I.C. 019888066
Methotrexat 5 g / 50 ml Injektionslösung - A.I.C. 019888078
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Methotrexat 50 mg Pulver zur Herstellung einer Injektionslösung - September 1963 / Juni 2005
Methotrexat 500 mg Pulver zur Lösung. injizierbar: September 1984 / Juni 2005
Methotrexat 1 g Pulver zur Herstellung einer Injektionslösung: April 2000 / Juni 2005
Methotrexat 50 mg / 2 ml Injektionslösung: April 2000 / Juni 2005
Methotrexat 500 mg / 20 ml Injektionslösung: April 2000 / Juni 2005
Methotrexat 1 g / 10 ml Injektionslösung: April 2000 / Juni 2005
Methotrexat 5 g / 50 ml Injektionslösung: April 2000 / Juni 2005
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs
März 2009