Das Myokard ist ein Organ, dessen Stoffwechsel im Wesentlichen aerob ist, dh auf oxidativen Reaktionen beruht, die eine konstante und ausreichende Sauerstoffzufuhr erfordern; Unter Hypoxie oder Anoxie verstehen wir einen Mangel an Sauerstoffversorgung durch die Koronararterien, ein Zustand, der vom Herzmuskel extrem schlecht toleriert wird.
In Ruhe ist das aus dem Myokard zurückfließende venöse Blut aufgrund seiner Entnahme aus dem arteriellen Blut sehr sauerstoffarm. , was auf eine fast maximale Ruheextraktion hindeutet.
Die Faktoren, die den O2-Verbrauch des Myokards spezifisch bestimmen, sind die Herzfrequenz, die Kontraktilität, die Vor- und Nachlast des Herzens, die mechanischen Eigenschaften, also die Herzaktivität.
Beim Normalsubjekt wird die Sauerstoffzufuhr aus dem Koronarkreislauf so geregelt, dass auch bei maximaler Anstrengung der myokardiale Sauerstoffbedarf immer voll befriedigt wird. Ein normales Myokard, das von gesunden Koronararterien versorgt wird, ist daher niemals hypoxisch.
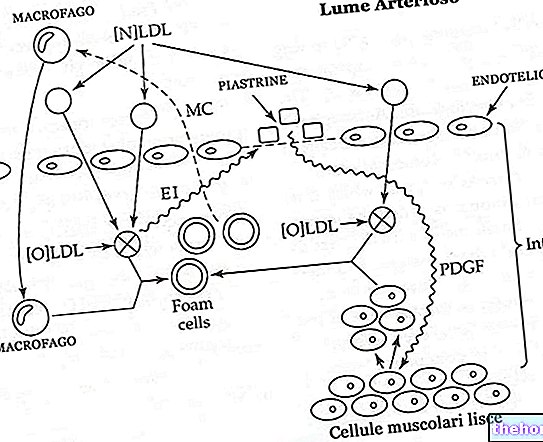
Koronare Herzkrankheit ist definiert durch das Vorhandensein atheromatöser Läsionen in den Koronararterien (koronare Atherosklerose), Läsionen, die die Koronarzirkulation einschränken, von denen die normale Funktion des Herzmuskels abhängt; Herzinsuffizienz hängt von der Schwere und dem Ausmaß der koronaren Herzkrankheit ab.
Die Läsionen sind im Allgemeinen im proximalen Trakt der Arterien lokalisiert (aber sie können auch weit verbreitet sein und die periphereren Äste betreffen) und bestimmen einen mehr oder weniger schweren Grad der Obstruktion oder Stenose.
Bei einer Koronarstenose kommt es zu einer Verringerung des Blutflusses, also zu einer geringeren Zufuhr von O2 zum Myokard, das sich stromabwärts der Stenose befindet, das daher hypoxisch wird; als Ausgleichsmechanismus für diese Situation wird eine Dilatation der Koronararteriolen bestimmt, um einen möglichst adäquaten Blutfluss aufrechtzuerhalten.
Bei einer mäßigen Koronarstenose kann das stromabwärts gelegene Myokard im Ruhezustand noch ausreichend mit O2 versorgt werden; bei schwerer Stenose (Verstopfung des arteriellen Lumens über 80%) entsteht trotz maximaler Vasodilatation der Koronararteriolen eine Situation chronischer Hypoxie oder Ischämie.
Steigt der myokardiale O2-Bedarf, z. bei körperlicher Anstrengung stellen die stenotischen Läsionen eine Behinderung der O2-Versorgung selbst dar und begründen somit eine Ischämie-Situation.Die Ischämie wiederum beinhaltet das Auftreten von Symptomen eines Herzmuskelleidens, nämlich: Stoffwechselanomalien (Milchsäureproduktion), Depressionen der Myokardfunktion (Herzinsuffizienz), elektrokardiographische Anomalien, Angina-Symptome.
Es sollte daran erinnert werden, dass neben der durch Atherosklerose verursachten Koronarverengung eine Myokardischämie sekundär zum sogenannten Koronarspasmus sein kann.Unter Spasmus verstehen wir eine anhaltende, intensive und lokalisierte Verengung eines Trakts der Koronararterie ; es kann sowohl an arteriellen Koronararterien als auch an atherosklerotischen Koronararterien auftreten.
Bei den Krankheitsbildern der ischämischen Herzkrankheit lassen sich verschiedene Situationen unterscheiden, die als akute und chronische Phase definiert werden können. Plötzlicher Tod, in der Regel durch schwere ventrikuläre Arrhythmien oder AV-Blocks, Angina pectoris, präinfarkte Angina und Myokardinfarkt gehören zur ersten Gruppe.
Die wichtigsten prädisponierenden Faktoren für eine koronare Herzkrankheit sind: arterielle Hypertonie, Zigarettenrauchen, Diabetes mellitus, primäre und sekundäre Hyperlipoproteinämie, Übergewicht, Sesshaftigkeit, Hyperurikämie, Hypothyreose, Stress.
Die ischämische Herzkrankheit, von der Männer häufiger als Frauen betroffen sind, gilt als eine der häufigsten Todesursachen in den westlichen Industrieländern und übertrifft die Krebssterblichkeit deutlich: Von 100.000 Einwohnern sollen 100 bis 500 Todesfälle sein dieser Pathologie zugeschrieben.
Es sollte daran erinnert werden, dass die kardiovaskuläre Mortalität in den letzten Jahren allmählich, aber signifikant zurückgegangen ist, wahrscheinlich im Zusammenhang mit den Maßnahmen, die zur Korrektur der oben aufgeführten Hauptrisikofaktoren ergriffen wurden; diese Maßnahmen bilden die sogenannte Primärprävention der koronaren Herzkrankheit.
Die Therapie kann medizinisch (anti-ischämische Medikamente), chirurgisch (myokardiale Revaskularisierung, insbesondere mit aorto-koronarem Bypass) und Rehabilitation sein. Die Rehabilitation des Herzpatienten stellt in der Tat den Kontaktpunkt zwischen ischämischer Erkrankung und körperlicher Aktivität dar und besteht, wie die WHO festlegt, in einer "Reihe von Maßnahmen, die durchgeführt werden müssen, um den Patienten wieder in die beste körperliche, geistige und sozial möglich, kompatibel mit seinem Namen ».
Bei der Rehabilitation des Herzpatienten gilt es, verschiedene Stadien und genau zu berücksichtigen:
- akute Phase;
- Rekonvaleszenzphase;
- Postrekonvaleszenz- und Stabilisierungsphase.
Die ersten beiden werden normalerweise im Krankenhaus durchgeführt und reichen von der Frühmobilisation, die Atemgymnastik umfasst, über die Mobilisation der Gliedmaßen bis hin zur Wiederaufnahme des Stehens und dem Gehen zuerst in der Wohnung und dann die Treppe hinunter. Alle diese Phasen werden ständig überwacht.
Wenn nach ca. 6 Wochen die Postrekonvaleszenz- und Stabilisierungsphase eintritt, wird, sofern keine Kontraindikationen vorliegen, die körperliche Aktivität schrittweise durch Arbeiten am Fahrradergometer oder Transportergometer oder durch Freilaufen gesteigert, wiederum periodisch unter Rückgriff auf fachärztliche Kontrolle mit Aufzeichnung des Elektrokardiogramms während der geplanten Aktivität. Anfänglich tritt der Proband zweimal täglich etwa 8 Minuten lang mit 50 Fahrten pro Minute bei 200 kgm / min (33 W) Belastung in die Pedale, um nach einem Monat mit 60 Fahrten pro Minute und einer Last von 450 kgm / min schrittweise 15 min zu erreichen (75W).
Die Erhaltungsphase nach weiteren ca. zwei Monaten beinhaltet eine tägliche Arbeit von 15 min bei 60 Fahrten pro Minute und einer Belastung von 600 kgm/min (100 W).
Wenn der Proband lieber zu Fuß geht oder kein Fahrradergometer zur Verfügung hat, wird er zunächst 12 Minuten gehen und in dieser Zeit ca. 800 m auf der Ebene zurücklegen. Nach einem Monat wird er in 20 Minuten 2 km laufen, um nach weiteren zwei Monaten ein Erhaltungsprogramm zu erreichen, das aus 30 Minuten Gehen über 3 km besteht.
Wenn keine medizinischen Kontraindikationen aufgrund von regelmäßigen Kontrollen vorliegen, ist es möglich, Sportaktivitäten wieder aufzunehmen, die keine Ausgaben von mehr als 7-8 MET verursachen.
Siehe auch: Ischämische Herzkrankheit
Kuratiert von: Lorenzo Boscariol
Weitere Artikel zu "Ischämische Herzkrankheit - Ursachen und Vorteile von" körperlicher Aktivität "
- elektrokardiographische Anomalien 3
- Herz-Kreislauf-System
- Sportlerherz
- kardiologische Untersuchungen
- Herz-Kreislauf-Erkrankungen
- kardiovaskuläre Pathologien 2
- kardiovaskuläre Pathologien 3
- kardiovaskuläre Pathologien 4
- elektrokardiographische Anomalien
- elektrokardiographische Anomalien 2
- Screening von älteren Menschen
- Wettkampffitness
- Herz-Kreislauf-Sport-Engagement
- Herz-Kreislauf-Engagement Sport 2 und BIBLIOGRAPHIE