Der Begriff Polyzythämie bezeichnet jeden generischen Anstieg der Anzahl der roten Blutkörperchen im Blut, ein Ereignis, das in der klinischen Praxis normalerweise zu einem Anstieg von Plasmahämoglobin und Hämatokrit (Blutviskosität) führt.

Sekundäre Polyzythämie
Sekundäre Polyzythämien stehen meist im Zusammenhang mit chronischer Hypoxämie oder Sauerstoffmangel im Blut Dieser Zustand induziert eine adaptive physiologische Reaktion, die - vermittelt durch die erhöhte Synthese von Erythropoietin in der Niere - zu einer erhöhten Synthese roter Blutkörperchen führt. Auf diese Weise ist der Organismus in der Lage, mehr Sauerstoff aus der atmosphärischen Luft aufzunehmen und den Mangel in gewissen Grenzen auszugleichen. Es überrascht nicht, dass Polyzythämie ein typisches Merkmal zahlreicher ethnischer Gruppen in Höhenlagen ist, das sogar bei mehrwöchigen Aufenthalten auf der Höhe spürbar ist; wie erwartet ist es eine adaptive Reaktion auf den reduzierten Sauerstoffpartialdruck, der diese Umgebungen charakterisiert.Die physiologische Polyzythämie aus großer Höhe erklärt, warum verschiedene Sportler, insbesondere Langlaufsportarten (Laufen, Radfahren usw.), zeitweise in großer Höhe trainieren: Die Erhöhung der roten Blutkörperchen sorgt für eine Verbesserung der sportlichen Leistung.
Ursachen der sekundären Polyzythämie:
Von einer erhöhten Erythropoietin-Synthese als Reaktion auf eine arterielle Hypoxämie
- verlängerter Aufenthalt im Hochgebirge
- Atemwegserkrankungen mit alveolärer Hypoventilation (z. B. COPD)
- angeborene Herzfehler mit Rechts-Links-Shunt
- Methämoglobinämie
- Carboxyhämoglobinämie
- Schlafapnoe im Zuge übermäßiger Fettleibigkeit
Von unangemessener Erythropoietin-Sekretion
- Hypernephrom
- Nierenzysten (polyzystische Niere)
- Uterusfibrom
- hepatische Neoplasien
- Phäochromozytom
Durch Erhöhung der Einnahme von Erythropoietin oder anderen Arzneimitteln mit ähnlicher Wirkung (Epoetin), sowohl zu therapeutischen als auch zu Dopingzwecken
Denn die sekundäre Polyzythämie ist ein reversibles Phänomen: Wenn das Individuum in eine niedrige Höhe absteigt oder die Ursache der Hypoxie verschwindet, stellt sich die Anzahl der roten Blutkörperchen allmählich wieder her.
Primäre Polyzythämie
Für weitere Informationen: Polyzythämie-Symptome
Polycythemia vera, auch primäre Polyzythämie oder Erythrämie / Vaquez-Oslere-Krankheit genannt, ist eine autonome myeloproliferative Erkrankung, die durch eine "abnorme Proliferation von Hämozytoblasten auf genetischer Basis [Mutation der JAK2-Tyrosinkinase in Stammzellen von 90% der Patienten mit Polyzythämie vera ].
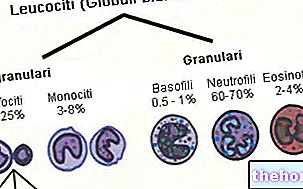
Sie tritt in Form einer erhöhten Synthese roter Blutkörperchen auf, die im Allgemeinen auch von einer "erhöhten Synthese von weißen Blutkörperchen und Blutplättchen begleitet wird. Das Ergebnis ist eine Erhöhung des Hämatokrits und des Gesamtblutvolumens (Plasmahyperviskosität und Hypervolämie); die erhöhte Blutviskosität und der Blutdruck an den Gefäßwänden können zu erheblichen Veränderungen des Blutflusses führen und ziemlich gefährliche Folgen für die Gesundheit des Patienten mit Polyzythämie haben: die Kapillaren verstopfen durch die zu hohe Viskosität des Blutes, thrombotische Phänomene steigen (das Risiko für Schlaganfall, Angina pectoris, Myokardinfarkt, oberflächliche und tiefe Thrombophlebitis und seltener Lungenembolie steigt). Im Allgemeinen treten Schwindel, Kopfschmerzen, leichte Hypertonie, Hepatomegalie, Splenomegalie und hämorrhagische Erscheinungen (Nasenbluten, Zahnfleischbluten und Blutergüsse) auf; die Haut nimmt rötliche Schattierungen (aufgrund des erhöhten Vorhandenseins von sauerstoffreichem Hämoglobin) und bläulich-zyanotisch (aufgrund des erhöhten Vorhandenseins von sauerstoffarmen Hämoglobin) an und juckt oft nach dem Baden.
Die Diagnose der Polycythaemia vera basiert auf der Untersuchung des Blutbildes:
- die Werte von Hämoglobin und Hämatokrit, die höher als normal sind, können 22-24 g / dl bzw. 55-60% erreichen, während neutrophile Leukozytose und Thrombozytenerkrankung häufig auftreten
und andere biohumorale Parameter:
- Erhöhung der Blutspiegel von Cholesterin, Harnsäure, Vitamin B12, LDH, Intraleukozyten ALP
Erythroid-Hyperplasie wird durch Knochenmarkbiopsie und anschließende morphologische Untersuchung des Knochenmarks erfasst; darüber hinaus ist es möglich, das Vorliegen der oben erwähnten JAK2 V617F-Mutation nachzuweisen. Ultraschall und objektive Beurteilung können eine Vergrößerung der Leber und Milz zeigen.
Die ursprünglich auf Aderlass oder Phlebotomie basierende Therapie, also die Entnahme von 300-500 ml Blut alle 2-3 Tage bis der Hämatokrit unter die 50%-Schwelle fällt, ggf Zytostatika / Chemotherapeutika (Busulfan, Hydroxyharnstoff, Cyclophosphamid, Chlorambucil, Cytosinarabinosid, Melphalan) oder Strahlentherapie verwenden Diese letzten Eingriffe zielen darauf ab, die abnormale proliferative Aktivität des Knochenmarks zu unterdrücken, in dem Polycythemia vera ein eigenes pathogenes Zentrum erkennt. Medikamente der neuen Generation, die die Aktivität der für die Krankheit verantwortlichen abnormalen Protein-Tyrosinkinase (JAK2) hemmen können, werden entwickelt und getestet.





.jpg)