In diesem Zustand sind die typischen Symptome einer manifesten Hypothyreose selten oder fehlen: Der Anstieg des TSH-Spiegels schafft es, die Schilddrüsenhormonwerte im Normbereich zu halten.
Die häufigste Ursache einer subklinischen Hypothyreose ist die Hashimoto-Thyreoiditis.
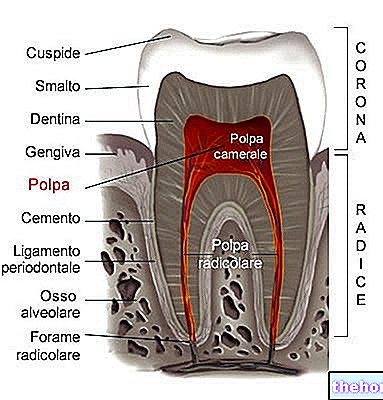
Schilddrüse: wichtige Punkte
Bevor die Merkmale der subklinischen Hypothyreose definiert werden, ist es notwendig, sich kurz an einige Begriffe in Bezug auf die Schilddrüse zu erinnern:
- Die Schilddrüse ist eine kleine endokrine Drüse, die sich im vorderen Halsbereich vor und seitlich von Kehlkopf und Luftröhre befindet. Die Haupthormone, die es produziert - Thyroxin (T4) und Trijodthyronin (T3) - steuern die Stoffwechselaktivitäten und sind für das reibungslose Funktionieren der meisten Körperzellen verantwortlich.
- Genauer gesagt signalisieren die Schilddrüsenhormone, wie schnell der Körper arbeiten muss und wie er Nahrung und Chemikalien verwenden muss, um Energie zu produzieren und seine Funktionen korrekt auszuführen.Nicht nur das: Die Schilddrüse greift in die Wachstums- und Entwicklungsprozesse vieler Gewebe ein und stimuliert zelluläre Aktivitäten, die insbesondere die Funktionen des Herz-Kreislauf-Systems und des Nervensystems optimieren.
- Über ein Feedbacksystem wird die Schilddrüsenhormonproduktion aktiviert und deaktiviert. Unter den verschiedenen Faktoren, die an diesem Mechanismus beteiligt sind, ist das Thyreoidea-stimulierende Hormon (TSH) dafür verantwortlich, die Konzentration der Schilddrüsenhormone im Blutkreislauf stabil zu halten.
Ich bin ein Beispiel:
- Hashimoto-Thyreoiditis (Hauptursache für subklinische Hypothyreose);
- Basedow-Graves-Krankheit.
Andere Ursachen für eine subklinische Hypothyreose können sein:
- Frühere akute Entzündung;
- Jodmangel (Ernährung: jodarme oder nahrungsmittelreiche Ernährung, die "gozzigeni" genannt wird, die seine Aufnahme behindert; endemisch: langer Aufenthalt in geographischen Gebieten mit Jodmangel, insbesondere in den Bergen und weit vom Meer entfernt);
- Iatrogen, insbesondere:
- Vorherige ablative Therapie mit radioaktivem Jod;
- Operation zur Entfernung der Schilddrüse (Thyreoidektomie);
- Medikamente (Amiodaron, Lithium, jodhaltige radiologische Kontrastmittel usw.);
- Unzureichende Ersatztherapie;
- Äußere Strahlentherapie von Kopf und Hals (verabreicht z. B. bei Kehlkopfkarzinom, Hodgkin-Lymphom, Leukämie, intrakraniellen Neoplasien etc.).
Eine subklinische Hypothyreose kann auch in idiopathischer Form (dh aus nicht identifizierbaren Ursachen) auftreten.
Wer ist am stärksten gefährdet
Eine subklinische Hypothyreose ist relativ häufig (die Prävalenz wird auf 4 bis 10 % in der Allgemeinbevölkerung geschätzt).
Die Erkrankung betrifft hauptsächlich mit zunehmendem Alter und beim weiblichen Geschlecht ("kritische" Phasen für die Schilddrüsenfunktion sind Schwangerschaft und Wechseljahre).
Eine subklinische Hypothyreose tritt besonders häufig bei Patienten mit zugrunde liegender Hashimoto-Thyreoiditis auf.
Die Patienten, die am stärksten für die Entwicklung einer subklinischen Hypothyreose anfällig sind, sind:
- Patienten mit Down-Syndrom;
- Frauen in der postpartalen Phase (innerhalb von 6 Monaten);
- Frauen in den Wechseljahren;
- Ältere Patienten;
- Patienten mit Diabetes mellitus Typ 1;
- Patienten mit Herzinsuffizienz;
- Patienten mit Schilddrüsenerkrankungen in der Familienanamnese;
- Patienten mit anderen Autoimmunerkrankungen.
Es sollte daran erinnert werden, dass die subklinische Hypothyreose ein Zustand ist, bei dem die Veränderung der Schilddrüsenfunktion leicht bis mäßig ist. Wenn sie jedoch vernachlässigt wird, kann die Dysfunktion zu einer ausgewachsenen Hypothyreose fortschreiten (die zirkulierenden TSH-Spiegel sind erhöht und die Werte der Schilddrüsenhormone liegen unter den normalen Grenzen, daher reichen sie nicht aus, um einen Zustand der Euthyreose aufrechtzuerhalten).
Subklinische Hypothyreose: Hauptsymptome
Die Manifestationen einer subklinischen Hypothyreose können subtil oder mild sein.
Die Symptome treten normalerweise nach einem langen subklinischen Verlauf auf und können umfassen:
- Muskelschwäche
- Asthenie;
- Tageszeitliche Müdigkeit;
- Kälteintoleranz;
- Konzentrationsschwierigkeiten
- Heiserkeit;
- Trockene und raue Haut;
- Augenlidödem;
- Gedächtnisverlust
- Verstopfung.
In den meisten Fällen bleibt die subklinische Hypothyreose über mehrere Jahre stabil und kann manchmal abklingen.
Das Risiko einer subklinischen Hypothyreose, die in Richtung der manifesten Form fortschreitet, ist bei älteren Patienten und bei Patienten mit hohen Anti-Schilddrüsen-Antikörperwerten (ein Parameter, der auf das Vorliegen von Autoimmunerkrankungen hinweist) größer.
Probleme im Zusammenhang mit subklinischer Hypothyreose
In den letzten Jahren haben mehrere wissenschaftliche Studien eine subklinische Hypothyreose mit verschiedenen klinischen Zuständen in Verbindung gebracht.
Neben dem möglichen Fortschreiten der Dysfunktion bis hin zur ausgewachsenen Hypothyreose können auftreten:
- Erhöhung des Gehalts an Lipoproteinen niedriger Dichte;
- Erhöhtes kardiovaskuläres Risiko;
- Kognitiver Rückgang (bei älteren Patienten);
- Angstzustände und Depression.
Darüber hinaus entwickeln Patienten mit subklinischer Hypothyreose eher:
- Hypercholesterinämie (Erhöhung des Gesamtcholesterinspiegels);
- Arteriosklerose;
- Dyslipidämie;
- Koronare Herzkrankheit;
- Periphere arterielle Verschlusskrankheit.
Die Diagnose einer subklinischen Hypothyreose kann gestellt werden auf der Grundlage von:
- Sorgfältige Anamnese des Patienten;
- Vorhandensein von Symptomen und Anzeichen einer leichten Schilddrüsenunterfunktion;
- Messung der Serumkonzentrationen von TSH, freiem T4 (FT4) und freiem T3 (FT3) nach einer einfachen Blutprobe.
Eine subklinische Hypothyreose ist gekennzeichnet durch erhöhte Serumspiegel von TSH (Thyreoidea-stimulierendes Hormon) in Verbindung mit normalen Spiegeln freier Schilddrüsenhormone (FT3 und FT4) in zwei Fällen im Abstand von mindestens 2-3 Monaten.
Der Nachweis von Anti-Thyroglobulin-Antikörpern (Ab anti-TG) und Anti-Thyroperoxidase-Antikörpern (Ab anti-TPO) im Blut ermöglicht die Feststellung der autoimmunologischen Ätiologie einer subklinischen Hypothyreose und die Möglichkeit, eine Ersatztherapie mit L-Thyroxin (L- T4).
Schilddrüsenultraschall, Szintigraphie und Feinnadelpunktion sind eine sinnvolle Ergänzung zur Beurteilung des klinischen Falles, da sie Aufschluss über die Morphologie und Funktionsfähigkeit der Schilddrüse geben.

Welche Tests sind bei einer subklinischen Hypothyreose erforderlich?
Die Bluttests, die für die Diagnose einer subklinischen Hypothyreose nützlich sind, sind:
- Dosierung von TSH, FT3 und FT4 (freie Form von T4);
- Reiztest mit TRH (Thyrotropin-Releasing-Hormon);
- Dosierung von Anti-Thyroperoxidase-Antikörpern (Ab anti-TPO) und Anti-Thyroglobulin (Ab anti-TG);
- Gesamtcholesterin-, HDL-, LDL- und Triglyceriddosierung.
Bei einer subklinischen Hypothyreose liegen die zirkulierenden Schilddrüsenhormonspiegel typischerweise im Normbereich, verbunden mit einem erhöhten TSH-Wert im Serum. die autoimmune.
Was tun bei hohem TSH-Wert?
Das erste, was zu tun ist, ist die TSH-Dosierung nach 2 oder 12 Wochen zu wiederholen, um eine "vorübergehende Anomalie" auszuschließen. Die Auswertung des "FT4 ist nützlich, um den Zustand einer subklinischen Hypothyreose zu bestimmen und den Schweregrad zu beurteilen.
Subklinische Hypothyreose vs. vorübergehender Anstieg von TSH
Die TSH-Dosierung ist der sensibelste Laborwert für die Diagnose einer subklinischen Hypothyreose. Es muss jedoch berücksichtigt werden, dass einige physiologische oder pathologische Situationen die Sekretion von TSH vorübergehend erhöhen können.
Ursachen für dieses Phänomen sind Schlafstörungen, zirkadiane Rhythmusstörungen (z. B. Nachtarbeit), Exposition gegenüber toxischen Substanzen (Pestizide, Industriechemikalien usw.), einige Formen der Thyreoiditis (subakut oder postpartal), thyreostatische Medikamente oder Hemmung der TSH-Sekretion (Glukokortikoide, Dopamin usw.), große chirurgische Eingriffe, schwere Traumata, Infektionen und Unterernährung.
auf Schilddrüsenhormonbasis (Ersatztherapie mit L-Thyroxin, L-T4; z. B. Levothyroxin), zunächst in niedriger Dosierung. Ziel der Behandlung ist es, einen Zustand der Euthyreose wiederherzustellen.
Bevor jedoch eine L-Thyroxin-Ersatztherapie durchgeführt wird, sollte der Arzt die Dysfunktion innerhalb eines kurzen Zeitraums (ca. 3-6 Monate) überwachen und den TSH-Anstieg bestätigen (dieser kann auf eine vorübergehende Anomalie zurückzuführen sein) ).
Wenn L-Thyroxin nicht eingenommen wird (aufgrund der mangelnden Einhaltung des Therapieprotokolls durch den Patienten) oder nicht ausreichend ist, entsteht eine Hypothyreose. Aus diesem Grund muss der Patient mit subklinischer Hypothyreose während der Einnahme des Medikaments regelmäßig nachkontrolliert werden, um die Wirkung der Behandlung zu überprüfen.
Subklinische Hypothyreose: Schema zur Überwachung
- Nach dem ersten Befund von erhöhtem TSH und normalen Schilddrüsenhormonen nach 2-3 Monaten die Dosierung von TSH, FT4 und Anti-Thyroperoxidase-Antikörpern (Ab anti-TPO) im Blut durchführen.
- Wenn TSH normal ist, führen Sie keine weiteren Tests durch;
- Wenn TSH hoch ist (d. h. eine subklinische Hypothyreose besteht anhaltend):
- Führen Sie eine Ultraschalluntersuchung der Schilddrüse durch;
- Bewerten Sie die Schilddrüsenfunktion alle 6 Monate (TSH und FT4); nach 2 Jahren kann diese Prüfung jährlich erfolgen.
Im Allgemeinen sollte die Schilddrüsenfunktion bei schwangeren Frauen, bei solchen, die Symptome einer Hypothyreose entwickeln, oder in anderen Blutchemietests untersucht werden.
Behandlung der subklinischen Hypothyreose: ja oder nein?
Auch heute noch wird die Behandlung oder Nichtbehandlung der subklinischen Hypothyreose in den verschiedenen Leitlinien kontrovers diskutiert.
Im Allgemeinen beginnt die Schilddrüsenhormonersatztherapie, wenn die TSH-Werte größer als 10 µU/ml sind. Bei Konzentrationen unter 10 µU/ml wird dagegen eher die stärkere Stimulation von TSH an der Schilddrüse ausgenutzt, so dass diese noch eine normale Produktion von Schilddrüsenhormonen gewährleistet. Eine Therapie kann bei TSH-Werten zwischen 4 und 10 µU/ml bei chronischer Autoimmunthyreoiditis oder nodulären Schilddrüsenerkrankungen begonnen werden.
Die einzige Bedingung, bei der die Behandlung einer subklinischen Hypothyreose bei Erwachsenen immer indiziert ist, ist die Schwangerschaft, um die Auswirkungen der Dysfunktion auf die Schwangerschaft und die fetale Entwicklung zu vermeiden.Der Beginn der Therapie kann vom Arzt bei Vorliegen klinischer Symptome oder in der Schwangerschaft erwogen werden bei gleichzeitiger Hyperlipidämie und Herzinsuffizienz.







.jpg)