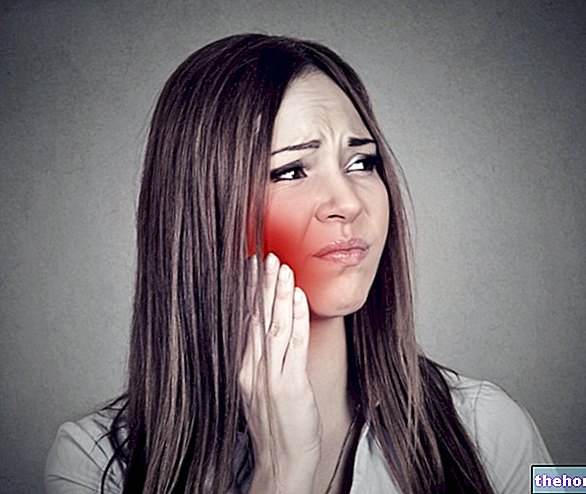
Bei einer Perikoronitis erscheint das Zahnfleisch an der betroffenen Stelle geschwollen, gerötet und schmerzt. Oft erstreckt sich der Schmerz über den gesamten Kieferwinkelbereich und wird beim Kauen besonders intensiv. Bei einer akuten Perikoronitis können die Schmerzen auch in Ohr und Nacken ausstrahlen.
Die Hauptursache der Perikoronitis ist, dass Weisheitszähne oft nicht ihren Durchbruch finden und vom Zahnfleisch eingeschlossen oder teilweise bedeckt bleiben.
Der perikoronale Recessus oder der Zahnfleischlappen auf dem teilweise herausgetretenen Zahn (das so genannte Operculum) kann Bakterien und Nahrungsfragmente einfangen. Daher kann der der Perikoronitis zugrunde liegende Entzündungsprozess durch eine "perikoronale Infektion" aufrechterhalten werden, die zu verschiedenen Komplikationen (einschließlich Abszessen oder Cellulitis) führen kann.
Die Behandlung hängt vom Stadium der Perikoronitis ab und hat verschiedene Optionen. In der Regel wird die akute Phase der Erkrankung mit Antibiotika und Entzündungshemmern behandelt, verbunden mit speziellen Mundhygienemanövern (z. B. Spülen mit warmem Salzwasser, Mundspülungen auf Chlorhexidinbasis, Reinigung mit einer einzelnen Büschelzahnbürste etc.). Die definitive Lösung der Perikoronitis ist die Zahnextraktion.
die sich in Übereinstimmung mit einem teilweise durchgebrochenen Zahn entwickelt. In den meisten Fällen betrifft der Prozess die Weichteile, die die Krone eines Weisheitszahns umgeben, d. h. das Zahnfleisch und der Zahnfollikel (die Struktur, die das Stützgewebe bilden wird).
"Pericoronit" kommt aus der Vereinigung der Begriffe für die- (um herum), Koron- (sichtbarer Teil des Zahns), -ite (Entzündung), daher "Entzündung des Gewebes um den Zahn".
Perikoronitis kann durch Bakterien in der Mundhöhle begünstigt werden, die in den Zahn-Zahnfleisch-Zwischenraum eindringen und einen infektiösen Prozess auslösen.
Die der Perikoronitis zugrunde liegenden entzündlichen Phänomene können auch durch den Druck des Zahnes in der Durchbruchphase, durch mechanisches Trauma und durch die Ansammlung von Nahrungsresten im Recessus perikoronal oder unter dem Operculum induziert werden.
Operculum: einige Anmerkungen
- Das Weichgewebe, das einen teilweise durchgebrochenen Zahn bedeckt, wird als Operculum bezeichnet.
- In der Regel verschwindet dieser Zahnfleischlappen, wenn der Zahn vollständig heraustritt.
- Der Operculumbereich kann mit normalen Mundhygienemethoden schwer zu erreichen sein.
- Technisch bezieht sich das Synonym "Operkolitis" auf "eine Entzündung des Operculums allein.
Auslösende und begünstigende Faktoren
Zu den Faktoren, die den Entzündungsprozess prädisponieren und aufrechterhalten können, gehören:
- Infektionen. Eine Perikoronitis, die mit einem schlecht durchgebrochenen und schlecht positionierten Weisheitszahn verbunden ist, kann durch eine Infektion ausgelöst und aufrechterhalten werden.Die normalerweise in der Mundhöhle vorhandenen Bakterien können in den Raum zwischen Zahn und Zahnfleisch eindringen, diesen besiedeln und eine Entzündung des angrenzenden Bereichs verursachen In einigen Fällen kann eine mit Perikoronitis verbundene aktive Infektion zu einem perikoronalen Abszess (Eiter) oder Cellulitis fortschreiten. Diese pathologischen Prozesse können sich auch auf den Rachen oder die Wange ausbreiten.
- Speisereste. Die der Perikoronitis zugrunde liegenden entzündlichen Phänomene können durch die Ansammlung von Nahrungspartikeln unter dem Operculum oder im Recessus gingivalis begünstigt werden.
- Trauma und Reizfaktoren. Tritt der obere Weisheitszahn vor dem unteren aus, kann er auf den Lappen treffen und die Reizung verstärken, so dass eine Perikoronitis durch den Druck des durchbrechenden Zahnes und durch mechanisches Trauma (zB durch Beißen des Operculums mit dem Gegenzahn) begünstigt werden kann.
- Zahnstellung und anatomische Gründe. Eine Perikoronitis kann auch auftreten, wenn der Abstand zwischen Zahnkeim und Ausbruchsstelle zu groß ist, ansonsten fehlt der Platz für den Weisheitszahn.
Wer ist am stärksten gefährdet
Perikoronitis ist mit dem Durchbruch der unteren Backenzähne (untere Weisheitszähne) verbunden, so dass die Entzündung hauptsächlich das Alter zwischen 15 und 24 Jahren betrifft.
Bei Kleinkindern kann die Erkrankung während des Zahnens auftreten, unmittelbar vor dem Durchbruch der Milchzähne (Milchzähne).
unangenehm im Mund (aufgrund von Eiteraustritt aus der Zahnfleischhöhle) und/oder Mundgeruch.
Akute Perikoronitis
Akute Perikoronitis hat einen plötzlichen Beginn und eine kurze Dauer, aber die Krankheit ist klinisch signifikant. Diese Form der Gingivitis ist nämlich durch eine unterschiedlich starke entzündliche Beteiligung des Perikoronallappens und angrenzender Strukturen sowie durch systemische Komplikationen gekennzeichnet.
Typischerweise betrifft eine akute Perikoronitis die Weisheitszähne (dritte Molaren), insbesondere des unteren Zahnbogens.
In den meisten Fällen umfasst die Perikoronitis:
- Ungewöhnliche Schmerzen, Rötung und Schwellung des Zahnfleisches
- Schwierigkeiten beim Kauen;
- Mundgeruch;
- Schlechter Geschmack im Mund (verursacht durch Austreten von Eiter aus dem Zahnfleisch)
- Zärtlichkeit oder Schmerzen im Kiefer.
Bei akuter Perikoronitis können auch eines oder mehrere der folgenden Symptome auftreten:
- Schwierigkeiten beim Öffnen des Mundes (Trismus)
- Nackenschmerzen;
- Vergrößerte submandibuläre Lymphknoten
- Ohrenschmerzen;
- Vorhandensein von Eiter an der Entzündungsstelle;
- Fieber;
- Kopfschmerzen;
- Muskelkrämpfe im Kiefer
- Schwellung auf der betroffenen Gesichtsseite
Chronische Perikoronitis
Perikoronitis kann auch chronisch oder rezidivierend sein. In diesem Fall treten periodisch Episoden einer akuten Perikoronitis mit langen Remissionen auf.
Chronische Perikoronitis kann wenige oder einige Symptome verursachen, aber einige Anzeichen des Krankheitsverlaufs sind bei der Untersuchung des Mundes durch den Zahnarzt offensichtlich.
Komplikationen und Begleiterkrankungen
- Die wichtigste lokale Komplikation im Zusammenhang mit einer Perikoronitis ist der perikoronale Abszess, bei dem sich die Eiteransammlung auf verschiedene Bereiche des Mundes ausdehnen kann.In schweren Fällen kann diese Infektion Ohr, Zunge, Kiefer, Rachen, Wangen und andere Teile des Mundes betreffen Gesicht oder Hals. Eine eitrige Perikoronitis kann einen Krankenhausaufenthalt und eine sofortige Operation nach sich ziehen. Gelegentlich kann ein perikoronaler Abszess zu einer Beeinträchtigung der Atemwege führen (z. B. Ludwig-Angina).
- Systemische Komplikationen der Perikoronitis beziehen sich auf Anzeichen und Symptome, die anderswo als im Mund auftreten und umfassen Fieber, Unwohlsein oder geschwollene Lymphknoten im Nacken.
- Besondere Aufmerksamkeit muss bei der Behandlung der Perikoronitis bei schwangeren Frauen gelten. Bei Vernachlässigung kann eine Perikoronitis auch Folgen für den Fötus haben. Eine schwangere Frau, bei der eine Perikoronitis diagnostiziert wurde, muss für ihre Behandlung multidisziplinäre Fähigkeiten nutzen (Hausarzt, Zahnarzt und Gynäkologe).
Differenzialdiagnose
Symptome, die denen einer Perikoronitis ähneln, können durch andere Erkrankungen wie Parodontitis, Kariespulpitis und akute myofasziale Schmerzen bei Kiefergelenkerkrankungen verursacht werden.
aus warmem Salzwasser, Wasserstoffperoxid oder Chlorhexidin (antiseptisch) Darüber hinaus ist besondere Sorgfalt bei der täglichen Mundhygiene mit einer weichen Bürste zu empfehlen. Wenn der teilweise durchgebrochene Zahn jedoch nicht zum Vorschein kommt und sich Nahrungs- und Bakterienreste unter dem Operculum ansammeln, wird die Perikoronitis wahrscheinlich zurückkehren.