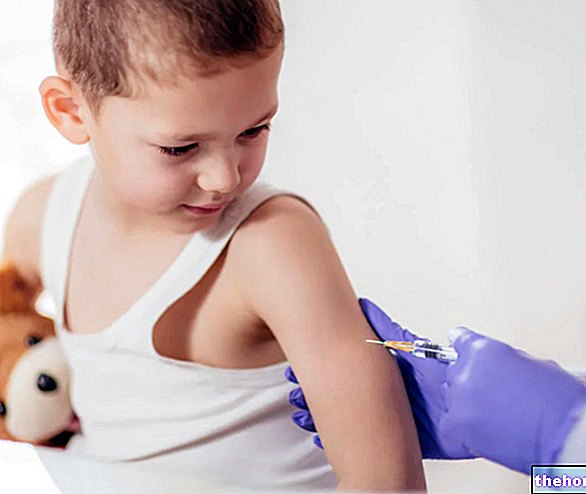
Der MMR-Impfstoff ist hauptsächlich für die pädiatrische Anwendung bestimmt; es kann jedoch auch bei Erwachsenen angewendet werden, wenn diese nicht geimpft sind und noch keine der oben genannten Infektionen bekommen haben.
Der MMR-Impfstoff gehört zu den obligatorischen Impfstoffen des pädiatrischen Alters und sieht die Verabreichung durch Injektion vor, aufgeteilt in zwei Dosierungen, bei Kindern werden diese beiden Dosierungen auf den 14. Monat, den ersten und auf 5-6 Jahre, den zweiten datiert; bei Erwachsenen liegen sie dagegen in der Regel näher beieinander (eine Zeitspanne von 4 Wochen zwischen einer Dosis und der nächsten ist ausreichend).
Ein Beispiel für einen attenuierten Lebendimpfstoff, der MMR-Impfstoff, ist ein Arzneimittel mit reduzierten Nebenwirkungen (die häufigsten sind geringfügige klinische Störungen) und wirksam.
Derzeit unterliegt die Impfung gegen Masern, Mumps und Röteln der im Jahr 2017 festgelegten Impfpflicht, daher ist die MMR-Impfung verpflichtend.
In Kombination mit dem Varizellen-Impfstoff stellt der MMR-Impfstoff die Alternative zum MPRV-Impfstoff dar (Achtung: der MMRV-Impfstoff ist der tetravalente Impfstoff gegen Masern, Mumps, Röteln und Varizellen).
Masern, Mumps und Röteln
Masern, Mumps und Röteln sind drei ansteckende Infektionskrankheiten viralen Ursprungs (dh durch Viren verursacht).
Vor dem Aufkommen von Massenimpfungen gegen sie waren Masern, Mumps und Röteln drei typische Infektionen im Kindesalter.
Derzeit gibt es noch keine spezifische Therapie für Masern, Mumps und Röteln: Erkrankte müssen daher auf das spontane Abklingen der Infektion (die in der Regel innerhalb von 10-14 Tagen eintritt) warten.
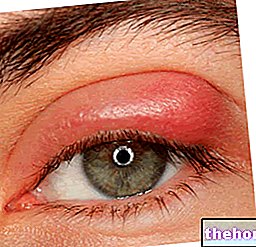
Masern
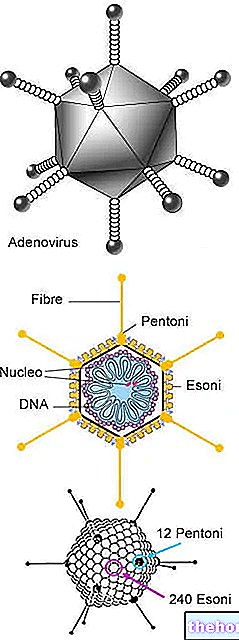
Masern sind auf ein einzelsträngiges RNA-Virus der Gattung zurückzuführen Morbillivirus und an die Familie von Paramyxovirus.
Die Übertragung von Masern erfolgt hauptsächlich durch direkten Kontakt, durch Speichel und flüchtige Tröpfchen, die beim Husten, Niesen oder beim Sprechen abgegeben werden; es ist aber auch eine Übertragung durch indirekten Kontakt möglich, dh durch Berühren von mit dem Infektionserreger kontaminierten Gegenständen.
Masern beginnen normalerweise mit einer laufenden Nase, Niesen, Fieber, allgemeinem Unwohlsein, Appetitlosigkeit, Husten und Müdigkeit; danach, 3-4 Tage nach dem Einsetzen der ersten Symptome, verursacht es charakteristische bräunlich-rote Flecken, die leicht erhaben am ganzen Körper sind.
Masern neigen dazu, einen positiven Ausgang zu haben; unter unglücklichen Umständen kann es jedoch vorkommen, dass es degeneriert und zu Komplikationen führt, wie zum Beispiel: akuter Durchfall, Mittelohrentzündung, Konjunktivitis, Lungenentzündung, Epilepsie, Strabismus, Enzephalitis, Meningitis und / oder Optikusneuritis.
Vor der Massenimpfung gegen ihn waren vor allem Personen im Alter zwischen 1 und 5 Jahren von Masern betroffen.
Masern stehen auf der Liste der exanthematischen Erkrankungen.
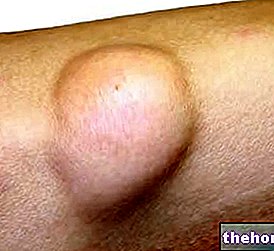
Mumps
Mumps wird allgemein als Mumps bezeichnet und ist auf ein einzelsträngiges RNA-Virus der Gattung zurückzuführen Rubulavirus und an die Familie von Paramyxovirus.
Mumps wird hauptsächlich durch direkten Kontakt, durch Speichel und die flüchtigen Tröpfchen übertragen, die beim Husten, Niesen oder Sprechen abgegeben werden; es ist jedoch auch möglich, sie durch indirekten Kontakt, also durch Berühren von mit dem Infektionserreger kontaminierten Gegenständen, zu übertragen.
Mumps ist durch die Entzündung zweier wichtiger Speicheldrüsen gekennzeichnet: der Ohrspeicheldrüse.
Im Allgemeinen klagt die Person, die an Mumps erkrankt ist, über Schmerzen in der Nähe der Ohren (verstärkt durch Kauen und Schlucken), Fieber, Unwohlsein, Kopfschmerzen und weit verbreitete Muskelschmerzen.
Mumps löst sich in der Regel positiv auf; In einigen seltenen Fällen kann es jedoch degenerieren und zu Komplikationen führen, wie z. B.: Nebenhodenentzündung bei Männern, Oophoritis bei Frauen, Enzephalitis, Meningitis, Pankreatitis und / oder Gehörschäden.
Vor der Massenimpfung gegen ihn betrafen die Mumps hauptsächlich Probanden im Alter zwischen 5 und 9 Jahren.
Röteln
Röteln ist wegen der Rötelnvirus, ein einzelsträngiges RNA-Virus der Gattung Rubivirus und an die Familie von Togavirus.
Röteln werden hauptsächlich durch direkten Kontakt über Speichel und Atemtröpfchen übertragen und präsentieren sich mit roten Flecken am ganzen Körper (Exanthem), geschwollenen Lymphknoten und manchmal mit grippeähnlichen Symptomen (Fieber, Halsschmerzen, laufende Nase, Müdigkeit, Appetitlosigkeit, etc.) und Arthralgie (Schmerzen in den Gelenken).
Röteln neigen dazu, ein positives Ergebnis zu haben; in einigen unglücklichen Fällen kann es jedoch zu Komplikationen wie Enzephalitis, Otitis und / oder Thrombozytopenie führen.
Röteln sind eine sehr gefährliche Erkrankung für schwangere Frauen: Sie kann tatsächlich zu Fehlgeburten oder Anomalien in der fetalen Entwicklung führen.
Vor der Massenimpfung gegen ihn betrafen Röteln hauptsächlich Personen im Alter zwischen 5 und 9 Jahren.
Röteln steht auf der Liste der exanthematischen Erkrankungen.
, das Mumps-Virus und die Rötelnvirus.Der MMR-Impfstoff ist ein Impfstoff für die Kinderheilkunde, aber nicht nur: Er könnte sogar für Jugendliche und Erwachsene indiziert sein, wenn sie nicht geimpft sind und noch nie an mindestens einer der fraglichen Infektionskrankheiten (Erkrankung an Masern, Mumps und/oder Röteln führt dazu, dass Sie dann gegen den verantwortlichen Viruserreger immun werden).
Warum den MMR-Impfstoff einnehmen?
Die Gründe, warum Kinderärzte und das Gesundheitsministerium den MMR-Impfstoff empfehlen, sind unterschiedlich; hier sind die wichtigsten:
- Masern, Mumps und Röteln können sowohl bei jungen Menschen als auch bei Erwachsenen schwerwiegende Komplikationen verursachen, manchmal mit tödlichem Ausgang (zB Enzephalitis oder Meningitis).
- Nach einigen Schätzungen verursachten Masern vor der Massenimpfung gegen Masern weltweit jedes Jahr etwa 2,6 Millionen Todesfälle; mit der Verbreitung des MMR-Impfstoffs ist die Zahl der jährlichen Todesfälle durch Masern auf 122.000 zurückgegangen (die meisten davon betreffen nicht überraschend, Gebiete der Entwicklungsländer, in denen Impfungen nicht weit verbreitet sind).
- Dank der weiteren Verbreitung des MMR-Impfstoffs und des MMRV-Impfstoffs zwischen 2000 und 2016 sind die Todesfälle durch Masern um 84 % zurückgegangen.
- Bei einer Frau können Röteln, die sich während der Schwangerschaft zugezogen haben, schädliche Auswirkungen auf den Fötus haben, insbesondere wenn die Infektion während der ersten 10 Schwangerschaftswochen auftritt (das Risiko von Folgen für den Fötus beträgt 90%); Röteln in der Schwangerschaft können nämlich spontane Fehlgeburten, intrauterinen Tod oder angeborene Fehlbildungen des zukünftigen ungeborenen Kindes (angeborenes Rötelnsyndrom) verursachen.
Die in den letzten Jahrzehnten durchgeführte Röteln-Impfkampagne hat sich als erfolgreiche Strategie erwiesen, "die Zahl der Abtreibungen, intrauterinen Todesfälle oder angeborenen Fehlbildungen durch Röteln in der Schwangerschaft zu reduzieren.
Wann wird die MMR-Impfung nicht benötigt?
Personen, die bereits geimpft sind und alle, die in der Vergangenheit an Masern, Mumps und Röteln erkrankt sind, benötigen die MMR-Impfung nicht.
und M-M-RVAXPRO.
in der Lage, das Immunsystem zu aktivieren und es zur Produktion spezifischer Antikörper zu veranlassen.
In der Immunologie wird jede Fremdsubstanz, die das Immunsystem aktivieren kann, als Antigen bezeichnet.
Bei attenuierten Impfstoffen sind die Antigene im Wesentlichen Teile des Infektionserregers, gegen den im Labor eine Immunität geschaffen werden soll, der die Fähigkeit, die damit verbundene Infektion zu verursachen, beraubt wird (Hinweis: Vorausgesetzt, es handelt sich um eine gesunde Person, ohne Immunschwäche).
Antikörper hingegen sind Proteine, die das Immunsystem des menschlichen Organismus bei Kontakt mit einem Antigen produziert und die dazu dienen, dieses unmittelbar und auch in Zukunft bei einer zweiten Exposition gegenüber dem gleichen Antigen zu neutralisieren auftreten.
Dank der MMR-Impfung werden daher Antikörper gegen Masern-, Mumps- und Rötelnviren gebildet, die Teile der letzteren ausnutzen, um das Immunsystem zu stimulieren, aber nicht ausreichend, um die damit verbundene Infektionskrankheit auszulösen.
.Für die Verabreichung des MMR-Impfstoffs wird eine Art Spritze verwendet.
Dosierung des MMR-Impfstoffs
Die Verabreichung des MMR-Impfstoffs ist in zwei Dosierungen unterteilt; das bedeutet, dass der Patient das pharmakologische Präparat zu zwei getrennten Gelegenheiten erhält.
Die Gabe von zwei Dosen MMR-Impfstoff dient der Optimierung der Impfwirkung: Eine einmalige Gabe reicht nämlich nicht immer aus, um eine "Immunität gegen Viren" zu entwickeln.
Nach dem in Italien geltenden Impfplan für Kinder:
- Die erste Dosis wird zwischen dem 12. und 15. Lebensmonat datiert (normalerweise wird sie nach 14 Monaten durchgeführt);
- Die zweite Dosis wird zwischen 5 und 6 Lebensjahren datiert.
Es sollte jedoch beachtet werden, dass, wenn aus irgendeinem Grund eine „schnellere Immunisierung“ erforderlich ist, die zweite Dosis früher als die oben genannte datiert werden könnte: das“ Mindestzeitintervall, das die beiden Dosen des MMR-Impfstoffs tatsächlich trennen muss , beträgt nur 4 Wochen (28 Tage).
Beim MMR-Impfstoff bei Erwachsenen dauert der Verabreichungszyklus mindestens 4 Wochen: Tatsächlich müssen zwischen der ersten und zweiten Dosis mindestens 28 Tage liegen.
Kann der MMR-Impfstoff zusammen mit anderen Impfstoffen verabreicht werden?
Der MMR-Impfstoff kann zusammen mit anderen Impfstoffen verabreicht werden, da er mit diesen nicht interagiert.
Zur Bestätigung des eben Gesagten sei angemerkt, dass bei Kindern die Durchführung der MMR-Impfung in der Regel zusammen mit der der Varizellen-Impfung erfolgt (die Injektionspunkte variieren eindeutig).
Der oben erwähnte MPRV-Impfstoff ermöglicht es, die doppelte Injektion zu ersetzen, die durchgeführt wird, wenn der MMR-Impfstoff und der Varizellen-Impfstoff getrennt verwendet werden.
(rote Punkte am Körper);Einige dieser Störungen treten einige Tage nach der Impfung auf; auch in diesem Fall handelt es sich um vorübergehende Probleme, die einige Tage andauern.
Bei Fieber über 38 °C ist die Einnahme eines Antipyretikums wie Tachipirina angezeigt.
Wussten Sie, dass ...
Hautausschlag nach MMR-Impfung wird bei 5 % der geimpften Personen beobachtet.
Gelegentliche Nebenwirkungen des MMR-Impfstoffs
- Mittelohrentzündung;
- Geschwollene Lymphdrüsen (Drüsen im Nacken, Achselhöhle oder Leiste)
- Appetitverlust
- Nervosität und ungewöhnliches Weinen;
- Schlaflosigkeit;
- Rötung, Reizung und tränende Augen (Konjunktivitis);
- Bronchitis;
- Husten;
- Schwellung der Ohrspeicheldrüse (in der Nähe der Ohren)
- Durchfall und Erbrechen.
Diese Störungen treten bei 1 % der geimpften Personen auf.
Seltene Nebenwirkungen des MMR-Impfstoffs
- Krämpfe, begleitet von Fieber;
- Allergische Reaktion auf einen der Bestandteile des Impfstoffs.
Dies sind klinisch bedeutsame Störungen, da sie schwerwiegende Folgen haben können; Allerdings ist zu bedenken, dass dies sehr seltene Phänomene sind: Laut Statistik würden sie nicht mehr als 0,1% der Geimpften betreffen.
Wie erkennt man allergische Reaktionen auf den MMR-Impfstoff?
Allergische Reaktionen auf den MMR-Impfstoff treten innerhalb von Minuten nach der Impfung auf (daher werden die Eltern gebeten, nach Verabreichung des Präparats noch 20-30 Minuten im Impfzentrum zu bleiben) und umfassen Symptome und Anzeichen wie: Nesselsucht, Atembeschwerden, Tachykardie und / oder Blässe.
Wichtig
Wenn Sie nach der MMR-Impfung Symptome oder Anzeichen einer allergischen Reaktion haben, sollten Sie sofort einen Arzt aufsuchen oder das nächste Krankenhaus aufsuchen.
Verursacht MMR-Impfstoff Autismus?
Es wurde eindeutig nachgewiesen, dass die MMR-Impfung keinen Autismus verursacht.
Der falsche Glaube, dass der MMR-Impfstoff eine mögliche Ursache von Autismus ist, ist das Ergebnis einer 1998 von Dr. Andrew Wakefield durchgeführten Studie und wurde durch spätere Forschungen vollständig diskreditiert.
Wegen falscher Informationen, die 1998 veröffentlicht wurden, wurde Wakefield aus dem britischen Sanitätsorden ausgeschlossen, dem er angehörte.
Die MMR-Impfung ist auch bei Schwangeren (die nach dem glücklichen Ereignis frei für eine Impfung sorgen können) kontraindiziert.
Wann sollte die MMR-Impfung verschoben werden?
Die MMR-Impfung ist eine Praxis, die bei einer Infektion, die hohes Fieber verursacht, auf einen anderen Zeitpunkt verschoben werden muss.
Auf der anderen Seite muss es nicht verschoben werden, wenn der Empfängerkandidat eine Erkältung hat (es ist jedoch immer noch ratsam, den Arzt über die aktuelle Situation zu informieren).
Wartezeiten für die Schwangerschaft nach der MMR-Impfung
Nach der MMR-Impfung sollte eine fruchtbare Frau mindestens einen Monat warten, bevor sie versucht, schwanger zu werden: Einen Monat dauert es sogar, bis das menschliche Immunsystem Antikörper gegen Röteln bildet.









-cos-cause-e-sintomi-e-cura.jpg)