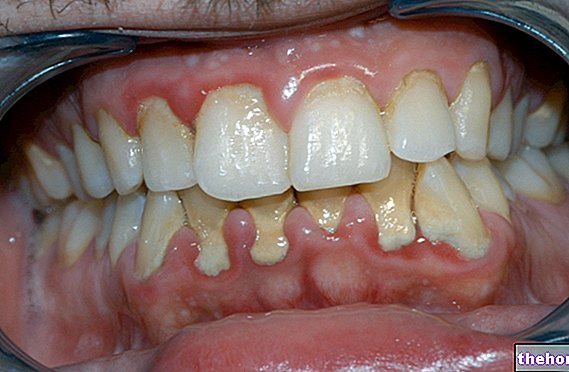
Was ist Parodontitis?
Von Prof. Filippo Graziani
Parodontitis ist eine entzündliche Erkrankung, die das Stützgewebe des Zahns (Zahnfleisch, Parodontalband, Wurzelzement und Knochen) befällt.
Das Hauptmerkmal der Parodontitis ist die Zerstörung des Stützgewebes des Zahns, die durch einen Parameter namens . gemessen wird Verlust der klinischen Bindung.
Schau das Video
- Schau dir das Video auf youtube an
Der Verlust der Befestigung führt zu Zahnfleischtaschen, Zahnfleischrückgang und Alveolarknochenverlust. Es kommt auch zu Zahnfleischbluten aufgrund einer Entzündung des Zahnfleisches.
Parodontitis ist eine der häufigsten chronischen Erkrankungen der Welt:
- 11% der Weltbevölkerung sind von schwerer Parodontitis betroffen
- 50% der Menschen über 30 leiden an Zahnfleischproblemen
- Die Wahrscheinlichkeit, an Parodontitis zu erkranken, steigt ab dem 30. Lebensjahr, mit einem Höhepunkt der Neuerkrankungen zwischen dem 35. und 40. Lebensjahr.
- Mit zunehmendem Alter steigt die Wahrscheinlichkeit, schwere Formen der Parodontitis zu entwickeln, von denen mehr als 30 % der über 60-Jährigen betroffen sind.
Seit 2017 wird ein neues Staging- und Klassifikationssystem für parodontale Erkrankungen und Zustände verwendet, das dem in der Onkologie sehr ähnlich ist. Dieses System ermöglicht die Diagnose von Parodontitis, indem der Schweregrad der Erkrankung und die Komplexität der Behandlung (Stadium I - IV) verstanden werden, aber auch zusätzliche Informationen zu den biologischen Merkmalen der Erkrankung berücksichtigt werden, wie z der Patient (Grad A - C). Abhängig von der Anzahl der von der Krankheit betroffenen Zähne kann die Parodontitis als lokalisiert (weniger als 30% der betroffenen Zähne) oder generalisiert (mehr als 30% der betroffenen Zähne) definiert werden.
Eine unbehandelte Parodontitis führt zu Zahnverlust und damit zu einer fortschreitenden Teilbezahnung, die zu einer Beeinträchtigung der Kaufunktion führen kann. Daher kann Parodontitis nicht als lokalisierte Erkrankung angesehen werden, die nur den Mund betrifft, da sie auch die Ästhetik des Lächelns, die Ernährung, die Lebensqualität und das Selbstwertgefühl beeinträchtigt und die sozioökonomische Belastung der Behandlung erhöht.
Was verursacht entzündliche Parodontalerkrankungen?
Parodontitis ist eine multifaktorielle entzündliche Erkrankung, die durch mehrere Faktoren verursacht wird.
Die Hauptursachen sind bestimmte pathogene, anaerobe und gramnegative Bakterien, die sich im Biofilm über und unter dem Zahnfleisch befinden. Es handelt sich also um eine durch Bakterien verursachte, aber nicht ansteckende Krankheit – tatsächlich ist sie zwar durch Bakterien verursacht, aber technisch gesehen nicht ansteckend.
Die Entzündungsreaktion auf die Ansammlung von Bakterien und damit die Anfälligkeit für die Erkrankung wird durch die sogenannten Risikofaktoren verändert, die in 2 Gruppen eingeteilt werden: beeinflussbare (beeinflussbare und kontrollierbare) und nicht beeinflussbare Risikofaktoren Risikofaktoren (die nicht kontrolliert werden können.) Das Management von Risikofaktoren ist ein wesentlicher Bestandteil der Prävention und Behandlung von Parodontitis.
GENETISCHER HINTERGRUND
Vertrautheit – häufige Krankheit in der Familie
Genetische Variationen - Polymorphismen (IL-1; PgE, etc.)
DEMOGRAFIEAlter
SYSTEMISCHE BEDINGUNGEN UND PATHOLOGIEN
Prädiabetes
Diabetes
Fettleibigkeit
Hormonelle Veränderungen (Pubertät, Schwangerschaft, Wechseljahre)
Medikamente
Depression des Immunsystems (zum Beispiel durch Krankheiten wie HIV)
Häufige VirusinfektionenGEWOHNHEITEN DES LEBENS
Schlechte Mundhygiene
Rauch
Diät
Stress und andere beitragende psychologische Faktoren
Konsum von AlkoholParodontitis entwickelt sich aus Gingivitis. Gingivitis ist definiert als Entzündung des Zahnfleisches ohne Knochenverlust, die bei rechtzeitiger Behandlung reversibel ist.Je länger die Zahnfleischentzündung andauert und nicht kontrolliert wird, desto höher ist die Wahrscheinlichkeit, dass die Gingivitis bei anfälligen Personen zu einer Gingivitis fortschreitet. Es ist jedoch wichtig darauf hinzuweisen, dass sich nicht alle Fälle von Gingivitis zu einer Parodontitis entwickeln und nicht alle Menschen mit Gingivitis eine Parodontitis entwickeln.
Verschiedene Faktoren können zum Fortschreiten der Parodontitis beitragen:
Pathogene (krankheitserregende) Bakterien im Biofilm.
- Schlechte Mundhygienegewohnheiten und Mangel an professioneller Pflege.
- Falsch platzierte Füllungen oder Zähne, die den Biofilm einschließen und halten.
- Einige Medikamente, die zu einer Erhöhung der Entzündungsreaktion des Zahnfleisches führen.
- Lokale Risikofaktoren: unzureichender Zahnersatz (überlaufende Füllungen, Kronen und Brücken).
Systemische Erkrankungen und Parodontitis
Obwohl es sich um eine Erkrankung der Mundhöhle handelt, ist Parodontitis mit allgemeinen Gesundheitszuständen verbunden. Derzeit wird Parodontitis mit 57 systemischen Erkrankungen in Verbindung gebracht, die offensichtlich keinen Zusammenhang mit dem Mund haben, wie rheumatoide Arthritis, Alzheimer-Krankheit, chronische Nierenerkrankung, Bronchopneumopathien und Schwangerschaftserkrankungen (wie Präeklampsie und Frühgeburt) usw.
Insbesondere zwei sehr häufige Erkrankungen wurden mit Parodontitis in Verbindung gebracht: atherosklerotische Herz-Kreislauf-Erkrankungen und Diabetes.
Arteriosklerotische Herz-Kreislauf-Erkrankungen und Parodontitis
CVD (Herz-Kreislauf-Erkrankungen) ist ein Überbegriff, der sich auf eine Vielzahl von Erkrankungen und Zuständen bezieht, die das Herz und die Blutgefäße betreffen. Arteriosklerotische Gefäßerkrankungen sind weltweit die häufigste Todesursache; Unter diesen stellen ischämische Herzkrankheiten und Schlaganfälle die häufigsten Todesursachen bei allen Herz-Kreislauf-Erkrankungen dar. Wissenschaftliche Erkenntnisse deuten darauf hin, dass die Zunahme der systemischen Entzündung mit der Zunahme der Dicke der Arterienwände verbunden sein kann, die dann zu Herz-Kreislauf-Ereignissen führen kann. Chronisch entzündliche Erkrankungen wie rheumatoide Arthritis, Psoriasis und chronische Darmerkrankungen werden alle mit einem erhöhten Risiko für zukünftige kardiovaskuläre Ereignisse in Verbindung gebracht. Forschungen haben gezeigt, dass Parodontitis auch eine der weltweit häufigsten Erkrankungen ist ein Risikofaktor für CVD.
- Parodontitis erhöht das Risiko für Arteriosklerose und endotheliale Dysfunktion.
- Es kann zu zerebrovaskulären Ereignissen wie einer vorübergehenden ischämischen Attacke oder einem Schlaganfall, aber auch zu kardiovaskulären Ereignissen wie Angina, Herzinfarkt und Herzinsuffizienz führen.
- Personen mit mittelschwerer Parodontitis haben ein um 20 % höheres Risiko, Bluthochdruck zu entwickeln, während Personen mit schwerer Parodontitis bis zu 49 % häufiger auftreten.
Aber auch im Hinblick auf die kardiovaskuläre Gesundheit ist eine nicht-chirurgische kausale Parodontalbehandlung von Vorteil. Dies wird durch die Verringerung des Herzinfarktrisikos und des systolischen Blutdrucks, die Verbesserung der Endothelfunktion, des Lipidprofils und der arteriellen Steifigkeit angezeigt.
Diabetes und Parodontitis
Diabetes ist wie Parodontitis eine der häufigsten chronischen Erkrankungen der Welt und betrifft mehr als 420 Millionen Menschen. 90% der Diabetiker haben aufgrund der ineffektiven Verwendung von Insulin durch den Körper einen Typ-2-Diabetes Diese Art von Diabetes ist hauptsächlich die Folge von Übergewicht und mangelnder körperlicher Aktivität. Entzündungen, die an der Pathogenese von Diabetes und Parodontitis beteiligt sind, stellen das Bindeglied zwischen den beiden Krankheiten dar. Ihre Beziehung zwischen diesen beiden Krankheiten ist bidirektional: Diabetiker sind häufiger von Parodontitis betroffen und Personen mit Parodontitis haben ein höheres Risiko für Diabetes bekommen.
- Menschen mit Diabetes entwickeln häufiger eine Parodontitis – insbesondere gilt Parodontitis als 6. Komplikation von Diabetes.
- Patienten mit Typ-II-Diabetes mit Parodontitis haben eine Verschlechterung der Blutzuckerkontrolle und ein höheres Maß an Komplikationen
- Menschen mit Typ-II-Diabetes und Parodontitis neigen dazu, mehr Komplikationen zu entwickeln als parodontal gesunde Diabetiker (wie Retinopathien, Makroalbuminurie und Nierenerkrankungen).
- Patienten mit unkontrolliertem Diabetes sprechen schlechter auf die Parodontalbehandlung an- Personen mit Parodontitis haben ein um 30 % höheres Risiko, an Typ-2-Diabetes zu erkranken als Personen, die parodontal gesund sind
- Je schwerer die Parodontitis ist, desto unzureichender ist die Blutzuckerkontrolle, was durch "erhöhten" HbA1c, eine gestörte Glukosetoleranz (oder metabolisches Syndrom) und Prävalenz von Prädiabetes angezeigt wird.Wissenschaftliche Erkenntnisse belegen die Fähigkeit einer nicht-chirurgischen Parodontalbehandlung, das glykierte Hämoglobin (HbA1C) um 0,4% zu senken. Eine „bedeutende Reduzierung, die der eines zweiten blutzuckersenkenden Medikaments entspricht. Aus diesem Grund haben die European Federation of Parodontology und die International Diabetes Federation gemeinsame Leitlinien erstellt.
Parodontitis und systemische Erkrankungen: die Verbindung zwischen ihnen
Wie bereits erwähnt, sind Bronchopneumopathien, rheumatoide Arthritis, chronische Nierenerkrankungen, Alzheimer und einige Schwangerschaftserkrankungen (wie Präeklampsie und Frühgeburt) nur einige der systemischen Erkrankungen, die mit Parodontitis einhergehen.
Es gibt zwei Mechanismen, die die Verbindung zwischen der Mundhöhle und dem Rest des Körpers erklären: Bakteriämie und systemische Entzündung.
- die Bakterien des Zahnbelags dringen in das Epithel des Zahnfleischsulcus bis zum gingivalen Bindegewebe ein und gelangen von dort über die Mikrozirkulation in die Blutbahn.
- Bakteriämie tritt täglich bei den häufigsten Eingriffen auf, wie z. B. beim Zähneputzen. Art und Anzahl der Bakterien unterscheiden sich jedoch zwischen einem gesunden Menschen und einem Menschen mit Parodontitis.
- die Ansammlung von Biofilm im Sulcus gingivalis führt zu einer lokalen Entzündungsreaktion, gekennzeichnet durch die Produktion von entzündungsfördernden Molekülen - Zytokinen und Interleukinen, die eine systemische Entzündungsreaktion ausgehend von der Leber auslösen
- Menschen mit Parodontitis zeigen höhere systemische Konzentrationen von Entzündungsmolekülen als nicht betroffene Menschen
- ein anhaltender chronischer Entzündungszustand, auch wenn er minimal ist, ist mit dem Auftreten zahlreicher systemischer Pathologien verbundenZahnfleischentzündung
Bei einem „gesunden“ Menschen werden die Entzündungsprozesse im Körper durch natürliche Heilungswege gut kontrolliert und ausgeglichen.
Im Allgemeinen löst das Vorhandensein von Mikroben oder Läsionen eine Selbstverteidigungsreaktion des Körpers aus, die durch eine Entzündungs- und Immunreaktion dargestellt wird. Sobald der Erreger durch diese Reaktionen entfernt ist, wird das Gleichgewicht wiederhergestellt. Akute (kurzfristige) Entzündungen gelten daher als positiv, ein normaler evolutionärer Schutzmechanismus.Bei parodontalen Entzündungskrankheiten, also Gingivitis und Parodontitis, ist der ursächliche Faktor (der bakterielle Biofilm) jedoch kontinuierlich oberhalb und unterhalb des Zahnfleisches vorhanden; dies verursacht einen ständigen Wachheitszustand des Organismus, der einen chronischen und langfristigen Entzündungszustand bestimmt.
Bei anfälligen Personen sind diese Reaktionen weiter verändert. Bei einer prozentualen Zunahme der pathogensten Bakterien im bakteriellen Biofilm können daher destruktive Prozesse eintreten, die sich als Gewebeverlust, also Parodontitis, äußern.
Jedes Entzündungssymptom hat seine eigene Funktion.
Weiterlesen
Genco, R.J. & Borgnakke, W.S.. Risikofaktoren für Parodontitis. Parodontologie 2000, 62, 59–94. https://doi.org/10.1111/j.1600-0757.2012.00457.x
Graziani, F. (2020, 20. Januar). Parodontitis: Erhöht eine Zahnfleischerkrankung Ihr Risiko für Bluthochdruck, Herzinfarkt und Schlaganfall? Open-Access-Regierung. https://www.openaccessgovernment.org/gum-disease-increase-hypertension-heart-attack-stroke/81055/
Graziani, F., Gennai, S., Solini, A., & Petrini, M.. Eine systematische Überprüfung und Metaanalyse epidemiologischer Beobachtungsdaten zur Wirkung von Parodontitis auf Diabetes Eine Aktualisierung der EFP-AAP-Überprüfung. Zeitschrift für Klinische Parodontologie, 45, 167–187. https://doi.org/10.1111/jcpe.12837
Hasturk, H., & Kantarci, A.. Aktivierung und Auflösung parodontaler Entzündungen und ihrer systemischen Auswirkungen. Parodontologie 2000, 69, 255-273. https://doi.org/10.1111/prd.12105
Sanz, M., Ceriello, A., Buysschaert, M., Chapple, I., Demmer, RT, Graziani, F., Herrera, D., Jepsen, S., Lione, L., Madianos, P., Mathur , M., Montanya, E., Shapira, L., Tonetti, M. & Vegh, D.. Wissenschaftliche Evidenz zu den Zusammenhängen zwischen Parodontalerkrankungen und Diabetes: Konsensbericht und Leitlinien des gemeinsamen Workshops zu Parodontalerkrankungen und Diabetes der International Diabetes Federation und der European Federation of Periodontology. Diabetesforschung und klinische Praxis, 137, 231–241. https://doi.org/10.1016/j.diabres.2017.12.001
Sanz, M., Marco del Castillo, A., Jepsen, S., Gonzalez - Juanatey, JR, D "Hilfe, F., Bouchard, P., Chapple, I., Dietrich, T., Gotsman, I., Graziani, F., Herrera, D., Loos, B., Madianos, P., Michel, J., Perel, P., Pieske, B., Shapira, L., Shechter, M., Tonetti, M., … Wimmer, G. Parodontitis und Herz-Kreislauf-Erkrankungen: Konsensusbericht. Zeitschrift für Klinische Parodontologie, 47, 268–288. https://doi.org/10.1111/jcpe.13189