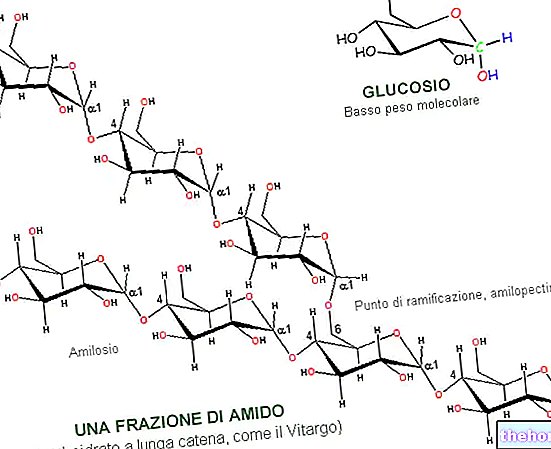
Wirkstoffe: Infliximab
Remicade 100 mg Pulver für ein Konzentrat zur Herstellung einer Infusionslösung
Warum wird Remicade verwendet? Wofür ist das?
Remicade enthält einen Wirkstoff namens Infliximab. Infliximab ist ein Protein menschlichen und tierischen Ursprungs (aus der Maus).
Remicade gehört zu einer Gruppe von Arzneimitteln, die als „TNF-Blocker“ bezeichnet werden. Es wird bei Erwachsenen zur Behandlung der folgenden entzündlichen Erkrankungen angewendet:
- Rheumatoide Arthritis
- Psoriasis-Arthritis
- Spondylitis ankylosans (Morbus Bechterew)
- Schuppenflechte.
Remicade wird auch bei Erwachsenen und Kindern ab 6 Jahren angewendet bei:
- Morbus Crohn
- Colitis ulcerosa.
Remicade wirkt, indem es die Wirkung eines Proteins namens „Tumornekrosefaktor alpha" (TNFα) hemmt. Dieses Protein ist an den Entzündungsprozessen des Körpers beteiligt und durch seine Blockierung ist es möglich, Entzündungen im Körper zu reduzieren.
Rheumatoide Arthritis
Rheumatoide Arthritis ist eine entzündliche Gelenkerkrankung.Wenn Sie rheumatoide Arthritis haben, werden Sie zunächst mit anderen Arzneimitteln behandelt.Wenn Sie auf diese Arzneimittel nicht ausreichend ansprechen, werden Sie mit Remicade in Kombination mit einem anderen Arzneimittel namens Methotrexat behandelt zur:
- Reduzieren Sie die Anzeichen und Symptome der Krankheit,
- Verlangsamen Sie das Fortschreiten von Gelenkschäden,
- Verbessern Sie die körperliche Funktion.
Psoriasis-Arthritis
Psoriasis-Arthritis ist eine entzündliche Gelenkerkrankung, die normalerweise von Psoriasis begleitet wird.Wenn Sie an Psoriasis-Arthritis leiden, werden Sie zuerst mit anderen Arzneimitteln behandelt.Wenn Sie auf diese Arzneimittel nicht ausreichend ansprechen, werden Sie mit Remicade behandelt bei:
- Reduzieren Sie die Anzeichen und Symptome der Krankheit,
- Verlangsamen Sie das Fortschreiten von Gelenkschäden,
- Verbessern Sie die körperliche Funktion.
Spondylitis ankylosans (Morbus Bechterew)
Spondylitis ankylosans ist eine entzündliche Erkrankung der Wirbelsäule. Wenn Sie an einer ankylosierenden Spondylitis leiden, werden Sie zunächst mit anderen Arzneimitteln behandelt. Wenn Sie auf diese Arzneimittel nicht ausreichend ansprechen, werden Sie mit Remicade behandelt, um:
- Reduzieren Sie die Anzeichen und Symptome der Krankheit,
- Verbessern Sie die körperliche Funktion.
Schuppenflechte
Psoriasis ist eine entzündliche Hauterkrankung. Wenn Sie eine mittelschwere bis schwere Plaque-Psoriasis haben, werden Sie zunächst mit anderen Arzneimitteln oder anderen Behandlungen, wie beispielsweise einer Phototherapie, behandelt. Wenn Sie auf diese Arzneimittel oder Behandlungen nicht ausreichend ansprechen, werden Sie mit Remicade behandelt, um die Anzeichen und Symptome Ihrer Krankheit zu lindern.
Colitis ulcerosa
Colitis ulcerosa ist eine entzündliche Darmerkrankung.Wenn Sie an Colitis ulcerosa leiden, werden Sie zuerst mit anderen Arzneimitteln behandelt.Wenn Sie auf diese Arzneimittel nicht ausreichend ansprechen, erhalten Sie Remicade zur Behandlung der Krankheit.
Morbus Crohn
Morbus Crohn ist eine entzündliche Darmerkrankung.Wenn Sie Morbus Crohn haben, werden Sie zuerst mit anderen Arzneimitteln behandelt.Wenn Sie nicht ausreichend auf diese Arzneimittel ansprechen, werden Sie mit Remicade behandelt, um: • aktives Morbus Crohn zu behandeln • die Anzahl zu reduzieren von abnormalen Öffnungen (Fisteln) zwischen Darm und Haut, für die sich andere Medikamente oder Operationen als unzureichend erwiesen haben.
Kontraindikationen Wenn Remicade nicht angewendet werden sollte
Remicade darf nicht verabreicht werden, wenn:
- wenn Sie allergisch gegen Infliximab (Wirkstoff in Remicade) oder einen der sonstigen Bestandteile dieses Arzneimittels sind (aufgeführt in Abschnitt 6)
- Sie allergisch (überempfindlich) gegen Mausproteine sind
- wenn Sie Tuberkulose (TB) oder eine "andere schwere Infektion wie Lungenentzündung oder Sepsis" haben
- "Mittelschwere oder schwere Herzinsuffizienz haben.
Nehmen Sie Remicade nicht ein, wenn eine der oben genannten Bedingungen auf Sie zutrifft. Wenn Sie sich nicht sicher sind, sprechen Sie mit Ihrem Arzt, bevor Sie Remicade® erhalten
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Remicade® beachten?
Bitte sprechen Sie mit Ihrem Arzt, bevor Sie Remicade erhalten, wenn Sie:
Zuvor erhaltene Remicade
- Informieren Sie Ihren Arzt, wenn Sie in der Vergangenheit mit Remicade behandelt wurden und wenn Sie die Behandlung mit Remicade wieder aufnehmen.
Wenn Sie die Einnahme von Remicade länger als 16 Wochen unterbrochen haben, besteht ein erhöhtes Risiko für allergische Reaktionen, wenn Sie Remicade wieder aufnehmen.
Infektionen
Informieren Sie Ihren Arzt, wenn Sie eine „Infektion, auch eine sehr geringfügige, haben, bevor Sie Remicade® erhalten
- Informieren Sie Ihren Arzt, bevor Sie Remicade erhalten, wenn Sie in einem Gebiet gelebt oder in ein Gebiet gereist sind, in dem Infektionen, die als Histoplasmose, Kokzidioidomykose oder Blastomykose bezeichnet werden, häufig vorkommen. Diese Infektionen werden durch bestimmte Pilzarten verursacht, die die Lunge oder andere Teile der Lunge befallen können Körper. Körper
- Sie können anfälliger für Infektionen sein, wenn Sie mit Remicade behandelt werden. Wenn Sie 65 oder älter sind, haben Sie ein höheres Risiko
- Diese Infektionen können schwerwiegend sein und umfassen Tuberkulose, Infektionen durch Viren, Pilze oder Bakterien oder andere opportunistische Infektionen und Sepsis, die in seltenen Fällen lebensbedrohlich sein können.
Informieren Sie sofort Ihren Arzt, wenn Sie während der Behandlung mit Remicade Anzeichen einer Infektion bemerken. Zu den Symptomen gehören Fieber, Husten, grippeähnliche Symptome, Unwohlsein, gerötete oder sehr heiße Haut, Wunden oder Zahnprobleme.Ihr Arzt kann eine vorübergehende Beendigung der Behandlung mit Remicade empfehlen.
Tuberkulose (TB)
- Es ist sehr wichtig, dass Sie Ihren Arzt informieren, wenn Sie jemals TB hatten oder engen Kontakt mit Menschen hatten, die TB hatten oder haben
- Ihr Arzt wird Tests durchführen, um festzustellen, ob Sie Tuberkulose haben. Bei Patienten, die mit Remicade behandelt wurden, wurde über einige Fälle von Tuberkulose berichtet, in seltenen Fällen sogar bei Patienten, die mit Arzneimitteln gegen TB behandelt wurden. Der Arzt zeichnet diese Tests auf der Patientenkarte auf
- Wenn Ihr Arzt der Meinung ist, dass bei Ihnen ein Tuberkuloserisiko besteht, können Sie vor der Anwendung von Remicade mit Arzneimitteln gegen Tuberkulose behandelt werden.
Informieren Sie sofort Ihren Arzt, wenn Sie während der Einnahme von Remicade Anzeichen einer Tuberkulose bemerken. Zu den Anzeichen gehören anhaltender Husten, Gewichtsverlust, Müdigkeit, Fieber, Nachtschweiß.
Hepatitis-B-Virus (HBV)
- Informieren Sie Ihren Arzt, wenn Sie Träger sind oder Hepatitis B haben oder hatten, bevor Ihnen Remicade® verabreicht wird
- Informieren Sie Ihren Arzt, wenn Sie der Meinung sind, dass bei Ihnen ein Risiko besteht, an Hepatitis B zu erkranken
- Sollte der Arzt beurteilen, ob Sie an Hepatitis B leiden Die Behandlung mit TNF-Blockern wie Remicade kann bei Patienten mit diesem Virus zu einer Reaktivierung des Hepatitis-B-Virus führen, was in einigen Fällen zum Tod führen kann.
Herzprobleme
- Informieren Sie Ihren Arzt, wenn Sie Herzprobleme haben, wie z. B. eine leichte Herzinsuffizienz
- Ihr Arzt wird Ihre Herzfunktion engmaschig überwachen.
Informieren Sie unverzüglich Ihren Arzt, wenn Sie während der Behandlung mit Remicade neue oder sich verschlimmernde Anzeichen einer Herzinsuffizienz bemerken. Zu den Anzeichen gehören Kurzatmigkeit oder Schwellungen der Füße.
Krebs und Lymphome
- Informieren Sie Ihren Arzt, wenn Sie ein Lymphom (eine Art von Blutkrebs) oder andere Krebsarten haben oder jemals hatten, bevor Sie Remicade erhalten
- Patienten mit schwerer rheumatoider Arthritis, die über einen längeren Zeitraum an dieser Krankheit gelitten haben, können ein überdurchschnittlich hohes Risiko haben, ein Lymphom zu entwickeln.
- Kinder und Erwachsene, die Remicade einnehmen, können ein erhöhtes Risiko haben, ein Lymphom oder eine andere Krebsart zu entwickeln.
- Einige Patienten, die mit TNF-Blockern, einschließlich Remicade, behandelt wurden, entwickelten eine seltene Krebsart, das hepatosplenische T-Zell-Lymphom.Die meisten dieser Patienten waren Jugendliche oder junge erwachsene Männer und die meisten hatten Morbus Crohn oder Colitis ulcerosa. Diese Art von Krebs ist normalerweise tödlich. Fast alle Patienten wurden zusätzlich zu TNF-Blockern mit Arzneimitteln namens Azathioprin oder 6-Mercaptopurin behandelt.
- Einige mit Infliximab behandelte Patienten haben bestimmte Arten von Hautkrebs entwickelt. Wenn Sie während oder nach der Behandlung irgendwelche Veränderungen des Hautbildes oder Wucherungen der Haut bemerken, informieren Sie bitte Ihren Arzt.
Lungenkrankheit oder starkes Rauchen
- Informieren Sie Ihren Arzt, wenn Sie an einer Lungenerkrankung namens chronisch obstruktive Lungenerkrankung (COPD) leiden oder wenn Sie starker Raucher sind, bevor Sie Remicade® erhalten
- Patienten mit COPD und starke Raucher können bei Behandlung mit Remicade einem erhöhten Krebsrisiko ausgesetzt sein.
Erkrankungen des Nervensystems
- Informieren Sie Ihren Arzt, wenn Sie Probleme mit dem Nervensystem haben oder jemals hatten, bevor Sie Remicade erhalten. Dazu gehören Multiple Sklerose, Guillain-Barré-Syndrom, Attacken oder die Diagnose „Optikusneuritis“.
Informieren Sie sofort Ihren Arzt, wenn Sie während der Einnahme von Remicade Symptome einer Nervenerkrankung bemerken. Zu den Anzeichen gehören Sehstörungen, Schwäche in Armen und Beinen, Taubheitsgefühl oder Kribbeln in irgendeinem Körperteil.
Abnorme Hautöffnungen
- Informieren Sie Ihren Arzt, wenn Sie abnormale Hautöffnungen (Fisteln) haben, bevor Sie Remicade erhalten.
Impfungen
- Informieren Sie Ihren Arzt, wenn Sie kürzlich geimpft wurden oder eine Impfung beabsichtigen
- Während der Behandlung mit Remicade dürfen Sie keine Impfstoffe erhalten
- Einige Impfungen können Infektionen verursachen. Wenn Sie Remicade während der Schwangerschaft erhalten haben, kann Ihr Baby etwa sechs Monate nach der letzten während der Schwangerschaft erhaltenen Dosis ein erhöhtes Risiko haben, an dieser Infektion zu erkranken wann Ihr Kind geimpft werden sollte.
Infektiöse Therapeutika
- Sprechen Sie mit Ihrem Arzt, wenn Sie vor kurzem ein infektiöses Therapeutikum eingenommen haben oder eine Behandlung mit diesem beabsichtigen (z. B. BCG-Instillation zur Behandlung von Krebs).
Zahnärztliche Operationen oder Verfahren
- Informieren Sie Ihren Arzt, wenn bei Ihnen zahnärztliche Eingriffe oder Behandlungen geplant sind
- Teilen Sie dem Chirurgen oder Zahnarzt, der das Verfahren durchführt, mit, dass Sie mit Remicade behandelt werden, indem Sie die Patientenkarte vorzeigen.
Kinder und Jugendliche
Die vorstehenden Informationen gelten auch für Kinder und Jugendliche. Außerdem:
- Einige Kinder und Jugendliche, die TNF-blockierende Arzneimittel wie Remicade eingenommen haben, haben Krebs entwickelt, einschließlich ungewöhnlicher Arten, die manchmal tödlich verlaufen sind.
- Im Vergleich zu Erwachsenen entwickelten mehr Kinder, die Remicade einnahmen, Infektionen
- Kinder sollten vor Beginn der Behandlung mit Remicade die empfohlenen Impfungen erhalten.
Wenn Sie sich nicht sicher sind, ob eine der oben genannten Bedingungen auf Sie zutrifft, wenden Sie sich an Ihren Arzt, bevor Sie Remicade erhalten.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Remicade® verändern?
Patienten mit entzündlichen Erkrankungen nehmen bereits Medikamente zur Behandlung der Krankheit ein. Diese Medikamente können Nebenwirkungen haben. Ihr Arzt wird Sie beraten, welche anderen Arzneimittel Sie während der Behandlung mit Remicade weiterhin einnehmen sollen.
Informieren Sie Ihren Arzt, wenn Sie andere Arzneimittel einnehmen bzw. vor kurzem eingenommen haben, einschließlich anderer Arzneimittel zur Behandlung von Morbus Crohn, Colitis ulcerosa, rheumatoider Arthritis, ankylosierender Spondylitis, Psoriasis-Arthritis oder Psoriasis oder wenn Sie nicht verschreibungspflichtige Arzneimittel wie Vitamine und pflanzliche Arzneimittel erhalten Medikamente.
Informieren Sie Ihren Arzt insbesondere, wenn Sie eines dieser Arzneimittel anwenden:
- Arzneimittel, die das Immunsystem beeinflussen
- Kineret (Anakinra). Remicade und Kineret dürfen nicht zusammen verabreicht werden
- Orencia (Abatacept). Remicade und Orencia dürfen nicht zusammen gegeben werden.
Wenn Sie sich nicht sicher sind, ob eine der oben genannten Bedingungen auf Sie zutrifft, wenden Sie sich an Ihren Arzt, bevor Sie Remicade erhalten.
Warnungen Es ist wichtig zu wissen, dass:
Schwangerschaft, Stillzeit und Fruchtbarkeit
- Wenn Sie schwanger sind oder stillen, oder wenn Sie vermuten, schwanger zu sein oder beabsichtigen, schwanger zu werden, fragen Sie vor der Einnahme dieses Arzneimittels Ihren Arzt um Rat. Remicade wird während der Schwangerschaft nicht empfohlen
- Sie müssen während der Behandlung mit Remicade und für mindestens 6 Monate nach Beendigung der Behandlung vermeiden, schwanger zu werden. Stellen Sie sicher, dass Sie während dieser Zeit eine angemessene Verhütungsmethode anwenden.
- Stillen Sie nicht während der Behandlung mit Remicade oder 6 Monate nach der letzten Behandlung mit Remicade
- Wenn Sie Remicade während der Schwangerschaft erhalten haben, kann Ihr Baby ein erhöhtes Infektionsrisiko haben.Es ist wichtig, dass Sie Ihren Kinderarzt und andere medizinisches Fachpersonal über Ihre Anwendung von Remicade informieren, bevor Ihr Baby irgendwelche Impfstoffe erhält (weitere Informationen finden Sie im Abschnitt über Impfungen). ).
Verkehrstüchtigkeit und das Bedienen von Maschinen
Es ist unwahrscheinlich, dass Remicade Ihre Verkehrstüchtigkeit oder Ihre Fähigkeit zum Bedienen von Maschinen beeinträchtigt. Wenn Sie sich nach der Behandlung mit Remicade müde oder unwohl fühlen, sollten Sie kein Fahrzeug führen und keine Werkzeuge oder Maschinen bedienen.
Dosis, Methode und Zeitpunkt der Verabreichung Wie ist Remicade anzuwenden: Dosierung
Wie Remicade gegeben wird
- Remicade wird Ihnen von Ihrem Arzt oder dem medizinischen Fachpersonal verabreicht
- Ihr Arzt oder das medizinische Fachpersonal wird die Remicade-Injektionslösung vorbereiten
- Die Remicade-Lösung wird langsam (über einen Zeitraum von 2 Stunden) in eine Vene, normalerweise in den Arm, injiziert. Dieses Verfahren wird als "intravenöse Infusion" oder Tropf bezeichnet. Nach der dritten Behandlung kann Ihr Arzt entscheiden, Ihnen Remicade über einen Zeitraum von 1 Stunde zu verabreichen
- Sie werden während der Anwendung von Remicade und danach 1-2 Stunden überwacht.
Wie viel Remicade wird gegeben?
- Ihr Arzt wird die Dosis (in mg) und das Intervall zwischen den Remicade-Dosen bestimmen, abhängig von Ihrer Erkrankung, Ihrem Gewicht und Ihrem Ansprechen auf die Behandlung.
- Die folgende Tabelle zeigt die Häufigkeit der Anwendung dieses Arzneimittels.
Rheumatoide Arthritis
Die übliche Dosis beträgt 3 mg pro kg Körpergewicht
Psoriasis-Arthritis, ankylosierende Spondylitis (Morbus Bechterew), Psoriasis, Colitis ulcerosa und Morbus Crohn
Die übliche Dosis beträgt 5 mg pro kg Körpergewicht.
Anwendung bei Kindern und Jugendlichen
Remicade darf nur bei Kindern mit Morbus Crohn oder Colitis ulcerosa angewendet werden. Diese Kinder müssen mindestens 6 Jahre alt sein.
Überdosierung Was ist zu tun, wenn Sie zu viel Remicade eingenommen haben?
Wenn Sie mehr Remicade erhalten, als Sie benötigen
Da Ihnen dieses Arzneimittel von Ihrem Arzt oder dem medizinischen Fachpersonal verabreicht wird, ist es unwahrscheinlich, dass Sie zu viel davon bekommen. Es sind keine Nebenwirkungen einer Überdosierung von Remicade bekannt.
Wenn Sie eine "Remicade"-Infusion vergessen oder verpassen
Wenn Sie einen Termin zur Verabreichung von Remicade vergessen oder verpassen, vereinbaren Sie so schnell wie möglich einen neuen Termin.
Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt
Nebenwirkungen Was sind die Nebenwirkungen von Remicade
Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Die meisten dieser Wirkungen sind leicht bis mittelschwer. Bei einigen Patienten können jedoch schwere Nebenwirkungen auftreten und eine medizinische Behandlung erforderlich sein. Nebenwirkungen können auch nach Abschluss der Remicade-Behandlung auftreten.
Informieren Sie sofort Ihren Arzt, wenn Sie eine der folgenden Nebenwirkungen bemerken:
- Anzeichen einer allergischen Reaktion, wie Schwellung von Gesicht, Lippen, Mund oder Rachen, die Schluck- oder Atembeschwerden verursachen kann, Hautausschlag, Nesselsucht, Schwellung der Hände, Füße oder Knöchel. Die allergische Reaktion kann innerhalb von 2 Stunden nach der Injektion oder später auftreten Andere Anzeichen einer allergischen Reaktion, die bis zu 12 Tage nach der Injektion auftreten können, sind Muskelschmerzen, Fieber, Gelenk- oder Kieferschmerzen, Hals- oder Halsschmerzen
- Anzeichen eines Herzproblems wie Kurzatmigkeit, Anschwellen der Füße oder Veränderungen des Herzschlags
- Anzeichen einer Infektion (einschließlich Tuberkulose), wie Fieber, Müdigkeit, Husten (anhaltend), Kurzatmigkeit, grippeähnliche Symptome, Gewichtsverlust, Nachtschweiß, Durchfall, Wunden, Zahnprobleme oder Brennen beim Wasserlassen
- Anzeichen eines Lungenproblems wie Husten, Atembeschwerden oder Engegefühl in der Brust
- Anzeichen von neurologischen Problemen (einschließlich Augenproblemen) wie Krampfanfälle, Kribbeln oder Taubheitsgefühl in irgendeinem Körperteil, Schwäche in Armen oder Beinen, Sehstörungen wie Doppelbilder oder andere Augenprobleme
- Anzeichen eines Leberproblems, wie Gelbfärbung der Haut oder der Augen, dunkelbrauner Urin oder Schmerzen in der oberen rechten Seite des Magens, Fieber
- Anzeichen einer Störung des Immunsystems, Lupus genannt, wie Gelenkschmerzen oder Hautausschlag an Wangen oder Armen, sonnenempfindliche Bereiche
- Anzeichen einer Abnahme der Anzahl der Blutkörperchen, wie anhaltendes Fieber, häufigere Blutungen oder blaue Flecken oder blasses Aussehen.
Wenn Sie eines der oben beschriebenen Symptome bemerken, informieren Sie sofort Ihren Arzt.
Sehr häufige Nebenwirkungen (betrifft mehr als 1 von 10 Patienten)
- Magenschmerzen, Unwohlsein
- Virusinfektionen wie Herpes oder Grippe
- Infektionen der oberen Atemwege wie Sinusitis
- Kopfschmerzen
- Unerwünschte Wirkung durch die Infusion
- Schmerzen.
Häufige Nebenwirkungen (betrifft 1 bis 10 Behandelte von 100)
- Veränderungen der Leberfunktion, Anstieg der Leberenzyme (beobachtet in Bluttests)
- Infektionen der Lunge oder des Brustkorbs, wie Bronchitis oder Lungenentzündung
- Atembeschwerden oder Schmerzen beim Atmen, Brustschmerzen
- Blutungen im Magen oder Darm, Durchfall, Verdauungsstörungen, Sodbrennen, Verstopfung
- Urtikaria-ähnlicher Hautausschlag, juckender Hautausschlag oder trockene Haut
- Gleichgewichtsstörungen oder Schwindelgefühl
- Fieber, vermehrtes Schwitzen
- Durchblutungsstörungen wie niedriger oder hoher Blutdruck
- Blutergüsse, Rötung oder Nasenbluten, heiße, rote Haut (Rötung)
- sich müde oder schwach fühlen
- Bakterielle Infektionen wie generalisierte Infektionen, Abszesse oder Infektionen der tiefen Hautschichten (Cellulitis)
- Blutprobleme wie Anämie oder niedrige Anzahl weißer Blutkörperchen
- Vergrößerte Lymphknoten
- Depressionen, Schlafstörungen
- Augenprobleme, einschließlich roter Augen und Infektionen
- Schneller Herzschlag (Tachykardie) oder Herzklopfen
- Schmerzen in Gelenken, Muskeln oder Rücken
- Harnwegsinfekt
- Schuppenflechte, Hautprobleme wie Ekzeme und Haarausfall
- Reaktionen an der Injektionsstelle wie Schmerzen, Schwellungen, Rötungen oder Juckreiz
- Schüttelfrost, Flüssigkeitsansammlung unter der Haut, die Schwellungen verursacht
- Taubheitsgefühl oder Kribbeln.
Gelegentliche Nebenwirkungen (betrifft 1 bis 10 Behandelte von 1.000)
- Schlechte Durchblutung, Schwellung einer Vene
- Hautprobleme wie Blasenbildung, Warzen, abnormale Verfärbung oder Pigmentierung der Haut oder geschwollene Lippen
- Schwere allergische Reaktionen (z. B. Anaphylaxie), Immunschwäche, Lupus genannt, allergische Reaktionen auf fremde Proteine
- Wunden, die langsam heilen
- Schwellung der Leber (Hepatitis) oder der Gallenblase (Gallenblase), Leberschädigung
- Ablenkung, Reizbarkeit, Verwirrung, Nervosität
- Augenprobleme einschließlich verschwommenes oder eingeschränktes Sehen, geschwollene Augen oder Gerstenkorn
- Neue oder verschlechterte Herzinsuffizienz, langsame Herzfrequenz
- Ohnmacht
- Krämpfe, nervöse Störungen
- Darmperforation oder Darmverschluss, Magenschmerzen oder Krämpfe
- Schwellung der Bauchspeicheldrüse (Pankreatitis)
- Pilzinfektionen wie Hefepilzinfektionen
- Lungenprobleme (wie Ödeme)
- Zu viel Flüssigkeit um die Lunge (Pleuraerguss)
- Niereninfektionen
- Niedrige Thrombozytenzahl, übermäßige Anzahl weißer Blutkörperchen
- Infektionen in der Vagina.
Seltene Nebenwirkungen (betrifft 1 bis 10 Behandelte von 10.000)
- Eine Art von Blutkrebs (Lymphom)
- Schlechte Sauerstoffversorgung der Organe durch das Blut, Durchblutungsstörungen wie Verengung eines Blutgefäßes
- Entzündung der Membran, die das Gehirn auskleidet (Meningitis)
- Infektionen durch ein geschwächtes Immunsystem
- Hepatitis-B-Infektion, wenn Sie in der Vergangenheit eine Hepatitis-B-Infektion hatten? Schwellung oder Wachstum von abnormalem Gewebe
- Schwellung der kleinen Blutgefäße (Vaskulitis)? Immunologische Erkrankungen, die Lunge, Haut und Lymphknoten betreffen können (wie Sarkoidose)
- Mangel an Interesse oder Emotionen
- Schwerwiegende Hautprobleme wie toxische epidermale Nekrolyse, Steven-Johnson-Syndrom oder Erythema multiforme, Hautprobleme wie Furunkel
- Schwerwiegende Erkrankungen des Nervensystems wie Transversale Myelitis, Multiple Sklerose-ähnliche Erkrankung, Optikusneuritis und Guillain-Barré-Syndrom
- Flüssigkeit in der Membran, die das Herz auskleidet (Perikarderguss)
- Schwere Lungenprobleme (wie interstitielle Pneumonie)
- Melanom (eine Art von Hautkrebs).
Andere Nebenwirkungen (Häufigkeit ist nicht bekannt)
- Krebs bei Kindern und Erwachsenen
- Ein seltener Blutkrebs, der hauptsächlich junge Menschen betrifft (hepatosplenisches T-Zell-Lymphom)
- Leberinsuffizienz
- Merkelzellkarzinom (eine Art von Hautkrebs)
- Verschlimmerung einer Erkrankung namens Dermatomyositis (sieht aus wie ein "Ausschlag, der mit Muskelschwäche einhergeht).
Zusätzliche Nebenwirkungen bei Kindern und Jugendlichen
Kinder, die Remicade gegen Morbus Crohn einnahmen, zeigten einige Unterschiede bei den Nebenwirkungen im Vergleich zu Erwachsenen, die Remicade gegen Morbus Crohn einnahmen.
Die häufigsten Nebenwirkungen bei Kindern waren: niedrige Anzahl roter Blutkörperchen (Anämie), Blut im Stuhl, niedrige Anzahl weißer Blutkörperchen (Leukopenie), Hitzewallungen oder Rötung (Hitzewallungen), Virusinfektionen, geringe Anzahl an Neutrophilen (Neutropenie), die sind weiße Blutkörperchen, die Infektionen, Knochenbrüche, bakterielle Infektionen und allergische Reaktionen der Atemwege bekämpfen.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dies schließt alle möglichen Nebenwirkungen ein, die nicht in dieser Packungsbeilage aufgeführt sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem melden geben Sie weitere Informationen zur Sicherheit dieses Arzneimittels.
Ablauf und Aufbewahrung
Remicade wird im Allgemeinen von medizinischem Fachpersonal aufbewahrt. Bei Bedarf lauten die Aufbewahrungsdetails wie folgt:
- Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf.
- Sie dürfen dieses Arzneimittel nicht nach dem auf dem Etikett und der Packung nach „EXP“ angegebenen Verfallsdatum verwenden. Das Verfallsdatum bezieht sich auf den letzten Tag dieses Monats.
- Im Kühlschrank lagern (2 ° C - 8 ° C).
- Dieses Arzneimittel kann in der Originalverpackung auch außerhalb des Kühlschranks bei maximal 25 °C einmalig bis zu sechs Monate aufbewahrt werden. In dieser Situation sollte es nicht wieder im Kühlschrank aufbewahrt werden. Schreiben Sie das neue Ablaufdatum mit Tag / Monat / Jahr auf die Schachtel. Entsorgen Sie dieses Arzneimittel, wenn es nicht bis zum neuen Verfallsdatum oder bis zum auf dem Karton aufgedruckten Verfallsdatum verwendet wird, je nachdem, was zuerst eintritt.
- Wenn Remicade zur Infusion vorbereitet ist, wird empfohlen, es so schnell wie möglich (innerhalb von 3 Stunden) zu verwenden.Wenn die Lösung jedoch unter völlig keimfreien Bedingungen zubereitet wird, kann sie 24 Stunden bei einer Temperatur von 2 °C im Kühlschrank aufbewahrt werden °C und 8 °C.
- Verwenden Sie dieses Arzneimittel nicht, wenn es verfärbt ist oder Partikel enthält.
Was Remicade enthält
- Der Wirkstoff ist Infliximab. Jede Durchstechflasche enthält 100 mg Infliximab. Nach der Zubereitung enthält jeder ml 10 mg Infliximab.
- Die sonstigen Bestandteile sind Saccharose, Polysorbat 80, monobasisches Natriumphosphat und dibasisches Natriumphosphat.
Wie Remicade aussieht und Inhalt der Packung
Remicade wird in einer Durchstechflasche aus Glas geliefert, die das Pulver zur Herstellung eines Infusionslösungskonzentrats enthält. Das Pulver besteht aus gefriergetrockneten weißen Granulaten.
Remicade ist in Packungen mit 1, 2, 3, 4 oder 5 Durchstechflaschen erhältlich. Nicht alle Packungsgrößen können in Verkehr gebracht werden
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
REMICADE 100 MG PULVER FÜR KONZENTRAT ZUR INFUSIONSLÖSUNG
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Jede Durchstechflasche enthält 100 mg Infliximab. Infliximab ist ein chimärer human-muriner monoklonaler IgG1-Antikörper, der durch rekombinante DNA-Technologie in murinen Hybridomzellen hergestellt wird. Nach der Rekonstitution enthält jeder ml 10 mg Infliximab.
Die vollständige Auflistung der sonstigen Bestandteile finden Sie in Abschnitt 6.1.
03.0 DARREICHUNGSFORM
Pulver für ein Konzentrat zur Herstellung einer Infusionslösung.
Das Pulver besteht aus gefriergetrockneten weißen Granulaten.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Rheumatoide Arthritis
Remicade ist in Kombination mit Methotrexat angezeigt zur Linderung von Anzeichen und Symptomen und zur Verbesserung der körperlichen Funktion bei:
• erwachsene Patienten mit aktiver Erkrankung, bei denen das Ansprechen auf krankheitsmodifizierende Antirheumatika (DMARDs), einschließlich Methotrexat, unzureichend war.
• erwachsene Patienten mit schwerer, aktiver und fortschreitender Erkrankung, die zuvor nicht mit Methotrexat oder anderen DMARDs behandelt wurden.
Durch röntgenologische Untersuchungen wurde bei dieser Patientenpopulation eine Verringerung der Progressionsrate der Gelenkschädigung nachgewiesen (siehe Abschnitt 5.1).
Morbus Crohn bei Erwachsenen
Remicade ist angezeigt für:
• die Behandlung des mittelschweren bis schweren aktiven Morbus Crohn bei erwachsenen Patienten, die trotz vollständiger und angemessener Behandlung mit Kortikosteroiden und/oder Immunsuppressiva nicht angesprochen haben; oder bei Patienten, die die oben genannten Therapien nicht vertragen oder medizinische Kontraindikationen haben.
• die Behandlung von Morbus Crohn mit aktiver Fistelbildung bei erwachsenen Patienten, die trotz einer vollständigen und adäquaten Therapie mit konventioneller Behandlung (einschließlich Antibiotika, Drainage und immunsuppressiver Therapie) nicht angesprochen haben.
Morbus Crohn bei Kindern
Remicade ist angezeigt zur Behandlung von schwerem, aktivem Morbus Crohn bei Kindern und Jugendlichen im Alter von 6 bis 17 Jahren, die auf eine konventionelle Therapie mit einem Kortikosteroid, einem Immunmodulator und einer primären Ernährungstherapie nicht angesprochen haben, oder bei Patienten, die keine Verträglichkeit oder Kontraindikationen haben für die oben genannten Therapien. Remicade wurde nur in Kombination mit einer konventionellen immunsuppressiven Therapie untersucht.
Colitis ulcerosa
Remicade ist indiziert zur Behandlung der mittelschweren bis schweren aktiven Colitis ulcerosa bei erwachsenen Patienten, die nicht ausreichend auf eine konventionelle Therapie mit Kortikosteroiden und 6-Mercaptopurin (6-MP) oder Azathioprin (AZA) angesprochen haben oder die eine Unverträglichkeit oder eine medizinische Kontraindikation für diese Therapien.
Colitis ulcerosa bei Kindern
Remicade ist indiziert zur Behandlung einer schweren, aktiven Colitis ulcerosa bei Kindern und Jugendlichen im Alter von 6 bis 17 Jahren, die nicht ausreichend auf eine konventionelle Therapie mit Kortikosteroiden und 6-MP oder AZA angesprochen haben oder die eine Unverträglichkeit haben oder für die es ein Arzneimittel gibt Kontraindikationen für diese Therapien.
Spondylitis ankylosans
Remicade ist angezeigt zur Behandlung der schweren, aktiven Spondylitis ankylosans bei erwachsenen Patienten, die auf konventionelle Therapien nicht ausreichend angesprochen haben.
Psoriasis-Arthritis
Remicade ist angezeigt zur Behandlung von aktiver und progressiver Psoriasis-Arthritis bei erwachsenen Patienten, wenn das Ansprechen auf vorangegangene DMARD-Behandlungen unzureichend war.
Remicade sollte gegeben werden:
• in Verbindung mit Methotrexat
• oder einzeln bei Patienten, die Methotrexat nicht vertragen oder für die es kontraindiziert ist
Es wurde gezeigt, dass Remicade bei Patienten mit Psoriasis-Arthritis die körperliche Funktionsfähigkeit verbessert und bei Patienten mit symmetrischen polyartikulären Subtypen der Erkrankung die Progressionsrate peripherer Gelenkschäden, gemessen durch Röntgenstrahlen, verringert (siehe Abschnitt 5.1).
Schuppenflechte
Remicade ist angezeigt zur Behandlung der mittelschweren bis schweren Plaque-Psoriasis bei erwachsenen Patienten, bei denen andere systemische Behandlungen, einschließlich Ciclosporin, Methotrexat oder PUVA, versagt haben oder kontraindiziert sind oder die eine Unverträglichkeit gegenüber anderen systemischen Behandlungen haben (siehe Abschnitt 5.1).
04.2 Dosierung und Art der Anwendung
Die Behandlung mit Remicade sollte von Fachärzten mit Erfahrung in der Diagnose und Behandlung von rheumatoider Arthritis, entzündlichen Darmerkrankungen, ankylosierender Spondylitis, Psoriasis-Arthritis oder Psoriasis eingeleitet und überwacht werden. Remicade muss intravenös verabreicht werden. Remicade-Infusionen sollten von qualifiziertem medizinischem Fachpersonal verabreicht werden, das im Erkennen aller infusionsbedingten Probleme geschult ist. Patienten, die mit Remicade behandelt werden, sollten die Packungsbeilage und den Patientenpass erhalten.
Während der Behandlung mit Remicade sollte die Anwendung anderer Begleittherapien wie Kortikosteroide und Immunsuppressiva optimiert werden.
Dosierung
Erwachsene (≥ 18 Jahre)
Rheumatoide Arthritis
Eine intravenöse Infusion von 3 mg/kg gefolgt von weiteren Infusionen von 3 mg/kg in den Wochen 2 und 6 nach der ersten Infusion, dann alle 8 Wochen.
Remicade muss gleichzeitig mit Methotrexat verabreicht werden.
Die verfügbaren Daten deuten darauf hin, dass ein klinisches Ansprechen in der Regel innerhalb von 12 Wochen nach Behandlungsbeginn erreicht wird.Wenn ein Patient ein unzureichendes Ansprechen zeigt oder nach diesem Zeitraum das Ansprechen verliert, kann eine schrittweise Erhöhung der Dosis um 1,5 mg/kg bis zu einem Maximum in Betracht gezogen werden von 7,5 mg/kg, alle 8 Wochen. Alternativ könnte die Gabe von 3 mg/kg alle 4 Wochen erwogen werden. Wenn ein ausreichendes Ansprechen erreicht wird, sollte die Behandlung fortgesetzt werden. Patienten mit der gewählten Dosierung oder Häufigkeit. Es sollte sorgfältig überlegt werden, ob Setzen Sie die Therapie bei Patienten fort, die innerhalb der ersten 12 Behandlungswochen oder nach Dosisanpassung keinen Hinweis auf einen therapeutischen Nutzen zeigen.
Mäßiger bis schwerer aktiver Morbus Crohn
5 mg/kg als intravenöse Infusion verabreicht, gefolgt von einer zusätzlichen 5 mg/kg Infusion 2 Wochen nach der ersten Infusion. Wenn ein Patient nach 2 Dosen nicht auf die Therapie anspricht, sollte keine weitere Behandlung mit Infliximab erfolgen. Die verfügbaren Daten unterstützen keine weitere Behandlung mit Infliximab bei Nichtpatienten Responder innerhalb von 6 Wochen nach der ersten Infusion.
Bei ansprechenden Patienten sind alternative Lösungen für die Fortsetzung der Behandlung:
• Erhaltung: zusätzliche Infusion von 5 mg/kg in Woche 6 nach der ersten Dosis, gefolgt von wiederholten Infusionen alle 8 Wochen oder
• Wiederverabreichung: eine Infusion von 5 mg/kg, wenn die Krankheitszeichen und -symptome anhalten (siehe unter „Wiederverabreichung“ und Abschnitt 4.4).
Obwohl Vergleichsdaten fehlen, deuten begrenzte Daten bei Patienten, die anfänglich auf eine 5 mg/kg-Therapie ansprachen, aber das Ansprechen verloren, darauf hin, dass bei einigen Patienten das Ansprechen durch Dosiserhöhung wiederhergestellt werden kann (siehe Abschnitt 5.1). Bei Patienten, die nach Dosisanpassung keinen Hinweis auf einen therapeutischen Nutzen zeigen, sollte die Fortsetzung der Therapie sorgfältig überdacht werden.
Aktive Fistelbildung Morbus Crohn
5 mg/kg als intravenöse Infusion, gefolgt von weiteren 5 mg/kg Infusionen in Woche 2 und 6 nach der ersten Infusion. Wenn ein Patient nach 3 Dosen nicht anspricht, sollte keine weitere Behandlung mit Infliximab erfolgen.
Bei ansprechenden Patienten sind alternative Lösungen für die Fortsetzung der Behandlung:
• Erhaltung: zusätzliche Infusionen von 5 mg / kg alle 8 Wochen oder
• Wiederverabreichung: eine Infusion von 5 mg/kg bei anhaltenden Krankheitszeichen und -symptomen, gefolgt von Infusionen von 5 mg/kg alle 8 Wochen (siehe unter „Wiederverabreichung“ und Abschnitt 4.4).
Obwohl Vergleichsdaten fehlen, deuten begrenzte Daten bei Patienten, die anfänglich auf eine 5 mg/kg-Therapie ansprachen, aber das Ansprechen verloren, darauf hin, dass bei einigen Patienten das Ansprechen durch Dosiserhöhung wiederhergestellt werden kann (siehe Abschnitt 5.1). Bei Patienten, die nach Dosisanpassung keinen Hinweis auf einen therapeutischen Nutzen zeigen, sollte die Fortsetzung der Therapie sorgfältig überdacht werden.
Bei Morbus Crohn sind die Erfahrungen mit einer erneuten Anwendung bei anhaltenden Krankheitszeichen und -symptomen begrenzt, und es liegen keine vergleichenden Risiko-Nutzen-Daten alternativer Lösungen für die Fortsetzung der Behandlung vor.
Colitis ulcerosa
Eine 5 mg/kg intravenöse Infusion gefolgt von weiteren 5 mg/kg Infusionen in den Wochen 2 und 6 nach der ersten Infusion, dann alle 8 Wochen wiederholt.
Die verfügbaren Daten deuten darauf hin, dass ein klinisches Ansprechen in der Regel innerhalb von 14 Wochen nach Behandlungsbeginn, dh nach drei Verabreichungen, erreicht wird. Bei Patienten, die innerhalb dieses Zeitraums nicht ansprechen, sollte eine Fortsetzung der Therapie sorgfältig erwogen werden.
Spondylitis ankylosans
Eine 5 mg/kg intravenöse Infusion gefolgt von weiteren 5 mg/kg Infusionen in den Wochen 2 und 6 nach der ersten Infusion, dann nach 6 bis 8 Wochen wiederholt. Wenn ein Patient innerhalb von 6 Wochen (d. h. nach 2 Dosen) nicht anspricht, sollte er keine weitere Behandlung mit Infliximab erhalten.
Psoriasis-Arthritis
Eine 5 mg/kg intravenöse Infusion gefolgt von weiteren 5 mg/kg Infusionen in den Wochen 2 und 6 nach der ersten Infusion, dann alle 8 Wochen wiederholt.
Schuppenflechte
Eine 5 mg/kg intravenöse Infusion gefolgt von weiteren 5 mg/kg Infusionen in den Wochen 2 und 6 nach der ersten Infusion, dann alle 8 Wochen wiederholt. Wenn ein Patient innerhalb von 14 Wochen (d. h. nach 4 Dosen) nicht anspricht, sollte keine weitere Behandlung mit Infliximab erfolgen.
Wiederverabreichung bei Morbus Crohn und rheumatoider Arthritis
Wenn die Anzeichen und Symptome der Krankheit wiederkehren, kann Remicade innerhalb von 16 Wochen nach der letzten Infusion erneut verabreicht werden. In klinischen Studien waren verzögerte Überempfindlichkeitsreaktionen „gelegentlich" und traten nach Intervallen ohne Anwendung von Remicade auf. weniger als 1 Jahr (siehe Abschnitte 4.4 und 4.8) Die Sicherheit und Wirksamkeit einer erneuten Anwendung nach mehr als 16 Wochen ohne Remicade-Verabreichung ist nicht erwiesen. Dies gilt sowohl für Patienten mit Morbus Crohn als auch für Patienten mit rheumatoider Arthritis.
Erneute Verabreichung bei Colitis ulcerosa
Die Sicherheit und Wirksamkeit einer erneuten Anwendung in Abständen von anderen als 8 Wochen ist nicht erwiesen (siehe Abschnitte 4.4 und 4.8).
Erneute Verabreichung bei Spondylitis ankylosans
Die Sicherheit und Wirksamkeit anderer als der im Abstand von 6 bis 8 Wochen gegebenen erneuten Verabreichungen ist nicht erwiesen (siehe Abschnitte 4.4 und 4.8).
Erneute Verabreichung bei Psoriasis-Arthritis
Die Sicherheit und Wirksamkeit einer erneuten Anwendung in Abständen von anderen als 8 Wochen ist nicht erwiesen (siehe Abschnitte 4.4 und 4.8).
Wiederverabreichung bei Psoriasis
Eine „begrenzte Erfahrung mit Psoriasis aufgrund einer erneuten Behandlung mit einer Einzeldosis Remicade nach einem Intervall von 20 Wochen deutet auf eine“ verringerte Wirksamkeit und eine „höhere Inzidenz leichter bis mittelschwerer Infusionsreaktionen“ im Vergleich zum anfänglichen Induktionsschema hin Abschnitt 5.1).
Eine „begrenzte Erfahrung aus einer erneuten Behandlung nach einer Krankheitsverschlechterung durch ein Re-Induktionsregime deutet auf eine“ hohe Inzidenz von Infusionsreaktionen, einschließlich schwerer, im Vergleich zu denen nach einer 8-wöchigen Erhaltungstherapie hin (siehe Abschnitt 4.8).
Wiederverabreichung in den verschiedenen Indikationen
Für den Fall, dass die Erhaltungstherapie abgebrochen wird und die Behandlung wieder aufgenommen werden muss, wird die Anwendung eines Reinduktionsschemas nicht empfohlen (siehe Abschnitt 4.8).In dieser Situation sollte die Behandlung mit Remicade als Einzeldosis gefolgt von Erhaltungsdosis gemäß den oben beschriebenen Empfehlungen.
Ältere Patienten (≥ 65 Jahre)
Es wurden keine spezifischen Studien mit Remicade bei älteren Patienten durchgeführt. In klinischen Studien wurden keine wesentlichen altersbedingten Unterschiede in der Clearance oder im Verteilungsvolumen beobachtet.
Eine Dosisanpassung ist nicht erforderlich (siehe Abschnitt 5.2). Weitere Informationen zur Sicherheit von Remicade bei älteren Patienten finden Sie in den Abschnitten 4.4 und 4.8.
Eingeschränkte Nieren- und / oder Leberfunktion
Remicade wurde bei diesen Patientenpopulationen nicht untersucht. Es kann keine Dosisempfehlung gegeben werden (siehe Abschnitt 5.2).
Kinder und Jugendliche
Morbus Crohn (6 - 17 Jahre)
Eine 5 mg/kg-Dosis, die durch intravenöse Infusion verabreicht wird, gefolgt von nachfolgenden Infusionen von 5 mg/kg-Dosen 2 und 6 Wochen nach der ersten Infusion und danach alle 8 Wochen. Die verfügbaren Daten unterstützen keine weitere Behandlung mit Infliximab bei Kindern und Jugendlichen, die innerhalb der ersten 10 Behandlungswochen nicht ansprechen (siehe Abschnitt 5.1).
Einige Patienten benötigen möglicherweise ein kürzeres Dosisintervall, um den klinischen Nutzen aufrechtzuerhalten, während für andere ein längeres Dosisintervall ausreichend sein kann. Patienten, bei denen das Zeitintervall zwischen den Dosen auf weniger als 8 Wochen reduziert wurde, können ein erhöhtes Risiko für Nebenwirkungen haben.Bei Patienten, die keinen therapeutischen Nutzen zeigen, sollte eine Fortsetzung der Behandlung mit einem verkürzten Intervall sorgfältig in Erwägung gezogen werden Zeitintervall zwischen den Dosen.
Die Sicherheit und Wirksamkeit von Remicade bei Kindern mit Morbus Crohn unter 6 Jahren wurde nicht untersucht. Derzeit verfügbare pharmakokinetische Daten sind in Abschnitt 5.2 beschrieben, aber es kann keine Empfehlung zur Dosierung bei Kindern unter 6 Jahren gegeben werden.
Colitis ulcerosa (6 - 17 Jahre)
Eine 5 mg/kg-Dosis, die durch intravenöse Infusion verabreicht wird, gefolgt von nachfolgenden Infusionen von 5 mg/kg-Dosen 2 und 6 Wochen nach der ersten Infusion und danach alle 8 Wochen. Die verfügbaren Daten unterstützen keine weitere Behandlung mit Infliximab bei pädiatrischen Patienten, die innerhalb der ersten 8 Behandlungswochen nicht ansprechen (siehe Abschnitt 5.1).
Die Sicherheit und Wirksamkeit von Remicade bei Kindern mit Colitis ulcerosa unter 6 Jahren wurde nicht untersucht. Derzeit verfügbare pharmakokinetische Daten sind in Abschnitt 5.2 beschrieben, aber es kann keine Empfehlung zur Dosierung bei Kindern unter 6 Jahren gegeben werden.
Schuppenflechte
Die Sicherheit und Wirksamkeit von Remicade bei Kindern und Jugendlichen unter 18 Jahren im Anwendungsgebiet Psoriasis sind nicht erwiesen.Die derzeit verfügbaren Daten sind in Abschnitt 5.2 beschrieben, es kann jedoch keine Dosierungsempfehlung gegeben werden.
Juvenile idiopathische Arthritis, Psoriasis-Arthritis und Spondylitis ankylosans
Die Sicherheit und Wirksamkeit von Remicade bei Kindern und Jugendlichen unter 18 Jahren in den Indikationen juvenile idiopathische Arthritis, Psoriasis-Arthritis und ankylosierende Spondylitis sind nicht erwiesen. Derzeit verfügbare Daten sind in Abschnitt 5.2 beschrieben, es kann jedoch keine Dosierungsempfehlung gegeben werden.
Juvenile rheumatoide Arthritis
Die Sicherheit und Wirksamkeit von Remicade bei Kindern und Jugendlichen unter 18 Jahren in der Indikation juvenile rheumatoide Arthritis sind nicht erwiesen. Derzeit verfügbare Daten sind in den Abschnitten 4.8 und 5.2 beschrieben, können jedoch nicht gemacht werden.
Eingeschränkte Nieren- und / oder Leberfunktion
Remicade wurde bei diesen Patientenpopulationen nicht untersucht. Es kann keine Dosisempfehlung gegeben werden (siehe Abschnitt 5.2).
Art der Verabreichung
Remicade sollte intravenös über einen Zeitraum von 2 Stunden verabreicht werden. Alle mit Remicade behandelten Patienten sollten mindestens 1-2 Stunden nach der Infusion auf akute infusionsbedingte Reaktionen überwacht werden. Notfallausrüstung wie Adrenalin, Antihistaminika, Kortikosteroide und ein künstliches Beatmungsgerät sollten bereitgehalten werden Patienten können beispielsweise mit einem Antihistaminikum, Hydrocortison und/oder Paracetamol vorbehandelt und die Infusionsrate kann verlangsamt werden, um das Infusionsrisiko zu verringern. bedingte Reaktionen, insbesondere wenn zuvor infusionsbedingte Reaktionen aufgetreten sind (siehe Abschnitt 4.4).
Infusionen abgekürzt in Indikationen für Erwachsene
Bei sorgfältig ausgewählten erwachsenen Patienten, die mindestens 3 anfängliche 2-stündige Remicade-Infusionen (Induktionsphase) vertragen haben und die eine Erhaltungstherapie erhalten, Verabreichung weiterer Infusionen über einen Zeitraum von mindestens 1 Stunde Wenn eine Infusionsreaktion im Zusammenhang mit der verkürzten Infusion auftritt, kann eine langsamere Infusionsgeschwindigkeit für zukünftige Infusionen in Betracht gezogen werden, falls die Behandlung fortgesetzt wird. Abgekürzte Infusionen in Dosen > 6 mg/kg wurden nicht untersucht (siehe Abschnitt 4.8).
Hinweise zur Zubereitung und Anwendung siehe Abschnitt 6.6.
04.3 Kontraindikationen
Patienten mit bekannter Überempfindlichkeit gegenüber Infliximab (siehe Abschnitt 4.8), gegenüber anderen Mausproteinen oder einem der in Abschnitt 6.1 genannten sonstigen Bestandteile.
Patienten mit Tuberkulose oder anderen schweren Infektionen wie Sepsis, Abszessen und opportunistischen Infektionen (siehe Abschnitt 4.4).
Patienten mit mittelschwerer bis schwerer Herzinsuffizienz (NYHA – New York Heart Association – Klasse III/IV) (siehe Abschnitte 4.4 und 4.8).
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Um die Rückverfolgbarkeit biologischer Arzneimittel zu verbessern, sollten das Warenzeichen und die Chargennummer des verabreichten Arzneimittels in der Patientenakte deutlich vermerkt (oder gekennzeichnet) werden.
Infusionsreaktionen und Überempfindlichkeit
Infliximab wurde mit akuten infusionsbedingten Reaktionen einschließlich anaphylaktischer Schock und verzögerter Überempfindlichkeitsreaktionen in Verbindung gebracht (siehe Abschnitt 4.8).
Akute Infusionsreaktionen einschließlich anaphylaktischer Reaktionen können während (innerhalb von Sekunden) oder innerhalb von Stunden nach der Infusion auftreten. Wenn akute Reaktionen auf die Infusion auftreten, muss die Infusion sofort abgebrochen werden. Notfallausrüstung wie Adrenalin, Antihistaminika, Kortikosteroide und ein künstliches Beatmungsgerät sollten bereitgehalten werden Patienten können vorbehandelt werden, zB mit einem Antihistaminikum, Hydrocortison und / oder Paracetamol, um leichte und vorübergehende Wirkungen zu vermeiden.
Antikörper gegen Infliximab können sich entwickeln und wurden mit einer erhöhten Häufigkeit von Infusionsreaktionen in Verbindung gebracht. Eine geringe Rate an Infusionsreaktionen stellte schwere allergische Reaktionen dar. Es wurde auch ein Zusammenhang zwischen der Entwicklung von Antikörpern gegen Infliximab und einer verminderten Reaktion beobachtet. Die gleichzeitige Anwendung von Immunmodulatoren war mit einer geringeren Inzidenz von Antikörpern gegen Infliximab und einer Verringerung der Häufigkeit von Infusionsreaktionen verbunden Die Wirkung einer gleichzeitigen immunmodulatorischen Therapie war bei episodisch behandelten Patienten stärker als bei Patienten, die eine Erhaltungstherapie erhielten. Patienten, die die Therapie mit Immunsuppressiva vor oder während der Behandlung mit Remicade abgebrochen haben, haben ein erhöhtes Risiko, diese Antikörper zu entwickeln. Antikörper gegen Infliximab können in Serumproben nicht immer nachgewiesen werden. Wenn schwere Reaktionen auftreten, sollte eine symptomatische Behandlung erfolgen und es sollten keine weiteren Remicade-Infusionen gegeben werden (siehe Abschnitt 4.8).
In klinischen Studien wurden verzögerte Überempfindlichkeitsreaktionen berichtet. Die verfügbaren Daten deuten auf ein erhöhtes Risiko einer verzögerten Überempfindlichkeit bei Verlängerung der Zeitintervalle ohne Remicade-Verabreichung hin. Patienten sollten angewiesen werden, im Falle eines verzögerten unerwünschten Ereignisses unverzüglich ihren Arzt zu kontaktieren (siehe Abschnitt 4.8). sollten sie engmaschig auf Anzeichen und Symptome einer verzögerten Überempfindlichkeit überwacht werden.
Infektionen
Patienten sollten vor, während und nach der Behandlung mit Remicade engmaschig auf Infektionen einschließlich Tuberkulose überwacht werden. Da die Elimination von Infliximab bis zu sechs Monate dauern kann, sollte die Überwachung während dieser Zeit fortgesetzt werden Eine weitere Behandlung mit Remicade sollte nicht durchgeführt werden, wenn ein Patient schwere Infektionen oder Sepsis entwickelt.
Bei der Anwendung von Remicade bei Patienten mit chronischen Infektionen oder rezidivierenden Infektionen in der Anamnese, einschließlich einer gleichzeitigen Behandlung mit Immunsuppressiva, ist Vorsicht geboten.Die Patienten sollten entsprechend darauf hingewiesen werden, dass eine Exposition gegenüber potenziellen Risikofaktoren für Infektionen vermieden werden muss.
Tumornekrosefaktor alpha (TNFα) vermittelt Entzündungen und moduliert zelluläre Immunantworten. Experimentelle Daten zeigen, dass TNFα für die Auflösung intrazellulärer Infektionen unerlässlich ist. Klinische Erfahrungen zeigen, dass die Immunabwehr des Wirts bei einigen mit Infliximab behandelten Patienten beeinträchtigt ist.
Es sollte beachtet werden, dass eine TNFα-Suppression die Symptome einer Infektion wie Fieber maskieren kann.Eine frühzeitige Erkennung atypischer klinischer Manifestationen schwerer Infektionenund typischer klinischer Manifestationen seltener und ungewöhnlicher Infektionenist entscheidend, um Verzögerungen bei der Diagnose und Behandlung zu minimieren.
Patienten, die TNF-blockierende Medikamente einnehmen, sind anfälliger für schwere Infektionen.
Bei Patienten, die mit Infliximab behandelt wurden, wurden Tuberkulose, bakterielle Infektionen, einschließlich Sepsis und Pneumonie, invasive Pilz-, Virus- und andere opportunistische Infektionen beobachtet. Einige dieser Infektionen waren tödlich; Zu den am häufigsten gemeldeten opportunistischen Infektionen mit einer Sterblichkeitsrate > 5 % gehören Penumozystose, Candidose, Listeriose und Aspergillose.
Patienten, die während der Behandlung mit Remicade eine neue Infektion entwickeln, sollten sorgfältig überwacht und einer gründlichen diagnostischen Abklärung unterzogen werden. Wenn ein Patient eine neue schwere Infektion oder Sepsis entwickelt, sollte die Anwendung von Remicade abgebrochen und eine geeignete antimikrobielle oder antimykotische Therapie eingeleitet werden, bis die Infektion abgeklungen ist.
Tuberkulose
Bei Patienten, die mit Remicade behandelt wurden, wurden Fälle von aktiver Tuberkulose berichtet. Es sollte beachtet werden, dass es sich in den meisten Fällen um extrapulmonale Tuberkulose handelte, sowohl lokalisiert als auch diffus.
Vor Beginn der Behandlung mit Remicade sollten alle Patienten sowohl auf aktive als auch auf inaktive ("latente") Tuberkulose untersucht werden.Diese Untersuchung sollte eine ausführliche Anamnese einschließlich einer persönlichen Vorgeschichte von Tuberkulose oder einem möglichen früheren Kontakt mit einer TB-Infektionsquelle und früheren und / oder begleitenden immunsuppressiven Therapien umfassen. Bei allen Patienten sollten geeignete diagnostische Tests wie Tuberkulin-Hauttest und Röntgenthorax durchgeführt werden (es können lokale Richtlinien gelten). Es wird empfohlen, diese Tests auf dem Patientenpass zu vermerken Die verschreibenden Ärzte werden auf das Risiko falsch negativer Tuberkulin-Hauttestergebnisse hingewiesen, insbesondere bei schwerkranken oder immungeschwächten Patienten.
Wenn eine aktive Tuberkulose diagnostiziert wird, darf die Remicade-Therapie nicht eingeleitet werden. (siehe Abschnitt 4.3)
Bei Verdacht auf latente Tuberkulose sollte ein in der Behandlung von Tuberkulose erfahrener Arzt aufgesucht werden. In allen unten beschriebenen Situationen muss das Nutzen-Risiko-Verhältnis der Remicade-Therapie sorgfältig abgewogen werden.
Bei Diagnose einer inaktiven („latenten“) Tuberkulose sollte vor Beginn der Therapie mit Remicade gemäß den lokalen Richtlinien eine Anti-Tuberkulose-Therapie der latenten Tuberkulose begonnen werden.
Bei Patienten mit vielen oder signifikanten Risikofaktoren für Tuberkulose und einem negativen Test auf latente Tuberkulose sollte vor Beginn der Behandlung mit Remicade eine Anti-Tuberkulose-Therapie in Betracht gezogen werden.
Bei Patienten mit latenter oder aktiver Tuberkulose in der Vorgeschichte, für die ein adäquater Behandlungsverlauf nicht bestätigt werden kann, sollte vor Beginn der Remicade-Therapie auch die Anwendung einer Anti-Tuberkulose-Therapie in Betracht gezogen werden.
Bei Patienten, die während und nach der Behandlung einer latenten Tuberkulose mit Remicade behandelt wurden, wurden einige Fälle von aktiver Tuberkulose berichtet.
Allen Patienten sollte geraten werden, ärztlichen Rat einzuholen, wenn während oder nach der Behandlung mit Remicade Anzeichen/Symptome auftreten, die auf eine Tuberkulose hindeuten (z. B. anhaltender Husten, Auszehrung/Gewichtsverlust, leichtes Fieber).
Invasive Pilzinfektionen
Eine invasive Pilzinfektion wie Aspergillose, Candidose, Pneumocystose, Histoplasmose, Kokzidioidomykose oder Blastomykose sollte bei Patienten, die mit Remicade behandelt werden, vermutet werden, wenn sie eine schwere systemische Erkrankung entwickeln, und es sollte frühzeitig ein Arzt konsultiert werden, der für die Diagnose und Behandlung invasiver Pilzinfektionen zuständig ist beim Besuch dieser Patienten. Invasive Pilzinfektionen können sich eher als disseminierte als als lokalisierte Krankheit präsentieren, und Antigen- und Antikörpertests können bei einigen Patienten mit aktiver Infektion negativ sein. Im diagnostischen Prozess sollte eine geeignete empirische antimykotische Therapie in Betracht gezogen werden, die sowohl das Risiko einer schweren Pilzinfektion als auch die Risiken einer antimykotischen Therapie berücksichtigt.
Bei Patienten, die in Regionen gelebt oder dorthin gereist sind, in denen invasive Pilzinfektionen wie Histoplasmose, Kokzidioidomykose oder Blastomykose endemisch sind, sollten Nutzen und Risiken einer Remicade-Behandlung vor Beginn der Remicade-Therapie sorgfältig abgewogen werden.
Fisteln Morbus Crohn
Patienten mit Morbus Crohn mit Fistelbildung und akuten eitrigen Fisteln sollten die Behandlung mit Remicade erst beginnen, wenn eine mögliche Infektionsquelle, insbesondere Abszesse, ausgeschlossen wurde (siehe Abschnitt 4.3).
Reaktivierung von Hepatitis B (HBV)
Bei Patienten, die mit einem TNF-Antagonisten, einschließlich Infliximab, behandelt wurden und chronische Träger dieses Virus waren, wurde eine Reaktivierung von Hepatitis B beobachtet.In einigen Fällen kam es zu tödlichem Ausgang.
Patienten sollten vor Beginn der Behandlung mit Remicade auf eine HBV-Infektion untersucht werden.Bei Patienten, die positiv auf eine HBV-Infektion getestet wurden, wird die Konsultation eines in der Behandlung von Hepatitis B erfahrenen Arztes empfohlen.
HBV-Träger, die eine Behandlung mit Remicade benötigen, sollten während der gesamten Therapiedauer und für mehrere Monate nach Therapieende engmaschig auf Anzeichen und Symptome einer aktiven HBV-Infektion überwacht werden Therapie zur Vorbeugung einer HBV-Reaktivierung Bei Patienten, die eine HBV-Reaktivierung entwickeln, sollte die Behandlung mit Remicade abgebrochen und eine wirksame antivirale Therapie mit einer geeigneten unterstützenden Behandlung eingeleitet werden.
Hepatobiliäre Ereignisse
Während des Vermarktungszeitraums von Remicade wurden sehr seltene Fälle von Gelbsucht und nicht infektiöser Hepatitis, einige mit Merkmalen einer Autoimmunhepatitis, beobachtet. Es gab vereinzelte Fälle von Leberversagen, die zu einer Lebertransplantation oder zum Tod führten. Bei Patienten mit Anzeichen und Symptomen einer Leberfunktionsstörung sollte das Ausmaß der Leberschädigung beurteilt werden. Wenn sich Gelbsucht und/oder ALT-Erhöhungen das 5-fache der oberen Normgrenze entwickeln, sollte die Behandlung mit Remicade abgebrochen und eine gründliche Untersuchung der abnormalen Zustände durchgeführt werden.
Assoziation eines TNF-alpha-Inhibitors und Anakinra
Schwerwiegende Infektionen und Neutropenie traten in klinischen Kombinationsstudien mit Anakinra und einem anderen TNFα-Hemmer auf, ohne zusätzlichen klinischen Nutzen gegenüber der alleinigen Anwendung von Etanercept.Angesichts der Art der Nebenwirkungen, die bei der Kombination von Etanercept und Anakinra beobachtet wurden, können ähnliche Toxizitäten mit dem Kombination von Anakinra und anderen TNFα-Hemmern Daher wird die Kombination von Remicade und Anakinra nicht empfohlen.
Assoziation eines TNF-alpha-Inhibitors und Abatacept
In klinischen Studien war die kombinierte Anwendung von TNF-Antagonisten und Abatacept im Vergleich zur alleinigen Anwendung von TNF-Antagonisten ohne Erhöhung des klinischen Nutzens mit einem erhöhten Infektionsrisiko, einschließlich schwerer Infektionen, verbunden. Remicade und Abatacept werden nicht empfohlen.
Assoziation mit anderen biologischen Therapien
Es liegen keine ausreichenden Informationen über die gleichzeitige Anwendung von Infliximab mit anderen biologischen Therapien zur Behandlung derselben Erkrankungen wie Infliximab vor. Die gleichzeitige Anwendung von Infliximab mit diesen Biologika wird aufgrund der Möglichkeit eines erhöhten Infektionsrisikos und anderer potenzieller Arzneimittelwechselwirkungen nicht empfohlen.
Substitution zwischen biologischen DMARDs
Vorsicht ist geboten und die Patienten sollten weiterhin überwacht werden, wenn von einem Biologikum auf ein anderes umgestellt wird, da eine überlappende biologische Aktivität das Risiko von unerwünschten Ereignissen, einschließlich Infektionen, weiter erhöhen kann.
Lebendimpfstoffe / Infektionstherapeutika
Bei Patienten, die mit einer Anti-TNF-Therapie behandelt werden, liegen nur begrenzte Daten zum Ansprechen auf eine Impfung mit Lebendimpfstoffen oder zur sekundären Übertragung von Infektionen bei der Verabreichung von Lebendimpfstoffen vor Die Anwendung von Lebendimpfstoffen kann zu klinischen Infektionen, einschließlich disseminierter Infektionen, führen. . Die gleichzeitige Anwendung von Lebendimpfstoffen mit Remicade wird nicht empfohlen.
Bei Säuglingen, die Infliximab in utero ausgesetzt waren, wurde nach Verabreichung eines BCG-Impfstoffs nach der Geburt über einen tödlichen Ausgang aufgrund einer disseminierten Calmette-Guérin-Bazillus-(BCG)-Infektion berichtet. Vor der Verabreichung von Lebendimpfstoffen an exponierte Säuglinge in utero Für Infliximab wird eine Wartezeit von mindestens sechs Monaten nach der Geburt empfohlen (siehe Abschnitt 4.6).
Andere Verwendungen von infektiösen Therapeutika wie lebenden attenuierten Bakterien (z. B. intravesikale Instillationen mit BCG zur Krebsbehandlung) könnten zu klinischen Infektionen, einschließlich disseminierter Infektionen, führen. Es wird empfohlen, Remicade nicht gleichzeitig mit therapeutischen Infektionserregern zu verabreichen.
Autoimmunreaktionen
Der relative Mangel an TNFα, der durch eine Anti-TNF-Therapie verursacht wird, kann zur Einleitung eines Autoimmunprozesses führen.Wenn ein Patient nach einer Behandlung mit Remicade Symptome hat, die auf ein Lupus-ähnliches Syndrom hindeuten, und positiv auf Anti-DNA-Antikörper gegen Doppelhelix ist, nein eine weitere Behandlung mit Remicade sollte erfolgen (siehe Abschnitt 4.8).
Auswirkungen auf das Nervensystem
Die Anwendung von TNF-Blockern, einschließlich Infliximab, wurde mit dem Auftreten oder der Verschlimmerung klinischer Symptome und/oder dem röntgenologischen Nachweis von demyelinisierenden Erkrankungen des Zentralnervensystems, einschließlich Multipler Sklerose, und peripheren demyelinisierenden Erkrankungen, einschließlich Guillain-Barré-Syndrom, in Verbindung gebracht Bei Patienten mit vorbestehenden oder kürzlich aufgetretenen demyelinisierenden Erkrankungen, sollten Nutzen und Risiken einer Anti-TNF-Behandlung sorgfältig abgewogen werden, bevor eine Therapie mit Remicade eingeleitet wird.
Ein Abbruch der Remicade-Therapie sollte in Betracht gezogen werden, wenn sich diese Zustände entwickeln.
Bösartige Neubildungen und lymphoproliferative Erkrankungen
In kontrollierten Phasen klinischer Studien mit TNF-Inhibitoren wurden bei Patienten, die einen TNF-Inhibitor erhielten, mehr Fälle von malignen Erkrankungen einschließlich Lymphomen beobachtet als bei Kontrollpatienten. In klinischen Studien mit Remicade war in allen zugelassenen Indikationen die Inzidenz von Lymphomen bei mit Remicade behandelten Patienten höher als in der Allgemeinbevölkerung erwartet, aber die Häufigkeit von Lymphomen war selten Patienten, die mit einem TNF-Antagonisten behandelt wurden. Es besteht ein erhöhtes Hintergrundrisiko für die Entwicklung von Lymphomen und Leukämie bei Patienten mit rheumatoider Arthritis mit einer sehr aktiven und seit langem bestehenden entzündlichen Erkrankung, die die Risikobewertung erschwert.
In einer explorativen klinischen Studie zur Bewertung der Anwendung von Remicade bei Patienten mit mittelschwerer bis schwerer chronisch obstruktiver Lungenerkrankung (Chronisch obstruktive Lungenerkrankung, COPD) wurden bei mit Remicade behandelten Patienten mehr Fälle von malignen Erkrankungen berichtet als bei Kontrollpatienten. Alle Patienten waren starke Raucher. Bei der Beurteilung der Behandlung von Patienten mit erhöhtem Malignitätsrisiko als starke Raucher ist Vorsicht geboten.
Nach derzeitigem Kenntnisstand kann das Risiko der Entwicklung von Lymphomen oder Malignomen bei Patienten, die mit einem TNF-Inhibitor behandelt werden, nicht ausgeschlossen werden (siehe Abschnitt 4.8). Vorsicht ist geboten, wenn eine Behandlung mit TNF-Inhibitoren bei Patienten mit einer Malignität in der Vorgeschichte oder bei der Erwägung einer verlängerten Behandlung bei Patienten, die eine Malignität entwickeln, in Betracht gezogen wird.
Vorsicht ist auch bei Patienten mit Psoriasis geboten, die zuvor ausgiebig mit Immunsuppressiva oder über einen längeren Zeitraum mit PUVA behandelt wurden.
Nach Markteinführung wurde über bösartige Tumoren, von denen einige tödlich waren, bei Kindern, Jugendlichen und jungen Erwachsenen (bis 22 Jahre), die mit TNF-blockierenden Arzneimitteln behandelt wurden (Therapiebeginn ≤ 18 Jahre), einschließlich Remicade, berichtet die Hälfte der Fälle waren Lymphome, die anderen Fälle waren eine Vielzahl unterschiedlicher Malignome und umfassten seltene Malignome, die normalerweise mit einer Immunsuppression einhergehen. Ein Risiko für die Entwicklung bösartiger Neoplasien bei Patienten, die mit TNF-Inhibitoren behandelt werden, kann nicht ausgeschlossen werden.
Nach Markteinführung wurden bei Patienten, die mit TNF-Blockern, einschließlich Infliximab, behandelt wurden, seltene Fälle von hepatosplenalem T-Zell-Lymphom (HSTCL) berichtet. Diese seltene Form des T-Zell-Lymphoms hat einen extrem aggressiven Verlauf und Ausgang, in der Regel tödlich. Fast alle Patienten hatten eine Behandlung mit AZA oder 6-MP gleichzeitig mit oder unmittelbar vor einem TNF-Blocker erhalten Die überwiegende Mehrheit der Fälle mit Remicade trat bei Patienten mit Morbus Crohn oder Colitis ulcerosa auf und die meisten Fälle wurden bei Jugendlichen oder jungen männlichen Erwachsenen berichtet Das potenzielle Risiko der Kombination von AZA oder 6-MP und Remicade muss sorgfältig abgewogen werden. Ein Risiko für die Entwicklung eines hepatosplenischen T-Zell-Lymphoms bei mit Remicade behandelten Patienten kann nicht ausgeschlossen werden (siehe Abschnitt 4.8).
Melanom und Merkelzellkarzinom wurden bei Patienten berichtet, die eine Therapie mit einem TNF-Blocker, einschließlich Remicade, erhielten (siehe Abschnitt 4.8). Eine regelmäßige Hautuntersuchung wird insbesondere bei Patienten mit Risikofaktoren für Hautkrebs empfohlen.
Eine retrospektive Kohortenstudie auf der Grundlage von Daten aus schwedischen nationalen Gesundheitsregistern ergab eine erhöhte Inzidenz von Gebärmutterhalskrebs bei mit Infliximab behandelten Frauen mit rheumatoider Arthritis im Vergleich zu biologisch unbehandelten Patienten oder der Allgemeinbevölkerung, einschließlich der über 60-Jährigen mit Remicade behandelt werden, einschließlich der über 60-Jährigen.
Alle Patienten mit Colitis ulcerosa, die ein erhöhtes Risiko für die Entwicklung einer Dickdarmdysplasie oder eines Karzinoms haben (z dieser Dysplasie in regelmäßigen Abständen, vor Therapiebeginn und im Krankheitsverlauf. Diese Bewertung sollte eine Koloskopie und Biopsien gemäß den lokalen Richtlinien umfassen. Angesichts der aktuellen Daten ist nicht bekannt, ob die Behandlung mit Infliximab das Risiko für die Entwicklung von Dysplasie oder Dickdarmkrebs beeinflusst (siehe Abschnitt 4.8).
Da die Möglichkeit eines erhöhten Krebsrisikos bei mit Remicade behandelten Patienten mit neu diagnostizierter Dysplasie nicht nachgewiesen wurde, ist es notwendig, das Nutzen-Risiko-Verhältnis bei einzelnen Patienten zu bewerten und ein Absetzen der Therapie in Betracht zu ziehen.
Herzfehler
Remicade sollte bei Patienten mit leichter Herzinsuffizienz (NYHA-Klasse I / II) mit Vorsicht angewendet werden.Patienten sollten engmaschig überwacht und die Behandlung mit Remicade sollte bei Patienten, die neue oder sich verschlechternde Symptome einer Herzinsuffizienz aufweisen, abgebrochen werden (siehe Abschnitte 4.3 und 4.8).
Hämatologische Reaktionen
Bei Patienten, die Anti-TNF-Medikamente, einschließlich Remicade, erhielten, wurden Fälle von Panzytopenie, Leukopenie, Neutropenie und Thrombozytopenie berichtet. Alle Patienten sollten angewiesen werden, sofort einen Arzt aufzusuchen, wenn sie kompatible Anzeichen oder Symptome einer Blutdyskrasie entwickeln (z. B. anhaltendes Fieber, blaue Flecken, Blutungen und Blässe). Bei Patienten mit bestätigten signifikanten hämatologischen Anomalien sollte ein Abbruch der Remicade-Therapie erwogen werden.
Andere
Die Erfahrungen mit der Sicherheit der Remicade-Behandlung bei Patienten, die sich einer Operation, einschließlich einer Endoprothetik, unterzogen haben, sind begrenzt. Bei der Planung einer Operation sollte die lange Eliminationshalbwertszeit von Infliximab berücksichtigt werden. Ein Patient, der während der Behandlung mit Remicade operiert werden muss, sollte engmaschig auf ein erhöhtes Infektionsrisiko überwacht und geeignete Maßnahmen in Erwägung gezogen werden.
Wenn die Behandlung von Morbus Crohn nicht anspricht, kann dies auf das Vorhandensein von starren fibrotischen Strikturen hinweisen, die eine chirurgische Behandlung erfordern können. Es gibt keine klinischen Hinweise darauf, dass Infliximab fibrotische Strikturen verschlechtert oder verursacht.
Besondere Bevölkerungsgruppen
Ältere Patienten (≥ 65 Jahre)
Die Inzidenz schwerer Infektionen bei Patienten ab 65, die mit Remicade behandelt wurden, war höher als bei Patienten unter 65. Einige davon verliefen tödlich. Besondere Aufmerksamkeit sollte dem Infektionsrisiko bei der Behandlung älterer Patienten geschenkt werden (siehe Abschnitt 4.8). .
Kinder und Jugendliche
Infektionen
In klinischen Studien wurde bei Kindern und Jugendlichen häufiger über Infektionen berichtet als bei Erwachsenen (siehe Abschnitt 4.8).
Impfungen
Es wird empfohlen, dass pädiatrische Patienten vor Therapiebeginn mit Remicade möglichst alle Impfungen nach den neuesten Richtlinien durchführen lassen.
Bösartige Neubildungen und lymphoproliferative Erkrankungen
Nach Markteinführung wurde über bösartige Tumoren, von denen einige tödlich waren, bei Kindern, Jugendlichen und jungen Erwachsenen (bis 22 Jahre), die mit TNF-blockierenden Arzneimitteln behandelt wurden (Therapiebeginn ≤ 18 Jahre), einschließlich Remicade, berichtet die Hälfte der Fälle waren Lymphome, die anderen Fälle waren eine Vielzahl unterschiedlicher Malignome und umfassten seltene Malignome, die normalerweise mit einer Immunsuppression einhergehen. Ein Risiko für die Entwicklung von Malignomen bei Kindern und Jugendlichen, die mit TNF-Hemmern behandelt werden, kann nicht ausgeschlossen werden.
Nach Markteinführung wurden seltene Fälle von hepatosplenalem T-Zell-Lymphom bei Patienten berichtet, die mit TNF-Blockern, einschließlich Infliximab, behandelt wurden. Diese seltene Form des T-Zell-Lymphoms hat einen extrem aggressiven Verlauf und endet in der Regel tödlich. Fast alle Patienten hatten eine Behandlung erhalten mit AZA oder 6-MP gleichzeitig mit oder unmittelbar vor einem TNF-Blocker Die überwiegende Mehrheit der Fälle mit Remicade trat bei Patienten mit Morbus Crohn oder Colitis ulcerosa auf und die meisten Fälle wurden bei Jugendlichen oder jungen männlichen Erwachsenen berichtet Kombination von AZA oder 6-MP und Remicade muss sorgfältig erwogen werden. Ein Risiko für die Entwicklung eines hepatosplenischen T-Zell-Lymphoms bei mit Remicade behandelten Patienten kann nicht ausgeschlossen werden (siehe Abschnitt 4.8).
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Es wurden keine Interaktionsstudien durchgeführt.
Es gibt Hinweise darauf, dass die gleichzeitige Anwendung von Methotrexat und anderen Immunmodulatoren bei Patienten mit rheumatoider Arthritis, Psoriasis-Arthritis und Morbus Crohn die Bildung von Antikörpern gegen Infliximab verringert und die Plasmakonzentrationen von Infliximab erhöht. Die Ergebnisse sind jedoch aufgrund der Beschränkungen der für den Test von Infliximab und der Antikörper gegen Infliximab im Serum verwendeten Methoden unsicher.
Kortikosteroide scheinen die Pharmakokinetik von Infliximab nicht in klinisch relevanter Weise zu verändern.
Die Kombination von Remicade mit anderen biologischen Therapien zur Behandlung derselben Erkrankungen wie Remicade, einschließlich Anakinra und Abatacept, wird nicht empfohlen (siehe Abschnitt 4.4).
Es wird empfohlen, Lebendimpfstoffe nicht gleichzeitig mit Remicade zu verabreichen. Es wird auch empfohlen, Säuglingen nach der Exposition keinen Lebendimpfstoff zu geben in utero für mindestens 6 Monate nach der Geburt mit Infliximab behandelt werden (siehe Abschnitt 4.4).
Infektiöse Therapeutika sollten nicht gleichzeitig mit Remicade verabreicht werden (siehe Abschnitt 4.4).
04.6 Schwangerschaft und Stillzeit
Frauen im gebärfähigen Alter
Frauen im gebärfähigen Alter sollten während der Behandlung mit Remicade eine angemessene Verhütungsmethode anwenden und die Anwendung für mindestens 6 Monate nach der letzten Dosis fortsetzen.
Schwangerschaft
Eine moderate Anzahl prospektiv erhobener Daten von schwangeren Patientinnen (ungefähr 450), die mit Infliximab behandelt wurden, mit bekannten Ergebnissen, einschließlich einer begrenzten Anzahl (ungefähr 230) von Schwangerschaften, die im ersten Trimester behandelt wurden, zeigte keine unerwarteten Auswirkungen auf das Ergebnis. Infliximab während der Schwangerschaft kann die normale Immunantwort des Neugeborenen verändern. In einer Entwicklungstoxizitätsstudie an Mäusen mit einem ähnlichen Antikörper, der selektiv die TNFα-Funktionalität hemmt, wurde weder maternale Toxizität, Embryotoxizität noch Teratogenität festgestellt (siehe Abschnitt 5.3).
Die verfügbaren klinischen Erfahrungen sind zu begrenzt, um Risiken auszuschließen, und die Anwendung von Infliximab während der Schwangerschaft wird daher nicht empfohlen.
Infliximab passiert die Plazenta und wurde bis zu 6 Monate nach der Geburt im Serum von Säuglingen nachgewiesen. Nach der Belichtung in utero gegenüber Infliximab können Säuglinge ein höheres Infektionsrisiko haben, einschließlich einer „schweren disseminierten Infektion mit tödlichem Ausgang“. Die Verabreichung von Lebendimpfstoffen (z. B. BCG-Impfstoff) an exponierte Säuglinge in utero Infliximab wird für mindestens 6 Monate nach der Geburt nicht empfohlen (siehe Abschnitte 4.4 und 4.5). Es wurden auch Fälle von Agranulozytose berichtet (siehe Abschnitt 4.8).
Fütterungszeit
Es ist nicht bekannt, ob Infliximab in die Muttermilch übergeht oder nach Einnahme systemisch resorbiert wird.Da Immunglobuline vom Menschen in die Muttermilch übergehen, sollten Frauen nach der Behandlung mit Remicade mindestens 6 Monate nicht stillen.
Fruchtbarkeit
Es liegen nicht genügend präklinische Daten vor, um Schlussfolgerungen zu den Auswirkungen von Infliximab auf die Fertilität und die allgemeine Fortpflanzungsfunktion zu ziehen (siehe Abschnitt 5.3).
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Remicade hat geringe Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen. Nach der Anwendung von Remicade kann Schwindel auftreten (siehe Abschnitt 4.8).
04.8 Nebenwirkungen
Zusammenfassung des Sicherheitsprofils
Infektionen der oberen Atemwege waren die am häufigsten in klinischen Studien berichtete Nebenwirkung (UAW), die bei 25,3 % der mit Infliximab behandelten Patienten im Vergleich zu 16,5 % der Kontrollpatienten auftrat. CHF), schwere Infektionen (einschließlich Sepsis, opportunistische Infektionen und TB), Serumkrankheit (verzögerte Überempfindlichkeitsreaktionen), hämatologische Reaktionen, Lupus systemischer Erythematodes / Lupus-ähnliches Syndrom, demyelinisierende Erkrankung, hepatobiliäre Ereignisse, Lymphom, HSTCL, Leukämie, Merkelzellkarzinom , Melanom, pädiatrische Malignität, Sarkoidose / Reaktion vom Sarkoidtyp, Darm- oder Perianalabszess (bei Morbus Crohn) und schwere Infusionsreaktionen (siehe Abschnitt 4.4).
Tabelle der Nebenwirkungen
Tabelle 1 listet Nebenwirkungen, die in klinischen Studien berichtet wurden, sowie Nebenwirkungen, von denen einige tödlich verlaufen, nach Markteinführung auf. Innerhalb der Systemorganklasse werden die Nebenwirkungen nach Häufigkeit in den folgenden Kategorien aufgeführt: sehr häufig (≥ 1/10); häufig (≥ 1/100 bis
Tabelle 1
Nebenwirkungen in klinischen Studien und nach der Markteinführung
* einschließlich Rindertuberkulose (disseminierte BCG-Infektion), siehe Abschnitt 4.4
Infusionsbedingte Reaktionen
In klinischen Studien wurde eine infusionsbedingte Reaktion als jedes unerwünschte Ereignis definiert, das während einer Infusion oder innerhalb von 1 Stunde nach der Infusion auftrat.In klinischen Studien der Phase III hatten 18 % der mit Infliximab behandelten Patienten im Vergleich zu 5 % der mit Placebo behandelten Patienten eine infusionsbedingte Reaktion.Insgesamt trat bei einem höheren Anteil der Patienten, die eine Infliximab-Monotherapie erhielten, eine infusionsbedingte Reaktion auf als bei Patienten, die gleichzeitig Infliximab mit Immunmodulatoren erhielten. Ungefähr 3 % der Patienten brachen die Behandlung aufgrund von infusionsbedingten Reaktionen ab und alle Patienten erholten sich mit oder ohne medikamentöse Therapie.
Von den mit Infliximab behandelten Patienten, bei denen während der Induktionsphase bis Woche 6 eine Infusionsreaktion auftrat, kam es bei 27 % während der Erhaltungsphase zwischen Woche 7 und Woche 54 zu einer Infusionsreaktion. Von den Patienten, bei denen während der Induktionsphase keine Infusionsreaktion auftrat, Bei 9 % kam es während der Erhaltungsphase zu einer Infusionsreaktion.
In einer klinischen Studie bei Patienten mit rheumatoider Arthritis (ASPIRE) wurden bei den ersten 3 Infusionen Infusionen über 2 Stunden verabreicht.Die Dauer der nachfolgenden Infusionen konnte bei Patienten, bei denen keine Reaktionen auftraten, auf mindestens 40 Minuten verkürzt werden die Infusion. In dieser Studie erhielten 66 % der Patienten (686 von 1040) mindestens eine verkürzte Infusion von 90 Minuten oder weniger und 44 % der Patienten (454 von 1040) mindestens eine verkürzte Infusion von 60 Minuten oder weniger. Bei mit Infliximab behandelten Patienten, die mindestens eine verkürzte Infusion erhielten, traten bei 15 % der Patienten infusionsbedingte Reaktionen und bei 0,4 % der Patienten schwere Infusionsreaktionen auf.
In einer klinischen Studie bei Patienten mit Morbus Crohn (SONIC) wurden infusionsbedingte Reaktionen bei 16,6 % (27/163) der Patienten unter Infliximab-Monotherapie und bei 5 % (9/179) der Patienten unter Infliximab-Monotherapie beobachtet in Kombination mit AZA und bei 5,6% (9/161) der Patienten, die eine AZA-Monotherapie erhalten.Eine schwere Infusionsreaktion (
Nach der Markteinführung wurden Fälle von anaphylaktoiden Reaktionen, einschließlich Kehlkopf-/Rachenödem, schwerer Bronchospasmus und Krampfanfällen, mit der Anwendung von Remicade in Verbindung gebracht.
Darüber hinaus gab es auch seltene Berichte über vorübergehenden Sehverlust und Myokardischämie/Myokardinfarkt, die während oder innerhalb von zwei Stunden nach der Remicade-Infusion auftraten (siehe Abschnitt 4.4).
Infusionsreaktionen nach erneuter Verabreichung von Remicade®
Bei Patienten mit mittelschwerer bis schwerer Psoriasis wurde eine klinische Studie durchgeführt, um die Wirksamkeit und Sicherheit einer langfristigen Erhaltungstherapie im Vergleich zu einer erneuten Behandlung mit einem Remicade-Induktionsschema (maximal vier Infusionen nach 0, 2, 6 und 14 Wochen) nach der Erkrankung zu bewerten Verschlechterung Die Patienten erhielten keine begleitende immunsuppressive Therapie Im Nachbehandlungsarm traten bei 4 % (8/219) der Patienten schwere Infusionsreaktionen auf Gesichtsödeme und Hypotonie auf. In allen Fällen wurde die Behandlung mit Remicade abgebrochen und/oder eine andere Behandlung mit vollständiger Abheilung der Anzeichen und Symptome durchgeführt.
Verzögerte Überempfindlichkeit
In klinischen Studien traten verzögerte Überempfindlichkeitsreaktionen gelegentlich auf und traten nach Remicade-freien Zeitintervallen von weniger als 1 Jahr auf. In Psoriasis-Studien traten zu Beginn der Behandlung verzögerte Überempfindlichkeitsreaktionen auf. Zu den Anzeichen und Symptomen gehörten Myalgie und/oder Arthralgie mit Fieber und/oder Hautausschlag, wobei einige Patienten mit Juckreiz, Gesichts-, Hand- oder Lippenödem, Dysphagie, Nesselsucht, Halsschmerzen und Kopfschmerzen auftraten.
Es liegen keine ausreichenden Daten zur Inzidenz von verzögerten Überempfindlichkeitsreaktionen nach Remicade-freien Zeitintervallen von mehr als 1 Jahr vor, aber begrenzte Daten aus klinischen Studien deuten auf ein erhöhtes Risiko einer verzögerten Überempfindlichkeitsreaktion auf den Anstieg hin (siehe Abschnitt 4.4).
In einer einjährigen klinischen Studie mit wiederholten Infusionen bei Patienten mit Morbus Crohn (ACCENT-I-Studie) betrug die Inzidenz von Reaktionen aufgrund der Entwicklung von serumkrankheitsähnlichen Reaktionen 2,4 %.
Immunogenität
Bei Patienten, die Antikörper gegen Infliximab entwickelten, traten mit größerer Wahrscheinlichkeit infusionsbedingte Reaktionen auf (ca. 2- bis 3-mal häufiger) Die gleichzeitige Anwendung von Immunsuppressiva schien die Häufigkeit infusionsbedingter Reaktionen zu verringern.
In klinischen Studien, in denen Einzel- und Mehrfachdosen von Infliximab im Bereich von 1 bis 20 mg/kg verabreicht wurden, wurden bei 14 % der Patienten, die eine immunsuppressive Therapie erhielten, und bei 24 % der Patienten ohne immunsuppressive Therapie Antikörper gegen Infliximab gefunden. 8 % der Patienten mit rheumatoider Arthritis, die wiederholt mit der empfohlenen Dosierung und Methotrexat behandelt wurden, entwickelten Antikörper gegen Infliximab Bei Patienten mit Psoriasis-Arthritis, die mit 5 mg/kg mit oder ohne Methotrexat behandelt wurden, entwickelten sich bei insgesamt 15 % Antikörper und 26 % der Patienten, die zu Studienbeginn kein Methotrexat erhielten. Bei Patienten mit Morbus Crohn, die eine Erhaltungstherapie erhielten, entwickelten durchschnittlich 3,3 % der Patienten, die Immunsuppressiva erhielten und 13,3 % der Patienten, die keine Immunsuppressiva erhielten, Antikörper gegen Infliximab. Die Inzidenz von Antikörpern betrug 2-3 mal höher bei Patienten, die episodisch behandelt wurden. Aufgrund methodischer Einschränkungen schloss ein negativer Test das Vorhandensein von Antikörpern gegen Infliximab nicht aus. Einige Patienten, die hohe Antikörpertiter gegen Infliximab entwickelten, hatten eine verringerte Wirksamkeit. Bei Psoriasis-Patienten, die mit einem Infliximab-Erhaltungsregime behandelt wurden, entwickelten ohne gleichzeitige Behandlung mit Immunmodulatoren etwa 28 % Antikörper gegen Infliximab (siehe Abschnitt 4.4: „Infusionsreaktionen und Überempfindlichkeit“).
Infektionen
Bei Patienten, die Remicade erhielten, wurden Tuberkulose, bakterielle Infektionen, einschließlich Sepsis und Pneumonie, invasive Pilz-, Virus- und andere opportunistische Infektionen beobachtet. Einige davon waren tödlich. Zu den am häufigsten berichteten opportunistischen Infektionen mit einer Sterblichkeitsrate > 5 % gehören Pneumozystose, Candidose, Listeriose und Aspergillose (siehe Abschnitt 4.4).
In klinischen Studien wurden 36 % der mit Infliximab behandelten Patienten wegen Infektionen behandelt, verglichen mit 25 % der mit Placebo behandelten Patienten.
In klinischen Studien zu rheumatoider Arthritis war die Inzidenz schwerer Infektionen einschließlich Lungenentzündung bei Patienten, die mit Infliximab und Methotrexat behandelt wurden, höher als bei Patienten, die mit Methotrexat allein behandelt wurden, insbesondere bei Dosen von 6 mg/kg oder höher (siehe Abschnitt 4.4).
Unter den Spontanberichten, die nach der Markteinführung gemeldet wurden, stellen Infektionen die häufigste schwerwiegende Nebenwirkung dar. Einige der Fälle hatten einen tödlichen Ausgang. Fast 50 % der gemeldeten Todesfälle waren mit einer Infektion verbunden. Es wurden Fälle von Tuberkulose gemeldet. , manchmal tödlich, einschließlich Fälle von Miliartuberkulose und Tuberkulose mit extrapulmonaler Lokalisation (siehe Abschnitt 4.4).
Bösartige Neubildungen und lymphoproliferative Erkrankungen
In klinischen Studien mit Infliximab, in denen 5.780 Patienten behandelt wurden, was 5.494 Patientenjahren entspricht, wurden 5 Fälle von Lymphomen und 26 Fälle von malignen Nicht-Lymphomen festgestellt, verglichen mit keinem Fall von Lymphomen und 1 Fall von Nicht-Lymphom-Malignomen. bei 1.600 mit Placebo behandelten Patienten beobachtet, was 941 Patientenjahren entspricht.
In Langzeit-Sicherheitsstudien mit Infliximab über einen Zeitraum von bis zu 5 Jahren, die 6.234 Patientenjahre (3.210 Patienten) entsprechen, wurden 5 Fälle von Lymphomen und 38 Fälle von nicht-lymphomischen Malignomen berichtet.
Auch nach Markteinführung wurden Fälle von malignen Erkrankungen, einschließlich Lymphomen, berichtet (siehe Abschnitt 4.4).
In einer explorativen klinischen Studie mit Patienten mit mittelschwerer bis schwerer COPD, die entweder Raucher oder ehemalige Raucher waren, wurden 157 erwachsene Patienten mit Remicade in ähnlichen Dosierungen wie bei rheumatoider Arthritis und Morbus Crohn behandelt. Neun dieser Patienten entwickelten Malignome, darunter 1 Lymphom. Die mediane Nachbeobachtungsdauer betrug 0,8 Jahre (Inzidenz 5,7 % [95 %-KI 2,65 % - 10,6 %). Unter den 77 Patienten in der Kontrollgruppe wurde ein Fall von Malignität gemeldet (mediane Nachbeobachtungsdauer 0,8 Jahre; Inzidenz 1,3 % [95 % KI 0,03 % - 7,0 %]) Die Mehrzahl dieser Malignome betraf Lunge, Kopf oder Hals.
Eine bevölkerungsbezogene retrospektive Kohortenstudie ergab eine erhöhte Inzidenz von Gebärmutterhalskrebs bei mit Infliximab behandelten Frauen mit rheumatoider Arthritis im Vergleich zu biologisch unbehandelten Patienten oder der Allgemeinbevölkerung, einschließlich der über 60-jährigen (siehe Abschnitt 4.4).
Darüber hinaus wurden nach der Markteinführung seltene Fälle von hepatosplenalem T-Zell-Lymphom bei mit Remicade behandelten Patienten berichtet, die überwiegende Mehrheit der Fälle trat bei Patienten mit Morbus Crohn und Colitis ulcerosa auf, die meisten Patienten waren Jugendliche oder junge männliche Erwachsene (siehe Abschnitt 4.4). ).
Herzfehler
In einer Phase-II-Studie mit dem Ziel, Remicade bei kongestiver Herzinsuffizienz (CHF) zu untersuchen, wurde bei Patienten, die mit Remicade behandelt wurden, eine höhere Sterblichkeitsrate aufgrund einer Verschlechterung der Herzinsuffizienz festgestellt, insbesondere bei denjenigen, die mit der höchsten Dosis von 10 mg/kg . behandelt wurden (dh das Doppelte der zugelassenen Höchstdosis). In dieser Studie wurden 150 Patienten mit NYHA-Klasse III und IV CHF (linksventrikuläre Ejektionsfraktion ≤ 35 %) mit 3 Infusionen von Remicade 5 mg/kg, 10 mg/kg oder Placebo über einen Zeitraum von 6 Wochen behandelt. Nach 38 Wochen starben 9 der 101 mit Remicade behandelten Patienten (2 bis 5 mg / kg und 7 bis 10 mg / kg), während es unter den 49 mit Placebo behandelten Patienten einen Todesfall gab.
Fälle einer sich verschlechternden Herzinsuffizienz mit und ohne identifizierbare Auslöser wurden während der Zeit nach der Markteinführung bei mit Remicade behandelten Patienten berichtet keine bekannte vorbestehende Herz-Kreislauf-Erkrankung Einige dieser Patienten waren unter 50 Jahre alt.
Hepatobiliäre Ereignisse
In klinischen Studien wurden bei Patienten, die Remicade erhielten, leichte oder mäßige Erhöhungen von ALT und AST beobachtet, ohne dass es zu einer schweren Leberschädigung kam. Es wurden ALT-Erhöhungen ≥ 5 x über den normalen Grenzwerten (ULN) beobachtet (siehe Tabelle 2). Aminotransferase-Erhöhungen (häufiger bei ALT als bei AST) wurden bei einem größeren Anteil der Patienten, die Remicade erhielten, als bei den Kontrollgruppen beobachtet, sowohl wenn Remicade allein als auch in Kombination mit anderen immunsuppressiven Arzneimitteln gegeben wurde. Die meisten Anomalien der Aminotransferase waren vorübergehend; jedoch trat bei einer kleinen Anzahl von Patienten ein längerer Anstieg auf. Im Allgemeinen waren Patienten, die ALT- und AST-Erhöhungen entwickelten, asymptomatisch und die Anomalien nahmen ab oder verschwanden entweder durch Fortsetzen oder Absetzen der Remicade-Behandlung oder durch Ändern der Begleittherapie. Sehr seltene Fälle von Gelbsucht und Hepatitis, einige mit Merkmalen einer Autoimmunhepatitis, wurden bei Patienten, die Remicade während der Überwachung nach Markteinführung erhielten, berichtet (siehe Abschnitt 4.4).
Tabelle 2
Anzahl der Patienten mit erhöhter ALT-Aktivität in klinischen Studien
1 Patienten in der Placebo-Gruppe erhielten Methotrexat, während Patienten in der Infliximab-Gruppe sowohl Infliximab als auch Methotrexat erhielten.
2 Patienten in der Placebogruppe in den 2 Phase-III-Studien zu Morbus Crohn, ACCENT I und ACCENT II, erhielten eine Anfangsdosis von 5 mg/kg Infliximab zu Studienbeginn und Placebo in der Erhaltungsphase und anschließend auf Infliximab umgestellt wurden, wurden sie in die Infliximab-Gruppe in die ALT-Analyse aufgenommen. In der Phase-IIIb-Studie zu Morbus Crohn, SONIC, erhielten Patienten im Placebo-Arm AZA 2,5 mg/kg/Tag als aktive Kontrolle zusätzlich zu Infliximab-Placebo-Infusionen.
3 Anzahl der auf ALT untersuchten Patienten.
4 Das durchschnittliche Follow-up basiert auf den behandelten Patienten.
Antinukleäre Antikörper (ANA) / doppelsträngige DNA-Antikörper (dsDNA)
Etwa die Hälfte der mit Infliximab behandelten Patienten in klinischen Studien, die zu Studienbeginn ANA-negativ waren, wurde während der Studie ANA-positiv, verglichen mit etwa einem Fünftel der mit Placebo behandelten Patienten. Anti-dsDNA-Antikörper wurden kürzlich bei etwa 17 % der mit Infliximab behandelten Patienten im Vergleich zu 0 % der mit Placebo behandelten Patienten nachgewiesen. In der jüngsten Untersuchung blieben 57 % der mit Infliximab behandelten Patienten positiv auf Anti-dsDNA-Antikörper, Berichte über ähnliche Lupus- und Lupus-Syndrome bleiben jedoch selten (siehe Abschnitt 4.4).
Kinder und Jugendliche
Patienten mit juveniler rheumatoider Arthritis
Remicade wurde in einer klinischen Studie mit 120 Patienten (Altersgruppe: 4-17 Jahre) mit aktiver juveniler rheumatoider Arthritis unabhängig von der Anwendung von Methotrexat untersucht.Die Patienten wurden mit 3 oder 6 mg/kg Infliximab als 3-Dosen-Induktionsschema behandelt (Woche 0, 2, 6 bzw. Woche 14,16, 20), gefolgt von einer Erhaltungstherapie alle 8 Wochen in Kombination mit Methotrexat.
Infusionsreaktionen
Infusionsreaktionen traten bei 35 % der Patienten mit juveniler rheumatoider Arthritis auf, die 3 mg/kg erhielten, verglichen mit 17,5 % der Patienten, die 6 mg/kg erhielten.In der Remicade 3 mg/kg-Gruppe traten 4 von 60 Patienten eine schwere Infusionsreaktion auf und 3 Patienten berichteten eine mögliche anaphylaktische Reaktion (2 davon waren in schwere Infusionsreaktionen eingeschlossen). In der 6 mg/kg-Gruppe traten 2 von 57 Patienten eine schwere Infusionsreaktion auf. „Infusion, von denen einer eine mögliche anaphylaktische Reaktion hatte (siehe Abschnitt 4.4). ).
Immunogenität
38 % der Patienten, die 3 mg / kg erhielten, entwickelten Antikörper gegen Infliximab, verglichen mit 12 % der Patienten, die 6 mg / kg erhielten. Die Antikörpertiter waren in der Gruppe, die 3 mg/kg erhielt, signifikant höher als in der Gruppe, die 6 mg/kg erhielt.
Infektionen
Infektionen traten bei 68 % (41/60) der Kinder auf, die 3 mg/kg über 52 Wochen erhielten, bei 65 % (37/57) der Kinder, die 6 mg/kg Infliximab über 38 Wochen erhielten, und bei 47 % (28 .). /60) von Kindern, die 14 Wochen lang Placebo erhielten (siehe Abschnitt 4.4).
Kinder und Jugendliche mit Morbus Crohn
Die folgenden Nebenwirkungen wurden bei pädiatrischen Morbus-Crohn-Patienten, die in die REACH-Studie eingeschlossen wurden (siehe Abschnitt 5.1), häufiger als bei erwachsenen Morbus-Crohn-Patienten berichtet: Anämie (10,7 %), Blut im Stuhl (9,7 %), Leukopenie (8,7 %). Hautrötung (8,7%), Virusinfektionen (7,8%), Neutropenie (6,8%), Knochenbrüche (6,8%), bakterielle Infektionen (5,8%) und allergische Reaktionen der Atemwege (5,8%). Weitere besondere Überlegungen sind unten aufgeführt.
Infusionsbedingte Reaktionen
17,5 % der randomisierten Patienten in der REACH-Studie erlitten eine oder mehrere Infusionsreaktionen Es wurden keine schwerwiegenden Fälle von Infusionsreaktionen gemeldet und 2 Patienten in der REACH-Studie entwickelten nicht schwerwiegende anaphylaktische Reaktionen.
Immunogenität
Bei 3 (2,9 %) der pädiatrischen Patienten wurden Antikörper gegen Infliximab nachgewiesen.
Infektionen
In der REACH-Studie wurden Infektionen bei 56,3 % der randomisierten Patienten, die mit Infliximab behandelt wurden, berichtet. Infektionen wurden bei Patienten, die alle 8 Wochen Infusionen erhielten, häufiger gemeldet als bei Patienten, die alle 12 Wochen behandelt wurden (73,6 % bzw. 38,0 %), während schwere Infektionen bei 3 Patienten in der Erhaltungstherapiegruppe alle 8 Wochen und bei 4 Patienten in berichtet wurden die behandelte Gruppe alle 12 Wochen. Die am häufigsten berichteten Infektionen waren Infektionen der oberen Atemwege und Pharyngitis. Abszess stellten die häufigste schwere Infektion dar. Es wurden 3 Fälle von Lungenentzündung (1 schwer) und 2 Fälle von Herpes Zoster (beide nicht schwerwiegend) berichtet.
Kinder und Jugendliche mit Colitis ulcerosa
Insgesamt stimmten die in der Studie an pädiatrischen Patienten mit Colitis ulcerosa (C0168T72) berichteten Nebenwirkungen im Allgemeinen mit denen überein, die in Studien an erwachsenen Patienten mit Colitis ulcerosa (ACT 1 und AC 2) berichtet wurden. In der Studie C0168T72 waren die häufigsten Nebenwirkungen Infektionen der oberen Atemwege, Pharyngitis, Bauchschmerzen, Fieber und Kopfschmerzen. Die häufigste Nebenwirkung war eine Verschlechterung der Colitis ulcerosa, deren Inzidenz bei Patienten, die alle 12 Wochen behandelt wurden, höher war als bei Patienten, die alle 8 Wochen behandelt wurden.
Infusionsbedingte Reaktionen
Insgesamt berichteten 8 (13,3 %) von 60 behandelten Patienten über eine oder mehrere Infusionsreaktionen, wobei 4 von 22 Patienten (18,2 %) in der Erhaltungsgruppe alle 8 Wochen und 3 von 23 Patienten (13, 0 %) in der Erhaltungsgruppe behandelt wurden alle 12 Wochen Es wurden keine schwerwiegenden Infusionsreaktionen berichtet. Alle Infusionsreaktionen waren von leichter oder mäßiger Intensität.
Immunogenität
Bis Woche 54 wurden bei 4 (7,7 %) der Patienten Antikörper gegen Infliximab nachgewiesen.
Infektionen
Infektionen wurden bei 31 (51,7 %) der 60 in der Studie C0168T72 behandelten Patienten berichtet und 22 (36,7 %) benötigten eine orale oder parenterale antimikrobielle Behandlung. Der Anteil der Patienten mit Infektionen in der Studie C0168T72 war ähnlich wie in der pädiatrischen Studie zu Morbus Crohn (REACH), jedoch höher als der Anteil in den Studien zur Colitis ulcerosa bei Erwachsenen (ACT 1 und Act 2). Die Gesamtinzidenz von Infektionen in der Studie C0168T72 betrug 13/22 (59 %) in der alle 8 Wochen behandelten Erhaltungsgruppe und 14/23 (60,9 %) in der alle 12 Wochen behandelten Erhaltungsgruppe %]) und Pharyngitis (5/60 [8%]) waren die am häufigsten berichteten Infektionen der Atemwege. Schwere Infektionen wurden bei 12 % (7/60) aller behandelten Patienten berichtet.
In dieser Studie waren mehr Patienten in der Altersgruppe von 12 bis 17 Jahren als in der Altersgruppe von 6 bis 11 Jahren (45/60 [75,0 %]) vs. 15/60 [25,0 %] ). Obwohl die Anzahl der Patienten in jeder Untergruppe zu gering war, um belastbare Schlussfolgerungen bezüglich des „Auswirkung des Alters auf sicherheitsrelevante Ereignisse“ zu ziehen, gab es einen höheren Anteil an Patienten mit schwerwiegenden unerwünschten Ereignissen und Behandlungsabbrüchen aufgrund von Ereignissen jüngere Altersgruppe als in der älteren Altersgruppe. Obwohl der Anteil der Patienten mit Infektionen auch in der jüngeren Altersgruppe höher war, waren die Anteile bei schweren Infektionen in beiden Gruppen ähnlich. Der Gesamtanteil der Nebenwirkungen und Infusionsreaktionen war zwischen den Altersgruppen 6 bis 11 Jahre und 12 bis 17 Jahre ähnlich.
Post-Marketing-Erfahrung
Spontane Meldungen über schwerwiegende unerwünschte Ereignisse nach Markteinführung bei pädiatrischen Patienten umfassten bösartige Erkrankungen einschließlich hepatosplenisches T-Zell-Lymphom, vorübergehende Leberenzymanomalien, Lupus-ähnliche Syndrome und positive Autoantikörper (siehe Abschnitte 4.4 und 4.8).
Zusätzliche Informationen zu besonderen Populationen
Ältere Patienten (≥ 65 Jahre)
In klinischen Studien zu rheumatoider Arthritis war die Inzidenz schwerer Infektionen bei mit Infliximab plus Methotrexat behandelten Patienten ab 65 Jahren (11,3 %) höher als bei Patienten unter 65 Jahren (4, 6 %). Bei Patienten, die nur mit Methotrexat behandelt wurden, betrug die Inzidenz schwerer Infektionen 5,2 % bei Patienten ab 65 Jahren im Vergleich zu 2,7 % bei Patienten unter 65 Jahren (siehe Abschnitt 4.4).
Meldung von vermuteten Nebenwirkungen
Die Meldung vermuteter Nebenwirkungen, die nach der Zulassung des Arzneimittels auftreten, ist wichtig, da dies eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung der italienischen Arzneimittelbehörde zu melden. , Website: www.agenziafarmaco.gov.it/it/responsabili.
04.9 Überdosierung
Es wurden keine Fälle von Überdosierung berichtet. Einzeldosen bis maximal 20 mg/kg wurden ohne toxische Wirkungen verabreicht.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Tumornekrosefaktor-alpha (TNF-alpha)-Hemmer.
ATC-Code: L04AB02.
Wirkmechanismus
Infliximab ist ein chimärer, human-muriner, monoklonaler Antikörper, der mit hoher Affinität sowohl an die lösliche als auch an die transmembrane Form von TNFα, jedoch nicht an Lymphotoxin α (TNFβ) bindet.
Pharmakodynamische Wirkungen
Infliximab hemmt in vitro TNFα-Aktivität über einen weiten Bereich biologischer Dosierungen: Infliximab verhinderte die Krankheit bei transgenen Mäusen, die als Folge der essentiellen humanen TNFα-Expression Polyarthritis entwickelten, und ermöglichte, wenn es nach Krankheitsbeginn verabreicht wurde, die Rückbildung von Gelenkerosionen. In-vivo, Infliximab bildet schnell stabile Komplexe mit humanem TNFα, ein Prozess, der zum Verlust der biologischen Aktivität von TNFα führt.
In den Gelenken von Patienten mit rheumatoider Arthritis wurden hohe Konzentrationen von TNFα nachgewiesen und standen im Zusammenhang mit der hohen Aktivität der Krankheit.Die Behandlung mit Infliximab führte zu einer Verringerung der Infiltration von Entzündungszellen in den entzündeten Bereichen der Gelenke und zu einer Verringerung der Expression bei rheumatoider Arthritis Moleküle, die Zelladhäsion, Chemotaxis und Gewebeabbau vermitteln. Nach der Behandlung mit Infliximab traten bei Patienten mit RA reduzierte Serum-Interleukin-6- (IL-6)- und C-reaktives Protein (CRP)-Spiegel sowie erhöhte Hämoglobinspiegel bei Patienten mit RA auf, bei denen die Hämoglobinspiegel im Vergleich zu den Werten vor der Behandlung reduziert waren. Darüber hinaus zeigten periphere Blutlymphozyten keine signifikante Abnahme der Anzahl und der proliferativen Reaktion auf den Test in vitro der mitogenen Stimulation im Vergleich zu den Zellen unbehandelter Patienten. Bei Patienten mit Psoriasis führte die Behandlung mit Infliximab zu einer verminderten epidermalen Entzündung und einer Normalisierung der Keratinozytendifferenzierung zu Psoriasis-Plaques Bei Psoriasis-Arthritis reduzierte die Kurzzeitbehandlung mit Remicade die Anzahl der T-Zellen und Blutgefäße im Synovium und der psoriatischen Haut.
Eine histologische Auswertung von Kolonbiopsien, die vor und 4 Wochen nach der Infliximab-Gabe durchgeführt wurde, zeigte eine erhebliche Verringerung des nachweisbaren TNFα. Die Infliximab-Behandlung von Patienten mit Morbus Crohn war auch mit einer erheblichen
Abnahme der Serumkonzentration von CRP, einem häufig erhöhten Entzündungsmarker. Die Gesamtzahl der peripheren Leukozyten war bei mit Infliximab behandelten Patienten minimal beeinflusst, obwohl Veränderungen der Lymphozyten, Monozyten und Neutrophilen Veränderungen gegenüber den normalen Werten widerspiegelten. Periphere mononukleäre Blutzellen (PBMCs) von mit Infliximab behandelten Patienten zeigten im Vergleich zu unbehandelten Patienten eine unbeeinflusste proliferative Reaktionsfähigkeit auf Stimuli; außerdem wurden nach der Behandlung mit Infliximab keine wesentlichen Veränderungen bei der Produktion von Zytokinen durch die stimulierten PBMC-Zellen beobachtet. Die Analyse mononukleärer Zellen der Lamina propria, die nach einer Darmschleimhautbiopsie gewonnen wurden, zeigte, dass die Behandlung mit Infliximab zu einer Verringerung der Anzahl der Zellen führte, die TNFα und Interferon γ exprimieren können. Weitere histologische Studien haben gezeigt, dass die Behandlung mit Infliximab die Infiltration von Entzündungszellen in die betroffenen Bereiche des Darms und das Vorhandensein von MarkerEndoskopische Studien der Darmschleimhaut haben bei mit Infliximab behandelten Patienten eine Heilung der Schleimhaut gezeigt.
Klinische Wirksamkeit und Sicherheit
Arthritis Rheuma bei Erwachsenen
Die Wirksamkeit von Infliximab wurde in zwei multizentrischen, randomisierten, doppelblinden klinischen Pilotstudien untersucht: ATTRACT und ASPIRE.In beiden Studien wurde die gleichzeitige Anwendung stabiler Dosen von Folsäure, oralen Kortikosteroiden (≤ 10 mg/Tag) und/oder nicht- steroidale Antirheumatika (NSAR).
Die primären Endpunkte waren die Verringerung der Anzeichen und Symptome gemäß den Kriterien des American College of Rheumatology (ACR20 für ATTRACT, ACR-N-Indikator für ASPIRE), die Prävention von strukturellen Gelenkschäden und die Verbesserung der körperlichen Funktion von mindestens 20 % (ACR20) in der Anzahl der schmerzhaften und geschwollenen Gelenke und in 3 der folgenden 5 Kriterien: Gesamtbeurteilung des Arztes, Gesamtbeurteilung des Patienten, Beurteilung der Funktion/Behinderung, visuelle Analogskala des Schmerzes, Blutsenkungsgeschwindigkeit oder C- ACR-N verwendet die gleichen Kriterien wie ACR20, berechnet unter Berücksichtigung des niedrigsten Prozentsatzes der Verbesserung der Anzahl geschwollener Gelenke, schmerzhafter Gelenke und des Medians der verbleibenden 5 Komponenten der ACR-Reaktion. Strukturelle Gelenkschäden (Erosion und Reduzierung der Gelenklinie) an beiden Händen und Füßen wurden gemessen, indem die Veränderung gegenüber dem Ausgangswert des van der Heijde-modifizierten Sharp-Gesamtscores (0-440) bewertet wurde. Der Fragebogen zur Gesundheitsbewertung (HAQ; Skala 0 bis 3) wurde verwendet, um die durchschnittliche Veränderung der körperlichen Funktion im Laufe der Zeit gegenüber dem Ausgangswert zu beurteilen.
Die ATTRACT-Studie untersuchte das Ansprechen in den Wochen 30, 54 und 102 in einer placebokontrollierten Studie bei 428 Patienten mit aktiver rheumatoider Arthritis trotz Behandlung mit Methotrexat. Etwa 50 % der Patienten befanden sich in der Funktionsklasse III. Die Patienten wurden mit Placebo, 3 mg/kg oder 10 mg/kg Infliximab in den Wochen 0, 2 und 6 und danach alle 4 oder 8 Wochen behandelt. Alle Patienten nahmen 6 Monate vor Aufnahme in die Studie eine stabile Dosis Methotrexat (Median 15 mg/Woche) ein und blieben während der gesamten Studie auf stabilen Dosen.
Die Ergebnisse in Woche 54 (ACR20, van der Heijde-modifizierter Sharp-Gesamtscore und HAQ) sind in Tabelle 3 dargestellt. Eine höhere Inzidenz des klinischen Ansprechens (ACR50 und ACR70) wurde in allen mit Infliximab behandelten Gruppen in den Wochen 30 und 54 beobachtet im Vergleich zu Methotrexat allein.
Nach 54 Wochen wurde in allen mit Infliximab behandelten Gruppen eine Verringerung der Progressionsrate struktureller Gelenkschäden (Erosion und Verringerung des Gelenkspalts) beobachtet (Tabelle 3).
Die in Woche 54 beobachteten Wirkungen wurden bis Woche 102 der Behandlung aufrechterhalten. Aufgrund der Anzahl der Behandlungsunterbrechungen konnte das Ausmaß des Wirkungsunterschieds zwischen den Infliximab- und Methotrexat-Monotherapiegruppen nicht definiert werden.
Tisch 3
Auswirkungen auf ACR20, strukturelle Gelenkschädigung und körperliche Funktion in Woche 54, ATTRACT
kontrolliert = Alle Patienten hatten eine aktive RA trotz Behandlung mit stabilen Methotrexat-Dosen für 6 Monate vor der Aufnahme in die Studie und mussten während der Studie bei stabilen Dosen bleiben nicht-steroidale entzündungshemmende Medikamente (NSAID) wurden zugelassen; ein Folat-Supplement wurde verabreicht.
b Alle Dosen von Infliximab wurden gleichzeitig mit Methotrexat und Folat und in einigen Fällen mit Kortikosteroiden und/oder nicht-steroidalen Antirheumatika (NSAR) verabreicht.
c p
d höhere Werte weisen auf größere Gelenkschäden hin.
und HAQ = Fragebogen zur Gesundheitsbewertung; höhere Werte weisen auf eine „geringere Behinderung“ hin.
Die ASPIRE-Studie untersuchte das Ansprechen in Woche 54 bei 1004 zuvor Methotrexat-naiven Patienten mit aktiver rheumatoider Arthritis (mediane Anzahl geschwollener und druckschmerzhafter Gelenke: 19 bzw. 31) mit jüngstem Krankheitsbeginn (Krankheitsdauer ≤ 3 Jahre, Median 0,6 Jahre). Alle Patienten erhielten Methotrexat (optimiert auf 20 mg/Woche bis Woche 8) in Kombination mit Placebo oder Infliximab 3 mg/kg oder 6 mg/kg in den Wochen 0, 2 und 6 und danach alle 8 Wochen. Die Ergebnisse in Woche 54 sind in Tabelle 4 gezeigt.
Nach 54 Behandlungswochen ergaben beide Dosen von Infliximab + Methotrexat eine statistisch signifikant stärkere Verbesserung der Anzeichen und Symptome als Methotrexat allein, gemessen am Anteil der Patienten, die ACR 20, 50 und 70 erreichten.
In ASPIRE hatten mehr als 90 % der Patienten mindestens zwei auswertbare Röntgenbilder. In den Infliximab + Methotrexat-Gruppen wurde in den Wochen 30 und 54 im Vergleich zu Methotrexat allein eine Verringerung der Progressionsrate struktureller Schäden beobachtet.
Tabelle 4
Auswirkungen auf ACRn, strukturelle Gelenkschädigung und körperliche Funktion in Woche 54, ASPIRE
auf P
b höhere Werte weisen auf größere Gelenkschäden hin.
c Fragebogen zur Gesundheitsbewertung; höhere Werte weisen auf eine „geringere Behinderung“ hin.
d p = 0,030 e
Daten zur Unterstützung der Dosistitration bei rheumatoider Arthritis stammen aus den Studien
ANZIEHEN, ASPIRE und STARTEN. START war eine randomisierte, multizentrische, doppelblinde, 3-armige Parallelgruppen-Sicherheitsstudie. In einem der Studienarme (Gruppe 2, n = 329) wurde Patienten mit unzureichendem Ansprechen eine Dosistitration in 1,5 mg/kg-Schritten von 3 bis 9 mg/kg erlaubt. Bei der Mehrheit (67 %) dieser Patienten war keine Dosistitration erforderlich. Von den Patienten, die es benötigten, erreichten 80% ein klinisches Ansprechen und die Mehrheit (64%) von diesen erforderte nur eine Erhöhung um 1,5 mg / kg.
Morbus Crohn bei Erwachsenen
Induktionsbehandlung bei aktivem, mittelschwerem bis schwerem Morbus Crohn Die Wirksamkeit einer Einzeldosis von Infliximab wurde in einer randomisierten, doppelblinden, placebokontrollierten Studie bei 108 Patienten mit aktivem Morbus Crohn im Bereich von mittelschwer bis schwer (Crohn-Aktivitätsindex (CDAI) ≥ 220 ≤ 400) untersucht Von den 108 Patienten wurden 27 mit der empfohlenen Dosis von Infliximab (5 mg/kg) behandelt. Alle Patienten sprachen unzureichend auf frühere konventionelle Therapien an Die gleichzeitige Anwendung von unveränderten Dosen konventioneller Therapien war erlaubt und 92 % der Patienten setzten die Therapie fort erhalten solche Therapien.
Der primäre Endpunkt war die Berechnung der Anzahl der Patienten, die ein klinisches Ansprechen zeigten, definiert als eine Abnahme des CDAI um ≥ 70 Punkte gegenüber dem Ausgangswert in Woche 4 und ohne Zunahme der Einnahme von Medikamenten oder Operationen zur Behandlung der Krankheit. Patienten, die in Woche 4 ansprachen, wurden bis Woche 12 nachbeobachtet. Sekundäre Endpunkte waren die Anzahl der Patienten in klinischer Remission in Woche 4 (CDAI
In Woche 4 zeigten 22/27 (81%) der mit Infliximab in einer Dosis von 5 mg/kg behandelten Patienten nach Verabreichung einer Einzeldosis ein klinisches Ansprechen im Vergleich zu 4/25 (16%) der mit Placebo behandelten Patienten (p
Erhaltungstherapie bei aktivem, mittelschwerem bis schwerem Morbus Crohn bei Erwachsenen
Die Wirksamkeit wiederholter Infusionen mit Infliximab wurde in einer einjährigen klinischen Studie (ACCENT I) untersucht.Insgesamt 573 Patienten mit mittelschwerem bis schwerem aktivem Morbus Crohn (CDAI ≥ 220 ≤ 400) erhielten in Woche . eine einzelne Infusion von 5 mg/kg 0,178 der 580 eingeschlossenen Patienten (30,7 %) hatten eine schwere Erkrankung (CDAI-Score > 300 und gleichzeitige Behandlung mit Kortikosteroiden und/oder Immunsuppressiva) entsprechend der in den Indikationen definierten Population (siehe Abschnitt 4.1). In Woche 2 wurden alle Patienten untersucht nach klinischem Ansprechen und randomisiert in eine von 3 Behandlungsgruppen: eine Placebo-Erhaltungsgruppe, eine 5 mg/kg-Erhaltungsgruppe und eine Erhaltungstherapie mit 10 mg/kg Dann erhielten alle 3 Gruppen in Woche 2, 6 und danach alle 8 Wochen wiederholte Infusionen .
Von den 573 randomisierten Patienten erreichten 335 (58 %) ein klinisches Ansprechen in Woche 2. Diese Patienten wurden als Responder in Woche 2 klassifiziert und in die Primäranalyse eingeschlossen (siehe Tabelle 5). Placebo-Erhaltungsgruppe und 42 % (68/163) in der Infliximab-Erhaltungsgruppe erreichten in Woche 6 ein klinisches Ansprechen. Danach gab es keinen Unterschied zwischen den Gruppen in der Anzahl der Patienten, die anschließend auf die Therapie ansprachen.
Die co-primären Endpunkte waren der Prozentsatz der Patienten in klinischer Remission (CDAI
Tabelle 5
Auswirkungen auf Ansprechgeschwindigkeit und Remission, Daten aus ACCENT I (Patienten, die in Woche 2 ansprechen)
a Reduktion des CDAI 25 % und ≥ 70 Punkte.
b CDAI
Zu Beginn der 14. Woche wurden Patienten, die auf die Behandlung angesprochen hatten, jedoch ihren klinischen Nutzen verloren, auf eine Dosis von 5 mg/kg Infliximab umgestellt, die höher war als die ursprünglich randomisierte Dosis. L "Neunundachtzig Prozent (50/ 56) der Patienten, die das klinische Ansprechen auf die Erhaltungstherapie mit 5 mg/kg Infliximab nach Woche 14 verloren hatten, sprachen auf die Behandlung mit 10 mg/kg Infliximab an.
In den Wochen 30 und 54 wurden in den Infliximab-Erhaltungsgruppen im Vergleich zur Placebo-Erhaltungsgruppe Verbesserungen der Lebensqualitätsbewertungen, eine Verringerung der krankheitsbedingten Krankenhauseinweisungen und der Einsatz von Kortikosteroiden beobachtet.
Infliximab mit oder ohne AZA wurde in einer randomisierten, doppelblinden, aktiven Vergleichsstudie (SONIC) an 508 erwachsenen Patienten mit mittelschwerem bis schwerem Morbus Crohn (CDAI ≥ 220 ≤ 450), die noch nie zuvor mit Biologika behandelt worden waren, untersucht Immunsuppressiva und mit einer medianen Krankheitsdauer von 2,3 Jahren. Zu Studienbeginn erhielten 27,4 % der Patienten systemische Kortikosteroide, 14,2 % der Patienten Budesonid und 54,3 % der Patienten 5-ASA-Verbindungen. Die Patienten wurden randomisiert einer AZA-Monotherapie, Infliximab-Monotherapie oder Infliximab plus AZA-Kombinationstherapie zugeteilt. Infliximab wurde in einer Dosis von 5 mg/kg in den Wochen 0, 2, 6 und danach alle 8 Wochen verabreicht. AZA wurde in einer Tagesdosis von 2,5 mg/kg verabreicht.
Der primäre Endpunkt der Studie war eine kortikosteroidfreie klinische Remission in Woche 26, definiert als Patienten in klinischer Remission (CDAI Prednison oder Äquivalent) oder Budesonid in einer Dosis > 6 mg/Tag.Ergebnisse siehe Tabelle 6. Anteile der Patienten mit Schleimhautheilung in Woche 26 waren in den Infliximab plus AZA-Kombinationsgruppen signifikant höher (43,9%, p
Tabelle 6
Prozentsatz der Patienten, die in Woche 26 eine kortikosteroidfreie klinische Remission erreichten, SONIC
* p-Werte stehen für jede Infliximab-Behandlungsgruppe im Vergleich zur AZA-Monotherapie
Ähnliche Muster beim Erreichen einer kortikosteroidfreien klinischen Remission wurden in Woche 50 beobachtet. Darüber hinaus wurde unter Infliximab eine Verbesserung der Lebensqualität beobachtet, wie im IBDQ-Fragebogen angegeben.
Induktionsbehandlung bei aktiver Fistelbildung Morbus Crohn
Die Wirksamkeit wurde in einer randomisierten, doppelblinden, placebokontrollierten Studie an 94 Patienten mit Morbus Crohn, die seit mindestens 3 Monaten Fisteln hatten, untersucht. 31 dieser Patienten wurden mit 5 mg/kg Infliximab behandelt. der Patienten hatten zuvor eine antibiotische oder immunsuppressive Therapie erhalten.
Die gleichzeitige Anwendung konventioneller Therapien in unveränderter Dosis war zulässig und 83 % der Patienten erhielten weiterhin mindestens eine dieser Therapien.Die Patienten erhielten drei Dosen Placebo oder Infliximab in den Wochen 0, 2 und 6. Die Nachbeobachtungszeit der Patienten betrug 26 Wochen Der primäre Endpunkt war die Anzahl der Patienten, die ein klinisches Ansprechen zeigten, definiert als eine 50 %ige Reduktion der Anzahl von Purging-Fisteln gegenüber dem Ausgangswert nach leichter Kompression bei mindestens zwei aufeinanderfolgenden Kontrollen (4 Wochen später) ohne Zunahme des Medikamentenkonsums oder Operation für Morbus Crohn.
68 % (21/31) der Patienten, die Infliximab in einer Dosis von 5 mg/kg erhielten, zeigten ein klinisches Ansprechen im Vergleich zu 26 % (8/31) der mit Placebo behandelten Patienten (p = 0,002). Die mittlere Zeit bis zum Ansprechen in der Infliximab-Gruppe betrug 2 Wochen. Die mittlere Ansprechdauer betrug 12 Wochen. Darüber hinaus wurde bei 55 % der Patienten, die Infliximab erhielten, ein Verschluss aller Fisteln beobachtet, verglichen mit 13 % der Patienten, die Placebo erhielten (p = 0,001).
Erhaltungstherapie bei aktiver Fistelbildung Morbus Crohn
Die Wirksamkeit wiederholter Infusionen von Infliximab bei Patienten mit fistelndem Morbus Crohn wurde in einer einjährigen Studie (ACCENT II) untersucht.Insgesamt 306 Patienten erhielten 3 Dosen von 5 mg/kg Infliximab in den Wochen 0, 2 und 6. Zu Studienbeginn 87 % der Patienten hatten perianale Fisteln, 14 % hatten abdominale Fisteln, 9 % hatten rektovaginale Fisteln Der mediane CDAI-Score betrug 180. In Woche 14 wurden 282 Patienten auf klinisches Ansprechen untersucht und randomisiert einer Behandlung mit Placebo oder Infliximab 5 mg . zugeteilt / kg alle 8 Wochen bis Woche 46.
Patienten, die in Woche 14 (195/282) ansprachen, wurden hinsichtlich des primären Endpunkts analysiert, der die Zeit zwischen Randomisierung und Verlust des Ansprechens war (siehe Tabelle 7).
Tabelle 7
Auswirkungen auf die Ansprechgeschwindigkeit, Daten aus der ACCENT-II-Studie (Patienten mit Ansprechen in Woche 14)
a ≥ 50 % Reduktion der Anzahl drainierender Fisteln gegenüber dem Ausgangswert über einen Zeitraum von ≥ 4 Wochen
b Fehlen von drainierenden Fisteln
Zu Beginn der 22. Woche wurden Patienten, die anfänglich auf die Behandlung ansprachen und die anschließend verloren gingen, alle 8 Wochen auf eine aktive Nachbehandlung mit einer 5 mg/kg höheren Infliximab-Dosis als der ursprünglich randomisierten Dosis umgestellt die 5 mg/kg Infliximab-Erhaltungsgruppe, die auf eine aktive Wiederbehandlung umgestellt hatte, weil sie nach Woche 22 das Ansprechen auf die Fistelreduktion verloren hatte, 57% (12/21) sprachen auf eine Infliximab-Wiederholungsbehandlung mit 10 mg/kg alle 8 Wochen an.
Es gab keinen signifikanten Unterschied zwischen Placebo und Infliximab beim Anteil der Patienten mit anhaltendem Verschluss aller Fisteln bis Woche 54, bei den Symptomen von Proktalgie, Abszessen und Harnwegsinfektionen oder bei der Anzahl der während der Behandlung neu entwickelten Fisteln.
Die Erhaltungstherapie mit Infliximab alle 8 Wochen reduzierte im Vergleich zu Placebo signifikant krankheitsbedingte Krankenhausaufenthalte und Operationen. Darüber hinaus wurde eine Reduzierung des Kortikosteroid-Einsatzes und eine Verbesserung der Lebensqualität beobachtet.
Colitis ulcerosa bei Erwachsenen
Die Sicherheit und Wirksamkeit von Remicade wurden in zwei randomisierten, doppelblinden, placebokontrollierten klinischen Studien (ACT 1 und ACT 2) bei erwachsenen Patienten mit mittelschwerer bis schwerer aktiver Colitis ulcerosa (Mayo-Score 6 bis 12; endoskopischer Subscore ≥ 2) mit unzureichendem Ansprechen auf konventionelle Therapien [orale Kortikosteroide, Aminosalicylate und/oder Immunmodulatoren (6 MP, AZA)] Gleichzeitige Gabe von festen Dosen von oralen Aminosalicylaten, Kortikosteroiden und/oder immunologischen Arzneimitteln war erlaubt. Studien Patienten wurden randomisiert und erhielten Placebo oder Remicade 5 mg/kg oder Remicade 10 mg/kg in den Wochen 0, 2, 6, 14 und 22 und in ACT 1 in den Wochen 30, 38 und 46. Eine Kortikosteroidreduktion war nach 8 Wochen erlaubt.
Tabelle 8
Auswirkungen auf das klinische Ansprechen, die klinische Remission und die Schleimhautheilung in den Wochen 8 und 30.
Kombinierte Daten aus ACT 1 & 2
auf P
Die Wirksamkeit von Remicade in Woche 54 wurde in der ACT-1-Studie untersucht.
In Woche 54 zeigten 44,9% der Patienten in der Infliximab-Kombinationsgruppe ein klinisches Ansprechen im Vergleich zu 19,8% in der Placebo-Gruppe (p
Ein größerer Anteil der Patienten in der Infliximab-Kombinationsgruppe konnte die Behandlung mit Kortikosteroiden abbrechen und blieb im Vergleich zur Placebogruppe in beiden Wochen 30 in klinischer Remission (22,3 % vs. 7,2 %, p
Die kombinierten Daten aus den ACT-1- und ACT-2-Studien und deren Verlängerungen, analysiert vom Ausgangswert bis Woche 54, zeigten eine Verringerung der Krankenhauseinweisungen und chirurgischen Eingriffe im Zusammenhang mit Colitis ulcerosa nach einer Infliximab-Behandlung. Die Zahl der Krankenhauseinweisungen im Zusammenhang mit Colitis ulcerosa war in den Behandlungsgruppen mit Infliximab 5 und 10 mg/kg im Vergleich zur Placebo-Gruppe signifikant niedriger (durchschnittliche Anzahl der Krankenhauseinweisungen pro 100 Probanden pro Jahr: 21 und 19 versus 40 in der Placebo-Gruppe; p = 0,019 bzw. p = 0,007)).
Auch die Anzahl der Operationen im Zusammenhang mit Colitis ulcerosa war in den Behandlungsgruppen mit Infliximab 5 und 10 mg/kg im Vergleich zur Placebo-Gruppe geringer (durchschnittliche Anzahl Operationen pro 100 Probanden pro Jahr: 22 und 19 versus 34; p = 0,145 und p = 0,022 bzw.).
Die Anzahl der Patienten, die sich zu irgendeinem Zeitpunkt während der 54 Wochen nach der ersten Infusion des Studienwirkstoffs einer Kolektomie unterzogen, wurde erhoben und mit Daten aus den ACT-1- und ACT-2-Studien und ihren Verlängerungen kombiniert / kg-Gruppe (28/242 oder 11,6 % [NS]) und in der Infliximab 10 mg / kg-Gruppe (18/242 oder 7,4 % [p = 0,011 ]) im Vergleich zur Placebo-Gruppe (36/244; 14,8 %).
Die Reduktion der Inzidenz von Kolektomien wurde auch in einer anderen randomisierten, doppelblinden Studie (C0168Y06) bei hospitalisierten Patienten (n = 45) mit mittelschwerer bis schwerer aktiver Colitis ulcerosa untersucht, die auf intravenöse Kortikosteroide nicht angesprochen hatten und daher at hohes Kolektomierisiko Bei Patienten, die eine Einzeldosis von 5 mg/kg Infliximab erhielten, traten signifikant weniger Kolektomien innerhalb von 3 Monaten nach der Infusion auf als bei Patienten, die Placebo erhielten (29,2 % bzw. 66,7 %, p = 0,017).
In den ACT-1- und ACT-2-Studien verbesserte Infliximab die Lebensqualität, was durch eine statistisch signifikante Verbesserung sowohl der Messung eines bestimmten Krankheitsparameters, IBDQ, als auch der Verbesserung der 36 generischen Fragen, aus denen SF-36 besteht, bestätigt wurde.
Spondylitis ankylosans bei Erwachsenen
Die Wirksamkeit und Sicherheit von Infliximab wurden in zwei doppelblinden, placebokontrollierten multizentrischen Studien bei Patienten mit aktiver Spondylitis ankylosans (Bath Index of Ankylosing Spondylitis Disease Activity [BASDAI]-Score 4 und Rückenschmerzen ≥ 4 auf einer Skala von 1 bis ) untersucht 10).
In der ersten Studie (P01522), die eine 3-monatige doppelblinde Phase umfasste, wurden 70 Patienten in den Wochen 0, 2, 6 entweder mit Infliximab 5 mg/kg oder Placebo behandelt (35 Patienten pro Gruppe). Ab Woche 12 erhielten die bisher mit Placebo behandelten Patienten Infliximab in einer Dosis von 5 mg/kg alle 6 Wochen bis Woche 54. Nach dem ersten Jahr wurden 53 Patienten bis Woche 102 in ein offenes Protokoll aufgenommen.
In einer zweiten klinischen Studie (ASSERT) wurden 279 Patienten randomisiert einer Behandlung mit Placebo (Gruppe 1, n = 78) oder Infliximab 5 mg/kg (Gruppe 2, n = 201) in den Wochen 0, 2, 6 und alle 6 Wochen zugeteilt bis Woche 24. Danach erhielten alle Studienteilnehmer Infliximab alle 6 Wochen bis Woche 96 weiter. Gruppe 1 erhielt eine Dosis von 5 mg/kg Infliximab. In Gruppe 2 wurden ab Woche 36 Patienten mit einem BASDAI ≥ 3 für 2 aufeinanderfolgende Besuche mit einer Infliximab-Dosis von 7,5 mg/kg alle 6 Wochen bis Woche 96 behandelt.
In der ASSERT-Studie wurde eine Verbesserung der Anzeichen und Symptome ab Woche 2 beobachtet. In Woche 24 betrug die Anzahl der Patienten, die ein ASAS-20-Ansprechen zeigten, 15/78 (19%) in der Placebo-Gruppe und entsprach 123/201 (61 .). %) in der Infliximab 5 mg/kg-Gruppe (p
In der Studie P01522 wurde eine Verbesserung der Anzeichen und Symptome ab Woche 2 beobachtet. In Woche 12 waren die Patienten mit einem Ansprechen auf BASDAI 50 3/35 (9 %) in der Placebogruppe und 20/35 (57 %) in der Infliximab 5-Gruppe mg / kg-Gruppe (p
In beiden Studien verbesserten sich die körperliche Funktion und Lebensqualität, gemessen am BASFI und dem Physical Component Score auf der SF-36-Skala, signifikant.
Psoriasis-Arthritis bei Erwachsenen
Wirksamkeit und Sicherheit wurden in zwei doppelblinden, placebokontrollierten, multizentrischen Studien bei Patienten mit aktiver Psoriasis-Arthritis untersucht.
In der ersten klinischen Studie (IMPACT) wurden die Wirksamkeit und Sicherheit von Infliximab bei 104 Patienten mit polyartikulärer aktiver Psoriasis-Arthritis untersucht.Während der 16-wöchigen doppelblinden Phase erhielten die Patienten entweder 5 mg/kg Infliximab oder Palcebo 0, 2, 6 und 14 (52 Patienten in jeder Gruppe). Ab Woche 16 wurden die Patienten in der Placebogruppe auf Infliximab umgestellt und dann erhielten alle Patienten Infliximab in einer Dosis von jeweils 5 mg/kg. 8 Wochen bis Woche 46. Nach dem ersten Studienjahr setzten 78 Patienten eine offene Verlängerung bis Woche 98 fort.
In der zweiten klinischen Studie (IMPACT 2) wurden die Wirksamkeit und Sicherheit von Infliximab bei 200 Patienten mit aktiver Psoriasis-Arthritis (geschwollene Gelenke ≥ 5 und schmerzende Gelenke ≥ 5) untersucht. ≤ 25 mg/Woche) Während der 24-wöchigen doppelblinden Phase erhielten die Patienten in den Wochen 0, 2, 6, 14 und 22 (100 Patienten in jeder Gruppe) entweder 5 mg/kg Infliximab oder Placebo. 47 Patienten erhielten Placebo mit Besserung
Die wichtigsten Wirksamkeitsergebnisse für IMPACT und IMPACT 2 sind unten aufgeführt
Tabelle 9
Auswirkungen auf ACR und PASI bei IMPACT und IMPACT 2
* ITT-Analyse, in die Probanden mit fehlenden Daten aufgenommen wurden als Nicht-Responder
in Woche 98 IMPACT-Daten umfassen Patienten aus der Placebo-Gruppe und mit Infliximab behandelte Patienten, die in die offene Verlängerung eingetreten sind
b Basierend auf Patienten mit PASI ≥ 2,5 zu Studienbeginn bei IMPACT und Patienten mit Psoriasis-Beteiligung der Körperoberfläche (BSA) zu Studienbeginn ≥ 3 % bei IMPACT 2
** PASI 75-Antwort für IMPACT aufgrund des niedrigen N nicht enthalten; P
Bei IMPACT und IMPACT 2 wurde das klinische Ansprechen bereits in Woche 2 beobachtet und blieb bis Woche 98 bzw. Woche 54 erhalten. Die Wirksamkeit wurde mit und ohne gleichzeitige Anwendung von Methotrexat nachgewiesen. Bei Patienten, die mit Infliximab behandelt wurden, wurde eine Abnahme der peripheren Aktivitätsparameter, die für Psoriasis-Arthritis charakteristisch sind (wie Anzahl geschwollener Gelenke, Anzahl schmerzhafter/empfindlicher Gelenke, Daktylitis und Vorhandensein von Enthesiopathien), beobachtet.
Röntgenologische Veränderungen wurden in IMPACT2 beurteilt. Röntgenbilder von Händen und Füßen wurden zu Studienbeginn, Woche 24 und Woche 54, angefertigt. Die Infliximab-Behandlung reduzierte die Progressionsrate peripherer Gelenkschäden im Vergleich zur Placebo-Behandlung am primären Endpunkt der Woche 24, gemessen als Veränderung gegenüber dem Ausgangswert des modifizierten Gesamtscores vdH -S (mittlerer ± SD-Score betrug 0,82 ± 2,62 in der Placebo-Gruppe versus - 0,70 ± 2,53 in der Infliximab-Gruppe; p
Bei mit Infliximab behandelten Patienten wurde eine signifikante Verbesserung der körperlichen Funktionsfähigkeit gemäß HAQ-Beurteilung sowie eine signifikante Verbesserung der Lebensqualität, gemessen anhand des Summenscores der körperlichen und geistigen Komponenten von SF-36 in IMPACT 2, nachgewiesen.
Schuppenflechte bei Erwachsenen
Die Wirksamkeit von Infliximab wurde in zwei randomisierten, doppelblinden, multizentrischen Studien, SPIRIT und EXPRESS, untersucht.Die Patienten in beiden Studien hatten Plaque-Psoriasis (BSA [Body Surface Area] ≥ 10 % und PASI-Score [Psoriasis Area and Severity Index] ≥ 12 .). ) Der primäre Endpunkt in beiden Studien war der Anteil der Patienten, die in Woche 10 eine Verbesserung des PASI-Scores um ≥ 75 % gegenüber dem Ausgangswert erreichten.
SPIRIT untersuchte die Wirksamkeit der Infliximab-Induktionstherapie bei 249 Patienten mit Plaque-Psoriasis, die zuvor mit PUVA oder systemischer Therapie behandelt wurden.Die Patienten erhielten Infusionen von 3 oder 5 mg/kg Infliximab oder Placebo in den Wochen 0, 2 und 6. Patienten mit einem PGA ≥ 3 Anspruch auf eine zusätzliche Infusion der gleichen Behandlung in Woche 26 hatten.
In SPIRIT betrug der Anteil der Patienten, die in Woche 10 PASI 75 erreichten, 71,7 % in der Infliximab 3 mg/kg-Gruppe, 87,9 % in der Infliximab 5 mg/kg-Gruppe und in der Infliximab 5 mg/kg-Gruppe Placebogruppe (p 20 Wochen. Es wurden keine Rebound-Phänomene beobachtet.
EXPRESS bewertete die Wirksamkeit der Induktions- und Erhaltungstherapie mit Infliximab bei 378 Patienten mit Plaque-Psoriasis.Die Patienten erhielten 5 mg/kg Infliximab oder Placebo-Infusionen in den Wochen 0, 2 und 6, gefolgt von allen 8. Erhaltungstherapien, Wochen bis Woche 22 in der Placebogruppe und in der Infliximab-Gruppe bis Woche 46. In Woche 24 wechselte die Placebo-Gruppe auf Infliximab-Induktionstherapie (5 mg/kg) gefolgt von Infliximab-Erhaltungstherapie (5 mg/kg) Nagelpsoriasis wurde anhand des Nagelpsoriasis-Schwereindex (NAPSI .) ) 71,4 % der Patienten erhielten eine frühere Therapie mit PUVA, Methotrexat, Ciclosporin oder Acitretin, obwohl diese nicht unbedingt therapieresistent waren Die signifikantesten Ergebnisse sind in Tabelle 10 dargestellt offensichtlich beim ersten v isita (Woche 2) und Antworten auf PASI 75 beim zweiten Besuch (Woche 6). Die Wirksamkeit in der Untergruppe der Patienten, die zuvor systemische Therapien erhalten hatten, war ähnlich der der gesamten Studienpopulation.
Tabelle 10
Zusammenfassung der PASI-Reaktionen, PGA-Reaktionen und Prozentsatz der Patienten, bei denen alle Nägel in den Wochen 10, 24 und 50 verheilt waren. EXPRESS.
auf P
bn = 292
c Die Analyse wurde bei Studienteilnehmern mit Nagelpsoriasis zu Studienbeginn (81,8 % der Studienteilnehmer) durchgeführt. Die mittleren NAPSI-Werte zu Studienbeginn betrugen 4,6 und 4,3 in der Infliximab- und der Placebo-Gruppe.
Signifikante Verbesserungen gegenüber dem Ausgangswert waren im DLQI (p
Kinder und Jugendliche
Morbus Crohn bei pädiatrischen Patienten (6-17 Jahre)
In der REACH-Studie wurden 112 Patienten (Alter 6-17 Jahre, Durchschnittsalter 13 Jahre) mit mittelschwerem bis schwerem aktivem Morbus Crohn (pädiatrisches CDAI-Mittel von 40) und mit unzureichendem Ansprechen auf konventionelle Therapien mit 5 mg/kg . behandelt Infliximab in den Wochen 0, 2 und 6. Eine stabile Dosis von 6-MP, AZA oder MTX war für alle Patienten erforderlich (35 % erhielten zu Studienbeginn auch Kortikosteroide). Patienten, die nach Ansicht des Prüfarztes in Woche 10 ein klinisches Ansprechen aufwiesen, wurden dann in zwei Gruppen randomisiert und erhielten Infliximab 5 mg/kg alle 8 Wochen oder alle 12 Wochen als Erhaltungstherapie.Wenn das Ansprechen während der Erhaltungstherapie verloren ging, war ein Wechsel zu einer höheren Dosis (10 mg / kg) und / oder zu kürzeren Intervallen zwischen den Infusionen (alle 8 Wochen) zulässig. Zweiunddreißig pädiatrische Patienten, die für die Zwecke der Studie auswertbar waren, durchliefen diesen Übergang (9 Patienten in der Gruppe, die alle 8 Wochen behandelt wurde, und 23 Patienten in der Gruppe, die alle 12 Wochen behandelt wurde). 24 dieser Patienten (75,0 %) sprachen nach diesem Wechsel wieder klinisch an.
Der Prozentsatz der Patienten mit klinischem Ansprechen in Woche 10 betrug 88,4 % (99/112) Der Prozentsatz der Patienten, die in Woche 10 eine klinische Remission erreichten, betrug 58,9 % (66/112).
In Woche 30 war der Prozentsatz der Patienten in klinischer Remission in der alle 8-Wochen-Gruppe (59,6 %, 31/52) höher als der der Patienten in der alle 12-Wochen-Erhaltungsgruppe (35,3 %, 18/51; p = 0,013) . In Woche 54 waren die Daten wie folgt: 55,8 % (29/52) in der alle 8 Wochen behandelten Erhaltungsgruppe und 23,5% (12/51) in der alle 12 Wochen behandelten Erhaltungsgruppe (p
Daten zu Fisteln wurden aus PCDAI-Scores extrahiert. Von den 22 Patienten, die zu Studienbeginn Fisteln aufwiesen, sprachen 63,6% (14/22), 59,1% (13/22) und 68,2% (15/22) in Bezug auf die Fistel in den Wochen 10, 30 und vollständig an 54, wobei insgesamt die Erhaltungsgruppen betrachtet werden, sowohl die alle 8 Wochen behandelten als auch die alle 12 Wochen behandelten.
Darüber hinaus wurde eine statistisch und klinisch signifikante Verbesserung der Lebensqualität und Körpergröße sowie eine signifikante Reduktion des Kortikosteroidgebrauchs gegenüber dem Ausgangswert beobachtet.
Colitis ulcerosa bei Kindern (6-17 Jahre)
Die Sicherheit und Wirksamkeit von Infliximab wurden in einer multizentrischen, randomisierten, offenen klinischen Parallelgruppenstudie (C0168T72) an 60 pädiatrischen Patienten im Alter von 6-17 Jahren (mittleres Alter 14,5 Jahre) mit Kolitis untersucht. Mayo-Score 6 bis 12; endoskopischer Subscore ≥ 2) mit unzureichendem Ansprechen auf konventionelle Therapien Zu Studienbeginn erhielten 53 % der Patienten eine immunmodulatorische Therapie (6-MP, AZA und/oder MTX) und 62 % der Patienten erhielten Kortikosteroide Immunmodulatoren und das Ausschleichen von Kortikosteroiden war nach Woche 0 erlaubt.
Alle Patienten erhielten in Woche 0, 2 und 6 ein Infliximab-Induktionsregime mit 5 mg/kg. Patienten, die in Woche 8 nicht auf Infliximab angesprochen hatten (n = 15), erhielten keine Medikation und kehrten zu einer Nachuntersuchung zur Sicherheitsbewertung zurück. In Woche 8 wurden 45 Patienten randomisiert und erhielten eine Erhaltungstherapie mit Infliximab 5 mg/kg alle 8 Wochen oder alle 12 Wochen.
Der Anteil der Patienten mit klinischem Ansprechen in Woche 8 betrug 73,3% (44/60). Das klinische Ansprechen in Woche 8 war bei Patienten mit und ohne gleichzeitige Anwendung von Immunmodulatoren zu Studienbeginn ähnlich. Die klinische Remission in Woche 8 betrug 33,3% (17/51), gemessen anhand des pädiatrischen Colitis ulcerosa-Aktivitätsindex (PUCAI).
In Woche 54 betrug der Anteil der Patienten in klinischer Remission, gemessen anhand des PUCAI-Scores, 38 % (8/21) in der 8-Wochen-Erhaltungsgruppe und 18 % (4/22) in der alle 12-Wochen-Erhaltungsgruppe . Bei Patienten, die zu Studienbeginn Kortikosteroide erhielten, betrug der Anteil der Patienten in Remission, die in Woche 54 keine Kortikosteroide erhielten, 38,5% (5/13) in der Erhaltungsgruppe alle 8 Wochen und 0% (0 / 13) in der Erhaltungsgruppe, die alle 12 behandelt wurde Wochen.
In dieser Studie waren mehr Patienten in der Altersgruppe von 12 bis 17 Jahren als in der Altersgruppe von 6 bis 11 Jahren (45/60 vs. 15/60). Obwohl die Anzahl der Patienten in jeder Untergruppe zu gering war, um sichere Schlussfolgerungen bezüglich des „Alterseffekts“ zu ziehen, gab es in der jüngeren Altersgruppe eine höhere Anzahl von Patienten, die aufgrund unzureichender Wirksamkeit die Dosis erhöhten oder die Behandlung abbrachen.
Andere pädiatrische Indikationen
Die Europäische Arzneimittel-Agentur hat auf die Verpflichtung zur Vorlage der Ergebnisse von Studien mit Remicade in allen Untergruppen der pädiatrischen Population bei rheumatoider Arthritis, juveniler idiopathischer Arthritis, Psoriasis-Arthritis, ankylosierender Spondylitis, Psoriasis und Morbus Crohn verzichtet (Informationen zur Anwendung bei Kindern und Jugendlichen finden Sie in Abschnitt 4.2). ).
05.2 „Pharmakokinetische Eigenschaften
Einmalige intravenöse Infusionen von 1, 3, 5, 10 oder 20 mg/kg Infliximab erhöhten sowohl die maximale Serumkonzentration (Cmax) als auch die Fläche unter der Konzentrations-Zeit-Kurve (AUC) dosisproportional (Median Vd 3,0-4,1 Liter) war unabhängig von der verabreichten Dosis, was zeigt, dass Infliximab hauptsächlich im Gefäßkompartiment verteilt wird. Es wurde keine Zeitabhängigkeit der pharmakokinetischen Eigenschaften beobachtet. Infliximab wurde nicht charakterisiert. Unmodifiziertes Infliximab wurde nicht im Urin wiedergefunden. Nein Bei Patienten mit rheumatoider Arthritis wurden große alters- oder gewichtsabhängige Unterschiede in der Clearance oder im Verteilungsvolumen beobachtet. Die Pharmakokinetik von Infliximab bei älteren Patienten wurde nicht untersucht. Bei Patienten mit eingeschränkter Leber- oder Nierenfunktion wurden keine Studien durchgeführt.
Bei Einzeldosen von 3, 5 oder 10 mg / kg lagen die mittleren Cmax-Werte bei 77, 118 bzw. 277 µg / ml. Die mittlere terminale Halbwertszeit bei diesen Dosierungen lag im Bereich von 8 bis 9,5 Tagen.Bei den meisten Patienten konnte Infliximab bei der empfohlenen Einzeldosis von 5 mg/kg bei Morbus Crohn und 3 mg/kg alle 8 Wochen zur Erhaltungstherapie bei rheumatoider Arthritis mindestens 8 Wochen im Serum nachgewiesen werden.
Die wiederholte Gabe von Infliximab (5 mg/kg in den Wochen 0, 2 und 6 bei fistelndem Morbus Crohn, 3 oder 10 mg/kg alle 4 oder 8 Wochen bei rheumatoider Arthritis) führte zu einer leichten Akkumulation von Infliximab im Serum nach der zweiten Dosis Klinisch relevante Akkumulation wurde beobachtet Bei den meisten Patienten mit Morbus Crohn mit Fistelbildung wurde Infliximab 12 Wochen lang (Bereich 4–28 Wochen) nach Verabreichung des Behandlungsschemas im Serum nachgewiesen.
Kinder und Jugendliche
Eine „Populations-Pharmakokinetik-Analyse basierend auf Daten von Patienten mit Colitis ulcerosa (N = 60), Morbus Crohn (N = 112), juveniler rheumatoider Arthritis (N = 117) und Kawasaki-Krankheit (N = 16) im Alter von 2 Monaten bis Insgesamt 17 Jahre zeigten, dass die Infliximab-Exposition nichtlinear vom Körpergewicht abhängig war. Nach Verabreichung von 5 mg/kg Remicade alle 8 Wochen war die erwartete mediane Infliximab-Exposition im Steady State (Fläche unter der Konzentrations-Zeit-Kurve im Steady State, AUCss) bei pädiatrischen Patienten im Alter von 6 bis 17 Jahren um etwa 20 % niedriger Es wurde vorhergesagt, dass die mediane AUCss bei pädiatrischen Patienten im Alter von 2 bis unter 6 Jahren ungefähr 40 % niedriger ist als bei Erwachsenen, obwohl die Anzahl der Patienten, die diese Schätzung unterstützen, begrenzt ist.
05.3 Präklinische Sicherheitsdaten
Infliximab zeigt bei anderen Tierarten als Menschen und Schimpansen keine Kreuzreaktion mit TNFα. Daher sind die konventionellen präklinischen Daten zur Sicherheit von Infliximab begrenzt. In einer Entwicklungstoxizitätsstudie an Mäusen mit einem ähnlichen Antikörper, der die funktionelle Aktivität von Maus-TNFα selektiv hemmt, wurde gefunden, maternale Toxizität, Embryotoxizität, Teratogenität. In einer Fertilitäts- und allgemeinen Reproduktionsfunktionsstudie war die Anzahl der trächtigen Mäuse nach Verabreichung des gleichen analogen Antikörpers reduziert. Es ist nicht bekannt, ob diese Ergebnisse auf Auswirkungen auf Männer und / oder Frauen zurückzuführen waren. In einer 6-monatigen Toxizitätsstudie mit wiederholter Gabe an Ratten wurden bei einigen der behandelten männlichen Ratten kristalline Ablagerungen auf der Linsenkapsel beobachtet, bei denen dieselben analogen Antikörper gegen murinen TNFα verwendet wurden. Bei Patienten wurde keine spezifische ophthalmologische Untersuchung durchgeführt, um die Relevanz dieses Ereignisses beim Menschen zu beurteilen. Es wurden keine Langzeitstudien zur Bewertung des karzinogenen Potenzials von Infliximab durchgeführt. In Studien an TNFα-defizienten Mäusen wurde gezeigt, dass es bei Provokation mit bekannten Tumorinitiatoren und/oder -promotoren zu keiner Zunahme von Tumoren kommt.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
Saccharose
Polysorbat 80
Monobasisches Natriumphosphat
Dibasisches Natriumphosphat
06.2 Inkompatibilität
Da keine Kompatibilitätsstudien durchgeführt wurden, darf dieses Arzneimittel nicht mit anderen Arzneimitteln gemischt werden.
06.3 Gültigkeitsdauer
Vor der Rekonstitution:
3 Jahre bei 2 ° C - 8 ° C.
Remicade kann einmalig bis zu 6 Monate bei Temperaturen von nicht mehr als 25 °C gelagert werden, jedoch nicht über das ursprüngliche Verfallsdatum hinaus. Das neue Verfallsdatum muss auf der Schachtel vermerkt sein. Nach der Entnahme aus dem Kühlschrank sollte Remicade nicht wieder im Kühlschrank aufbewahrt werden.
Nach der Rekonstitution:
Die chemische und physikalische Anbruchstabilität der rekonstituierten Lösung wurde für 24 Stunden bei 25 °C nachgewiesen. Aus mikrobiologischer Sicht sollte das Produkt so schnell wie möglich und auf jeden Fall innerhalb von 3 Stunden nach Rekonstitution und Verdünnung verwendet werden . Bei nicht sofortiger Verwendung liegen die Lagerzeiten und -bedingungen vor der Verwendung in der Verantwortung des Benutzers und sollten in keinem Fall 24 Stunden bei 2 ° C bis 8 ° C überschreiten.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Im Kühlschrank lagern (2 ° C - 8 ° C).
Lagerbedingungen bis 25 °C vor Rekonstitution des Arzneimittels, siehe Abschnitt 6.3.
Lagerbedingungen nach Rekonstitution des Arzneimittels, siehe Abschnitt 6.3.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
Durchstechflasche aus Glas vom Typ I mit Gummistopfen und Aluminiumbördel, geschützt durch eine Kunststoffkappe, mit 100 mg Infliximab.
Remicade ist in Packungen mit 1, 2, 3, 4 oder 5 Durchstechflaschen erhältlich. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht.
06.6 Gebrauchs- und Handhabungshinweise
1. Berechnen Sie die benötigte Dosis und Anzahl der Remicade-Durchstechflaschen. Jede Durchstechflasche Remicade enthält 100 mg Infliximab. Berechnen Sie das erforderliche Gesamtvolumen der rekonstituierten Remicade-Lösung.
2. Unter aseptischen Bedingungen jede Remicade-Durchstechflasche mit 10 ml Wasser für Injektionszwecke mit einer Spritze mit einer 21 Gauge (0,8 mm) oder kleineren Nadel rekonstituieren. Entfernen Sie die Aluminiumlasche von der Durchstechflasche und reinigen Sie die Kappe mit einem in 70 % Alkohol getauchten Wattestäbchen. Führen Sie die Spritzennadel durch die Mitte des Gummistopfens in die Durchstechflasche ein und richten Sie den Wasserfluss für Injektionszwecke auf die Glaswand der Durchstechflasche. Schwenken Sie die Lösung vorsichtig, um das lyophilisierte Pulver vollständig aufzulösen. Schütteln Sie nicht zu stark oder über einen längeren Zeitraum . NICHT SCHÜTTELN. Während der Rekonstitution kann Schaumbildung auftreten. Lassen Sie die rekonstituierte Lösung 5 Minuten stehen. Stellen Sie sicher, dass die Lösung farblos bis gelb und opaleszent ist. Die Lösung kann einige kleine durchscheinende Partikel enthalten, da Infliximab ein Protein ist. Nicht verwenden die Lösung, wenn Sie matte Partikel, Farbveränderungen oder andere Fremdkörper bemerken.
3. Verdünnen Sie das Gesamtvolumen der Dosis der rekonstituierten Remicade-Lösung mit einer 9 mg/ml (0,9 %) Natriumchlorid-Infusionslösung auf 250 ml. Verdünnen Sie die rekonstituierte Remicade-Lösung nicht mit einem anderen Verdünnungsmittel. Dies kann durch Entnahme eines Volumens von 9 mg/ml (0,9 %) Natriumchlorid-Infusionslösung aus der 250-ml-Glasflasche oder dem Infusionsbeutel erfolgen, das dem Volumen des rekonstituierten Remicades entspricht. Geben Sie langsam das Gesamtvolumen der rekonstituierten Remicade-Lösung in die 250-ml-Flasche oder den Infusionsbeutel. Vorsichtig mischen.
4. Verabreichen Sie die Infusionslösung über eine Infusionszeit von mindestens der empfohlenen Infusionszeit (siehe Abschnitt 4.2). Verwenden Sie nur ein Infusionsset mit einem sterilen, pyrogenfreien Inline-Filter mit geringer Proteinbindung (Porendurchmesser 1,2 Mikrometer oder weniger). Da kein Konservierungsmittel enthalten ist, wird empfohlen, die Verabreichung der Lösung zur intravenösen Infusion so schnell wie möglich und innerhalb von 3 Stunden nach Rekonstitution und Verdünnung zu beginnen. Wenn Rekonstitution und Verdünnung unter aseptischen Bedingungen erfolgen, kann die Remicade-Infusionslösung bei Lagerung bei 2 °C bis 8 °C innerhalb von 24 Stunden verwendet werden.
5. Es wurden keine Studien zur physikalischen und biochemischen Verträglichkeit durchgeführt, um die Kombination von Remicade mit anderen Wirkstoffen zu bewerten. Verabreichen Sie Remicade nicht gleichzeitig mit anderen Arzneimitteln über denselben intravenösen Zugang.
6. Vor der Anwendung Remicade visuell überprüfen, um sicherzustellen, dass keine Partikel oder Verfärbungen beobachtet werden.Wenn undurchsichtige Partikel, Verfärbungen oder Fremdpartikel beobachtet werden, nicht verwenden.
7. Nicht verwendete Arzneimittel und Abfälle aus diesem Arzneimittel müssen gemäß den örtlichen Vorschriften entsorgt werden.
07.0 INHABER DER MARKETING-ERLAUBNIS
Janssen Biologics B.V. Einsteinweg 101
2333 CB Leiden
Niederlande
08.0 NUMMER DER MARKETING-ERLAUBNIS
EU / 1/99/116/001
034528012
EU / 1/99/116/002
EU / 1/99/116/003
EU / 1/99/116/004
EU / 1/99/116/005
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Datum der Erstzulassung: 13. August 1999. Datum der letzten Verlängerung: 02. Juli 2009.
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs
24. September 2015










-cosa-significa-quando-preoccuparsi.jpg)