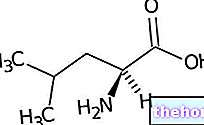
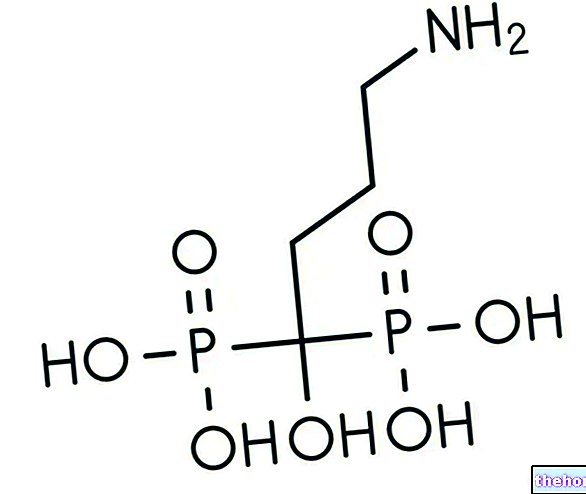
Wirkstoffe: Tacrolimus (Tacrolimus Monohydrat)
Protopic 0,03% Salbe
Protopic Packungsbeilagen sind erhältlich für Packungsgrößen:- Protopic 0,03% Salbe
- Protopic 0,1% Salbe
Indikationen Warum wird Protopic verwendet? Wofür ist das?
Der Wirkstoff in Protopic, Tacrolimus-Monohydrat, ist ein immunmodulierendes Mittel.
Protopic 0,03% Salbe ist angezeigt zur Behandlung von mittelschwerer bis schwerer atopischer Dermatitis (Ekzem) bei Erwachsenen, die nicht ausreichend auf konventionelle Therapien wie topische Kortikosteroide ansprechen oder die auf konventionelle Therapien wie topische Kortikosteroide nicht ansprechen, und bei Kindern (ab 2 Jahren), die nicht angesprochen haben adäquat zu konventionellen Therapien wie topischen Kortikosteroiden.
Wenn eine mittelschwere bis schwere atopische Dermatitis nach einer Behandlung von Exazerbationen für bis zu 6 Wochen verschwunden oder fast verschwunden ist und wenn häufige Exazerbationen (4 oder mehr pro Jahr) auftreten, können diese verhindert oder verlängert werden 0,03% Salbe zweimal pro Woche.
Bei Neurodermitis kommt es zu einer Überreaktion des Immunsystems der Haut, die zu Hautentzündungen (Juckreiz, Rötung, Trockenheit) führt.Protopic modifiziert die abnorme Immunantwort und lindert Hautentzündungen und Juckreiz.
Kontraindikationen Wenn Protopic nicht angewendet werden sollte
Verwenden Sie kein Protopic
- wenn Sie überempfindlich (allergisch) gegen Tacrolimus oder einen der sonstigen Bestandteile von Protopic oder gegen Makrolid-Antibiotika (d. h. Azithromycin, Clarithromycin, Erythromycin) sind.
Vorsichtsmaßnahmen für die Anwendung Was müssen Sie vor der Einnahme von Protopic® beachten?
Informieren Sie Ihren Arzt
- wenn Sie "Leberversagen haben.
- wenn Sie bösartige Hauterkrankungen (Neoplasie) oder ein geschwächtes (immungeschwächtes) Immunsystem haben, unabhängig von der Ursache.
- wenn Sie an einer angeborenen Hauterkrankung wie Netherton-Syndrom, lamellarer Ichthyose (ausgedehnte Abschälung der Haut durch Verdickung der äußeren Hautschicht) leiden oder an einer generalisierten Erythrodermie (Rötung durch Entzündung und Abschälen der ganzen Haut) leiden.
- wenn bei Ihnen eine kutane Graft-versus-Host-Disease (eine Immunreaktion der Haut, die eine häufige Komplikation bei Patienten mit Knochenmarktransplantation ist) auftritt.
- wenn Sie zu Beginn der Behandlung geschwollene Lymphknoten haben Wenn Ihre Lymphknoten während der Behandlung mit Protopic anschwellen, wenden Sie sich an Ihren Arzt.
- wenn Sie infizierte Läsionen haben. Tragen Sie die Salbe nicht auf infizierte Läsionen auf.
- Wenn Sie eine Veränderung Ihres Hautbildes bemerken, informieren Sie bitte Ihren Arzt.
- Die Sicherheit der Anwendung von Protopic über einen längeren Zeitraum ist nicht bekannt.Eine sehr begrenzte Anzahl von Personen, die Protopic-Salbe angewendet haben, hatten bösartige Erkrankungen (z. B. Haut oder Lymphome).Es wurde jedoch kein Zusammenhang mit der Behandlung mit Protopic-Salbe gezeigt.
- Vermeiden Sie es, Ihre Haut längere Zeit dem Sonnenlicht oder künstlichem Licht wie einem Solarium auszusetzen.Wenn Sie nach dem Auftragen von Protopic Zeit im Freien verbringen, verwenden Sie einen Sonnenschutz und tragen Sie bequeme Kleidung, die Ihre Haut vor der Sonne schützt. Fragen Sie auch Ihren Arzt nach anderen geeigneten Wenn Ihnen eine Heliotherapie verschrieben wurde, informieren Sie bitte Ihren Arzt, dass Sie Protopic anwenden und dass die gleichzeitige Anwendung von Protopic und einer Sonnentherapie nicht empfohlen wird.
- Wenn Ihr Arzt Ihnen Protopic zweimal pro Woche verschreibt, um ein erneutes Auftreten Ihrer atopischen Dermatitis zu vermeiden, sollte Ihr Zustand mindestens alle 12 Monate von Ihrem Arzt neu beurteilt werden, selbst wenn die Krankheit unter Kontrolle ist. Bei Kindern sollte die Erhaltungstherapie nach 12 Monaten abgebrochen werden, um zu prüfen, ob eine weitere Behandlung weiterhin erforderlich ist.
Kinder
- Protopic Salbe ist nicht für die Anwendung bei Kindern unter 2 Jahren zugelassen und sollte daher in dieser Altersgruppe nicht angewendet werden. Bitte konsultieren Sie Ihren Arzt.
- Die Wirkung einer Behandlung mit Protopic auf die Entwicklung des Immunsystems von Kindern, insbesondere jungen Menschen, ist nicht erwiesen.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Protopic® verändern?
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel einnehmen bzw. vor kurzem eingenommen haben, auch wenn es sich um nicht verschreibungspflichtige Arzneimittel handelt.
Sie können während der Protopic-Behandlung feuchtigkeitsspendende Cremes und Lotionen verwenden, diese können jedoch nur zwei Stunden vor oder zwei Stunden nach der Protopic-Anwendung auf dieselbe behandelte Stelle aufgetragen werden.
Die Auswirkungen der gleichzeitigen Anwendung von Protopic mit anderen Präparaten zum Auftragen auf die Haut oder der Einnahme von oralen Kortikosteroiden (z. B. Kortison) oder Arzneimitteln, die das Immunsystem beeinflussen, wurde nicht untersucht.
Protopic mit alkoholischen Getränken
Während der Anwendung von Protopic kann das Trinken von alkoholischen Getränken zu Rötungen des Gesichts oder der Haut und Hitzegefühl führen
Warnungen Es ist wichtig zu wissen, dass:
Schwangerschaft und Stillzeit
Verwenden Sie Protopic nicht, wenn Sie schwanger sind oder stillen.
Fragen Sie vor der Einnahme von Arzneimitteln Ihren Arzt oder Apotheker um Rat
Dosis, Methode und Zeitpunkt der Verabreichung Wie ist Protopic anzuwenden: Dosierung
Wenden Sie Protopic immer genau nach Absprache mit Ihrem Arzt an. Fragen Sie im Zweifelsfall Ihren Arzt oder Apotheker.
- Tragen Sie eine dünne Schicht Protopic auf die betroffenen Hautpartien auf.
- Protopic kann auf den größten Teil der Körperoberfläche aufgetragen werden, einschließlich des Gesichts, des Halses und der Bereiche, die der Beugung der Ellbogen und Knie ausgesetzt sind.
- Verwenden Sie die Salbe nicht in Nase, Mund oder Augen. Wenn die Salbe versehentlich auf diese Bereiche aufgetragen wird, muss der Bereich vollständig gereinigt und / oder mit Wasser abgespült werden.
- Decken Sie die betroffene Hautpartie nicht mit Verbänden oder Verbänden ab.
- Waschen Sie sich nach dem Auftragen von Protopic die Hände, es sei denn, Ihre Hände befinden sich ebenfalls im zu behandelnden Bereich.
- Stellen Sie vor dem Auftragen von Protopic nach dem Baden oder Duschen sicher, dass Ihre Haut vollständig trocken ist.
Anwendung bei Kindern (ab 2 Jahren)
Protopic 0,03% Salbe drei Wochen lang zweimal täglich auftragen, einmal morgens und einmal abends. Danach sollte die Salbe einmal täglich auf jede betroffene Hautstelle aufgetragen werden, bis das Ekzem abgeheilt ist.
Erwachsene (ab 16 Jahren)
Für erwachsene Patienten (ab 16 Jahren) stehen zwei Stärken von Protopic (Protopic 0,03% und Protopic 0,1% Salbe) zur Verfügung. Ihr Arzt wird entscheiden, welche Dosierung für Sie am besten ist.
Im Allgemeinen beginnt die Behandlung mit Protopic 0,1% zweimal täglich, einmal morgens und einmal abends, bis das Ekzem abgeklungen ist Der Arzt entscheidet anhand des Ansprechens des Ekzems, ob die Anwendungshäufigkeit reduziert wird oder ob die niedrigere Festigkeit (Protopic 0.03%) kann verwendet werden.
Behandeln Sie betroffene Hautpartien, bis das Ekzem abgeheilt ist.In der Regel stellen Sie innerhalb einer Woche eine Besserung fest. Fragen Sie Ihren Arzt nach anderen Behandlungsarten, wenn Sie nach zwei Wochen keine sichtbare Verbesserung feststellen.
Ihr Arzt kann Ihnen verschreiben, Protopic Salbe zweimal pro Woche anzuwenden, nachdem Ihre atopische Dermatitis verschwunden oder fast verschwunden ist (Protopic 0,03 % für Kinder und Protopic 0,1 % für Erwachsene). Protopic Salbe sollte einmal täglich, zweimal wöchentlich (z , Montag und Donnerstag) auf die normalerweise von atopischer Dermatitis betroffenen Körperregionen sollten 2-3 Tage zwischen den Anwendungen ohne Protopic-Behandlung liegen.
Wenn die Symptome wieder auftreten, verwenden Sie Protopic wieder zweimal täglich wie oben beschrieben und vereinbaren Sie einen Termin mit Ihrem Arzt, um Ihre Therapie zu überprüfen.
Überdosierung Was ist zu tun, wenn Sie zu viel Protopic® eingenommen haben?
Wenn Sie die Salbe versehentlich verschlucken
Wenn Sie die Salbe versehentlich verschlucken, wenden Sie sich umgehend an Ihren Arzt oder Apotheker.Versuchen Sie nicht, Erbrechen herbeizuführen.
Wenn Sie die Anwendung von Protopic vergessen haben
Wenn Sie vergessen haben, die Salbe zum vorgesehenen Zeitpunkt aufzutragen, wenden Sie diese an, sobald Sie sich daran erinnern, und fahren Sie dann wie verordnet fort.Wenn Sie weitere Fragen zur Anwendung von Protopic haben, wenden Sie sich an Ihren Arzt oder Apotheker.
Nebenwirkungen Was sind die Nebenwirkungen von Protopic
Wie alle Arzneimittel kann Protopic Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Sehr häufig (kann mehr als 1 von 10 Behandelten betreffen):
- Brennen und Juckreiz
Diese Symptome sind in der Regel leicht bis mittelschwer und verschwinden im Allgemeinen innerhalb einer Woche nach Beginn der Behandlung mit Protopic.
Häufig (kann bis zu 1 von 10 Behandelten betreffen):
- Rötung
- Hitzegefühl
- Schmerzen
- Erhöhte Hautempfindlichkeit (insbesondere bei Hitze und Kälte)
- Hautkribbeln
- Hautausschlag Lokale Hautinfektion unabhängig von spezifischen Ursachen, einschließlich, aber nicht beschränkt auf: entzündete oder infizierte Haarfollikel, Fieberbläschen, generalisierte Herpes-simplex-Infektionen)
- Gesichtsrötung oder Hautreizungen nach dem Konsum von alkoholischen Getränken sind ebenfalls häufige Reaktionen
Gelegentlich (kann weniger als 1 von 100 Behandelten betreffen):
- Akne
Infektionen an der Applikationsstelle wurden bei Kindern und Erwachsenen nach zweimal wöchentlicher Behandlung berichtet. Impetigo, eine oberflächliche bakterielle Hautinfektion, die normalerweise Blasen oder Wunden auf der Haut verursacht, wurde bei Kindern berichtet.
Nach der Markteinführung wurde über Rosacea (Gesichtsrötung), Pseudorosacea-Dermatitis und Ödeme an der Applikationsstelle berichtet.
Seit der Verfügbarkeit auf dem Markt hatte eine sehr kleine Anzahl von Personen, die Protopic Salbe angewendet haben, bösartige Tumoren (z. B. Lymphome, einschließlich Hautlymphome oder andere Hautkrebsarten). Ein Zusammenhang mit der Behandlung mit Protopic Salbe wurde jedoch auf Grundlage der bisher verfügbaren Daten nicht nachgewiesen oder ausgeschlossen.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem melden. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden.
Ablauf und Aufbewahrung
Bewahren Sie Protopic für Kinder unzugänglich auf.
Verwenden Sie Protopic nicht nach dem auf der Tube und dem Karton nach „Exp“ angegebenen Verfallsdatum Das Verfallsdatum bezieht sich auf den letzten Tag des Monats.
Nicht über 25 °C lagern.
Arzneimittel dürfen nicht im Abwasser oder Haushaltsabfall entsorgt werden. Fragen Sie Ihren Apotheker, wie Sie Arzneimittel, die Sie nicht mehr verwenden, entsorgen, um die Umwelt zu schützen.
Was Protopic enthält
- Der Wirkstoff ist Tacrolimus-Monohydrat. Ein Gramm Protopic 0,03% Salbe enthält 0,3 mg Tacrolimus (als Tacrolimus-Monohydrat).
- Die sonstigen Bestandteile sind weiße Vaseline, flüssiges Paraffin, Propylencarbonat, weißes Bienenwachs und festes Paraffin.
Wie Protopic aussieht und Inhalt der Packung
Protopic ist eine weiße, leicht gelbliche Salbe. Es ist in Tuben mit 10, 30 oder 60 Gramm Salbe erhältlich. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht. Protopic ist in zwei Stärken erhältlich (Protopic 0.03% und Protopic 0.1% Salbe).
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
PROTOPISCHES 0,03% ÖL
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
1 g Protopic 0,03% Salbe enthält 0,3 mg Tacrolimus als Tacrolimus-Monohydrat (0,03%).
Die vollständige Auflistung der sonstigen Bestandteile finden Sie in Abschnitt 6.1.
03.0 DARREICHUNGSFORM
Salbe.
Weiße bis leicht gelbe Salbe.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Protopic 0,03% Salbe ist angezeigt bei Erwachsenen, Jugendlichen und Kindern ab 2 Jahren.
Behandlung von Exazerbationen
Erwachsene und Jugendliche (ab 16 Jahren)
Behandlung der mittelschweren bis schweren atopischen Dermatitis bei Erwachsenen, die nicht ausreichend auf konventionelle Therapien wie topische Kortikosteroide ansprechen oder diese nicht vertragen.
Kinder und Jugendliche (ab 2 Jahren)
Behandlung der mittelschweren bis schweren atopischen Dermatitis bei Kindern, die auf konventionelle Therapien wie topische Kortikosteroide nicht angesprochen haben.
Erhaltungsbehandlung
Behandlung der mittelschweren bis schweren atopischen Dermatitis zur Vorbeugung von Exazerbationen und zur Verlängerung der exazerbationsfreien Intervalle bei Patienten mit sehr häufigen Exazerbationen (4 oder mehr Mal pro Jahr), die ein anfängliches Ansprechen auf die Behandlung von maximal 6 Wochen mit Tacrolimus-Salbe zweimal täglich (Läsionen sind verschwunden, fast verschwunden oder in leichter Form vorhanden).
04.2 Dosierung und Art der Anwendung
Die protopische Behandlung sollte von Ärzten eingeleitet werden, die Erfahrung in der Diagnose und Behandlung der atopischen Dermatitis haben.
Protopic ist in zwei Stärken erhältlich, Protopic 0.03% und Protopic 0.1% Salbe.
Dosierung
Behandlung von Exazerbationen
Protopic kann zur Kurzzeitbehandlung und zur intermittierenden Langzeitbehandlung eingesetzt werden. Die Langzeitbehandlung muss nicht kontinuierlich sein.
Die protopische Behandlung sollte beim ersten Auftreten von Anzeichen und Symptomen beginnen. Jeder betroffene Hautbereich sollte mit Protopic behandelt werden, bis die Läsionen verschwunden, fast verschwunden oder nur noch geringfügig vorhanden sind. Danach gelten die Patienten als geeignet für eine Erhaltungstherapie (siehe unten). Bei den ersten Anzeichen einer Erholung (Exazerbation) der Krankheitssymptome sollte die Behandlung wieder aufgenommen werden.
Anwendung bei Erwachsenen und Jugendlichen (ab 16 Jahren)
Die Behandlung sollte mit Protopic 0,1% zweimal täglich beginnen und sollte fortgesetzt werden, bis die Läsion verschwunden ist. Wenn die Symptome erneut auftreten, sollte die Behandlung mit Protopic 0,1% zweimal täglich wieder aufgenommen werden. Wenn es die klinischen Bedingungen zulassen, sollte versucht werden, die Häufigkeit der Anwendungen zu reduzieren oder die niedrigere Stärke, Protopic 0,03 % Salbe, zu verwenden.
Eine Besserung wird in der Regel innerhalb einer Woche nach Behandlungsbeginn beobachtet.Wenn nach zwei Behandlungswochen keine Anzeichen einer Besserung erkennbar sind, sollten andere Behandlungsoptionen in Betracht gezogen werden.
Ältere Bevölkerung
Es wurden keine spezifischen Studien an der älteren Bevölkerung durchgeführt. Die für diese Patientengruppe verfügbaren klinischen Erfahrungen lassen jedoch keine Notwendigkeit einer Dosisanpassung erkennen.
Kinder und Jugendliche
Kinder (2 Jahre und älter) sollten die niedrigste Konzentration verwenden: Protopic 0,03% Salbe.
Die Behandlung sollte bis zu drei Wochen lang zweimal täglich beginnen.
Danach sollte die Häufigkeit der Anwendungen auf einmal täglich reduziert werden, bis die Läsion verschwindet (siehe Abschnitt 4.4).
Protopic Salbe sollte bei Kindern unter 2 Jahren nicht angewendet werden, bis weitere Daten vorliegen.
Erhaltungsbehandlung
Patienten, die bis zu 6 Wochen lang auf die Behandlung mit Tacrolimus-Salbe zweimal täglich ansprechen (Läsionen sind verschwunden, fast verschwunden oder in leichter Form vorhanden), kommen für eine Erhaltungstherapie in Frage.
Erwachsene und Jugendliche (ab 16 Jahren)
Erwachsene Patienten sollten Protopic 0,1% Salbe verwenden.
Protopic Salbe sollte einmal täglich zweimal wöchentlich (z. B. Montag und Donnerstag) auf die Bereiche aufgetragen werden, die normalerweise von Neurodermitis betroffen sind, um Schübe zu verhindern.
Zwischen den Anwendungen sollten 2-3 Tage ohne Protopic-Behandlung vergehen.
Nach 12-monatiger Behandlung sollte der Arzt den Zustand des Patienten neu bewerten, um zu entscheiden, ob die Erhaltungstherapie über 12 Monate hinaus fortgesetzt werden soll, wenn keine Daten zur Sicherheit der Erhaltungstherapie vorliegen.
Bei erneuten Anzeichen einer Exazerbation sollte die Behandlung zweimal täglich wieder aufgenommen werden (siehe vorheriger Abschnitt zur Behandlung von Exazerbationen).
Ältere Bevölkerung
Bei der älteren Bevölkerung wurden keine spezifischen Studien durchgeführt (siehe vorheriger Abschnitt zur Behandlung von Exazerbationen).
Kinder und Jugendliche
Kinder (2 Jahre und älter) sollten die niedrigste Konzentration verwenden: Protopic 0,03% Salbe.
Protopic Salbe sollte einmal täglich zweimal pro Woche (zum Beispiel Montag und Donnerstag) auf die Bereiche aufgetragen werden, die normalerweise von atopischer Dermatitis betroffen sind, um ein Fortschreiten zum Aufflammen zu verhindern. Zwischen den Anwendungen sollten 2-3 Tage ohne Protopic-Behandlung vergehen.
Die Beurteilung des Zustands des Kindes nach 12-monatiger Behandlung sollte das Absetzen der Behandlung umfassen, um die Notwendigkeit einer Fortsetzung dieses Behandlungsschemas festzustellen und den Krankheitsverlauf zu beurteilen.
Protopic Salbe sollte bei Kindern unter 2 Jahren nicht angewendet werden, bis weitere Daten vorliegen.
Art der Verabreichung
Eine dünne Schicht Protopic Salbe sollte auf die betroffenen oder normalerweise betroffenen Hautpartien aufgetragen werden.
Protopic Salbe kann auf alle Körperteile, einschließlich Gesicht, Hals und Beugezonen, mit Ausnahme der Schleimhäute, aufgetragen werden. Protopic Salbe sollte nicht mit Okklusivverbänden aufgetragen werden, da zu dieser Art der Anwendung keine Studien durchgeführt wurden (siehe Abschnitt 4.4).
04.3 Kontraindikationen
Überempfindlichkeit gegen den Wirkstoff, gegen Makrolide im Allgemeinen oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Während der Anwendung von Protopic Salbe sollte eine übermäßige Sonneneinstrahlung auf die Haut reduziert und die Verwendung von ultraviolettem (UV) Licht, das von Solarien emittiert wird, und einer UVB- oder UVA-Therapie in Kombination mit Psoralenen (PUVA) vermieden werden (siehe Abschnitt 5.3). Der Arzt sollte den Patienten über eine geeignete Sonnenschutzmethode beraten, wie z. Protopic Salbe sollte nicht auf Läsionen aufgetragen werden, die als potenziell maligne oder prämaligne angesehen werden.
Die Entwicklung anderer Veränderungen als bestehender Ekzeme innerhalb des behandelten Bereichs sollte vom Arzt überprüft werden.
Die Anwendung von Tacrolimus-Salbe wird bei Patienten mit Hautbarrieredefekten wie Netherton-Syndrom, lamellarer Ichthyose, generalisierter Erythrodermie oder Graft-versus-Host-Reaktion nicht empfohlen. Diese Hauterkrankungen können die systemische Resorption von Tacrolimus erhöhen. Die orale Verabreichung von Tacrolimus zur Behandlung dieser Hauterkrankungen wird ebenfalls nicht empfohlen. Nach der Markteinführung wurde über erhöhte Tacrolimus-Blutspiegel bei Vorliegen der oben genannten Erkrankungen berichtet . .
Vorsicht ist geboten, wenn Protopic bei Patienten mit ausgedehnter Hautbeteiligung über einen längeren Zeitraum angewendet wird, insbesondere bei Kindern (siehe Abschnitt 4.2). Patienten, insbesondere pädiatrische Patienten, sollten während der Behandlung mit Protopic ständig neu untersucht werden, um das Ansprechen auf die Behandlung zu beurteilen und zu beurteilen, ob eine Fortsetzung der Behandlung erforderlich ist.
Bei pädiatrischen Patienten sollte diese Neubeurteilung nach 12 Monaten das Absetzen der Behandlung mit Protopic beinhalten (siehe Abschnitt 4.2).
Das Potenzial einer lokalen Immunsuppression (die zu Hautinfektionen oder Krebs führt) ist auf lange Sicht (d. h. über mehrere Jahre) nicht bekannt (siehe Abschnitt 5.1).
Protopic enthält den Wirkstoff Tacrolimus, einen Calcineurin-Inhibitor. Bei Transplantationspatienten wurde eine längere systemische Exposition gegenüber intensiver Immunsuppression nach systemischer Verabreichung von Calcineurin-Inhibitoren mit einem erhöhten Risiko für die Entwicklung von Lymphomen und bösartigen Hauterkrankungen in Verbindung gebracht. Bei Patienten, die Tacrolimus-Salbe einnahmen, wurden Fälle von malignen Erkrankungen, einschließlich kutaner Neoplasien (z. B. kutane T-Zell-Lymphome) und anderer Arten von Lymphomen sowie Hautkarzinomen berichtet (siehe Abschnitt 4.8). Protopic darf nicht bei Patienten mit angeborenen oder erworbenen Immundefekten oder bei Patienten, die sich einer Therapie unterziehen, die eine Immunsuppression verursacht, angewendet werden.
Mit Protopic behandelte Patienten mit atopischer Dermatitis zeigten keine signifikanten systemischen Konzentrationen von Tacrolimus.
In klinischen Studien berichtete Lymphadenopathien waren gelegentlich (0,8%). Die meisten dieser Fälle standen im Zusammenhang mit Infektionen (Haut, Atemwege, Zähne) und wurden mit einer "geeigneten Antibiotikatherapie" behoben. Transplantationspatienten, die mit einer immunsuppressiven Therapie (z Lymphadenopathie sollte überwacht werden, um sicherzustellen, dass die Lymphadenopathien zurückgehen. Lymphadenopathie, die zu Beginn der Therapie vorhanden war, sollte beurteilt und überwacht werden. In Ermangelung einer eindeutigen Ätiologie der Lymphadenopathie oder bei Vorliegen einer akuten infektiösen Mononukleose sollte ein Absetzen von Protopic erwogen werden.
Die Wirkung einer Behandlung mit Protopic Salbe auf die Entwicklung des Immunsystems von Kindern unter 2 Jahren ist nicht erwiesen (siehe Abschnitt 4.1).
Protopic Salbe wurde nicht auf ihre Sicherheit und Wirksamkeit bei der Behandlung von infizierter atopischer Dermatitis untersucht. Vor Beginn der Behandlung mit Protopic Salbe müssen die infizierten Stellen behandelt werden. Patienten mit atopischer Dermatitis sind prädisponiert für oberflächliche Hautinfektionen. Die Behandlung mit Protopic kann mit einem erhöhten Risiko für Follikulitis und Herpesvirusinfektionen (Herpes-simplex-Dermatitis [Ekzem herpeticus], Herpes simplex [Fieberbläschen], Kaposi-varicelliformer Ausschlag) verbunden sein (siehe Abschnitt 4.8). Bei Vorliegen dieser Infektionen sollte das mit der Anwendung von Protopic verbundene Risiko-Nutzen-Verhältnis abgewogen werden.
Emollientien können in den 2 Stunden vor oder nach der Anwendung von Protopic Salbe nicht auf dieselbe Stelle aufgetragen werden Die gleichzeitige Anwendung anderer topischer Präparate wurde nicht untersucht. Es liegen keine Erfahrungen mit der gleichzeitigen Anwendung von systemischen Steroiden oder Immunsuppressiva vor.
Kontakt mit Augen und Schleimhäuten sollte vermieden werden. Wenn es versehentlich auf diese Bereiche aufgetragen wird, sollte der Bereich sorgfältig gereinigt und / oder mit Wasser abgespült werden.
Die Anwendung von Protopic Salbe bei Patienten mit Okklusivverbänden wurde nicht untersucht Die Anwendung von Okklusivverbänden wird nicht empfohlen.
Wie bei allen topischen Arzneimitteln sollten sich die Patienten nach der Anwendung die Hände waschen, es sei denn, die Hände befinden sich ebenfalls im zu behandelnden Bereich.
Tacrolimus wird weitgehend in der Leber metabolisiert und obwohl die Blutkonzentrationen nach topischer Therapie niedrig sind, sollte die Salbe bei Patienten mit Leberfunktionsstörung mit Vorsicht angewendet werden (siehe Abschnitt 5.2).
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Es wurden keine Studien zu topischen Arzneimittelwechselwirkungen mit Tacrolimus-Salbe durchgeführt.
Tacrolimus wird in der menschlichen Haut nicht metabolisiert; dies weist darauf hin, dass es keine potenziellen perkutanen Wechselwirkungen gibt, die den Metabolismus von Tacrolimus selbst beeinflussen könnten.
Tacrolimus wird, sofern systemisch verfügbar, durch das hepatische Cytochrom P450 3A4 (CYP3A4) metabolisiert. Die systemische Exposition nach topischer Anwendung von Tacrolimus-Salbe (Erythromycin, Itraconazol, Ketoconazol und Diltiazem) ist bei Patienten mit Volkskrankheit und/oder erythrodermaler Erkrankung mit Vorsicht zu genießen.
Kinder und Jugendliche
Mit dem Protein-Konjugatimpfstoff wurde eine Wechselwirkungsstudie gegen die Untergruppe C der Meningokokkenbei Kindern im Alter von 2 bis 11 Jahren. Es gab keine Auswirkungen auf die unmittelbare Reaktion auf den Impfstoff, auf die Bildung des Immungedächtnisses oder auf die zellvermittelte und humorale Immunität (siehe Abschnitt 5.1).
04.6 Schwangerschaft und Stillzeit
Fruchtbarkeit
Zur Fertilität liegen keine Daten vor.
Schwangerschaft
Es liegen keine ausreichenden Daten zur Anwendung von Tacrolimus-Salbe bei Schwangeren vor. Tierexperimentelle Studien haben eine Reproduktionstoxizität nach systemischer Anwendung gezeigt (siehe Abschnitt 5.3). Das potenzielle Risiko für den Menschen ist nicht bekannt.
Protopic Salbe sollte während der Schwangerschaft nicht angewendet werden, es sei denn, dies ist unbedingt erforderlich.
Fütterungszeit
Humandaten weisen darauf hin, dass Tacrolimus nach systemischer Anwendung in die Muttermilch übergeht.Obwohl klinische Daten gezeigt haben, dass die systemische Exposition durch die Anwendung von Tacrolimus-Salbe minimal ist, wird das Stillen nicht empfohlen.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Protopic Salbe hat keinen oder einen zu vernachlässigenden Einfluss auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen.
04.8 Nebenwirkungen
Während klinischer Studien traten bei ca. 50 % der Patienten Hautreizungen im Anwendungsbereich als Nebenwirkung auf. Brennen und Juckreiz sind sehr häufig, in der Regel leicht bis mittelschwer und neigen dazu, innerhalb einer Woche nach Behandlungsbeginn abzuklingen. Eine weitere häufige unerwünschte Hautreizungsreaktion ist Erythem. Sie wurden ebenfalls häufig beobachtet Hitzegefühl, Schmerzen, Parästhesie und Hautausschlag Häufig ist eine „Intoleranz“ gegenüber Alkohol (Gesichtsrötung oder Hautreizung nach dem Genuss alkoholischer Getränke).
Das Risiko für Follikulitis, Akne und Herpesvirusinfektionen könnte steigen.
Nebenwirkungen, von denen vermutet wird, dass sie mit der Behandlung in Zusammenhang stehen, sind unten aufgelistet und nach Organ- und Systemklassifizierung kategorisiert. Häufigkeiten sind definiert als sehr häufig (≥1 / 10), häufig (≥1 / 100,
* Nebenwirkungen wurden während der Überwachung nach Markteinführung berichtet.
Nach der Vermarktung
Bei Patienten, die Tacrolimus-Salbe einnahmen, wurden Fälle von malignen Erkrankungen, einschließlich kutaner Formen (z. B. kutane T-Zell-Lymphome) und anderer Arten von Lymphomen und Hautkarzinomen, berichtet (siehe Abschnitt 4.4).
Erhaltungsbehandlung
In einer Erhaltungsstudie (zweimal wöchentliche Behandlung) bei Erwachsenen und Kindern mit mittelschwerer und schwerer atopischer Dermatitis traten die folgenden Nebenwirkungen häufiger auf als in der Kontrollgruppe: Impetigo an der Applikationsstelle (7, 7 % bei Kindern) und Applikations- Infektionen an den Stellen (6,4 % bei Kindern und 6,3 % bei Erwachsenen).
Kinder und Jugendliche
Die Häufigkeit, Art und Schwere der Nebenwirkungen bei Kindern ähneln denen, die für Erwachsene berichtet wurden.
Meldung von vermuteten Nebenwirkungen
Die Meldung vermuteter Nebenwirkungen, die nach der Zulassung des Arzneimittels aufgetreten sind, ist wichtig, da sie eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen werden gebeten, jeden Verdachtsfall einer Nebenwirkung über das nationale Meldesystem zu melden. in „Anhang V .
04.9 Überdosierung
Eine Überdosierung bei topischer Anwendung ist unwahrscheinlich.
Bei Verschlucken können allgemeine unterstützende Maßnahmen erforderlich sein, einschließlich Überwachung der Vitalzeichen und Beobachtung des klinischen Status Aufgrund der Beschaffenheit des Salbenträgers wird die Einleitung von Erbrechen und Magenspülung nicht empfohlen.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: andere Dermatologika. ATC-Code: D11AH01.
Wirkmechanismus und pharmakodynamische Wirkungen
Der Wirkungsmechanismus von Tacrolimus bei atopischer Dermatitis ist nicht vollständig geklärt.Die folgenden Wirkungsmechanismen wurden beobachtet, ihre klinische Bedeutung bei atopischer Dermatitis ist jedoch nicht bekannt.
Durch seine Bindung an ein spezifisches zytoplasmatisches Immunophyllin (FKBP12) hemmt Tacrolimus die kalziumabhängigen Signalwege in T-Lymphozyten und verhindert so die Transkription und Synthese von IL-2, IL-3, IL-4, IL-5 und anderen Zytokinen wie z als GM-CSF, TNF-α und IFN-γ.
In-vitro, in Langerhans-Zellen, die aus gesunder menschlicher Haut isoliert wurden, reduziert Tacrolimus die stimulierende Aktivität gegenüber T-Zellen.Tacrolimus hemmt nachweislich die Freisetzung von Entzündungsmediatoren aus kutanen Mastzellen, Basophilen und Eosinophilen.
Bei Tieren unterdrückte Tacrolimus-Salbe entzündliche Reaktionen in experimentellen und spontanen Dermatitis-Modellen, ähnlich der atopischen Dermatitis beim Menschen. Tacrolimus-Salbe reduzierte die Hautdicke nicht und verursachte bei Tieren keine Hautatrophie.
Bei Patienten mit atopischer Dermatitis ist die Verbesserung der Hautläsionen während der Behandlung mit Tacrolimus-Salbe mit einer verminderten Expression von Fc-Rezeptoren auf Langerhans-Zellen und einer Verringerung ihrer hyperstimulatorischen Aktivität gegenüber T-Zellen verbunden.Tacrolimus-Salbe hat keinen Einfluss auf die Synthese von Kollagen im Mann.
Klinische Wirksamkeit und Sicherheit
Protopic wurde in klinischen Studien der Phasen I bis III bei mehr als 18.500 Patienten, die mit Tacrolimus-Salbe behandelt wurden, auf Wirksamkeit und Sicherheit untersucht.
In einer randomisierten, doppelblinden, 6-monatigen Studie wurde Tacrolimus-Salbe 0,1 % zweimal täglich bei Erwachsenen mit mittelschwerer bis schwerer atopischer Dermatitis aufgetragen und mit einer topischen kortikosteroidbasierten Behandlung (0,1 % Hydrocortisonbutyrat an Rumpf und Gliedmaßen, 1 % Hydrocortisonacetat an Gesicht und Hals). Der primäre Endpunkt war der Grad des Ansprechens nach drei Monaten, definiert als der Prozentsatz der Patienten, die in Monat 3 gegenüber dem Ausgangswert eine Verbesserung des mEASI (Modified Index of Eczema Severity and Area) um mindestens 60 % aufwiesen. Der Grad des Ansprechens in der 0,1%-Tacrolimus-Gruppe (71,6%) war signifikant höher als in der topischen Kortikosteroid-Gruppe (50,8%; p
Tabelle 1 Wirksamkeit nach 3 Monaten
§ Behandlung mit topischen Kortikosteroiden = 0,1% Hydrocortisonbutyrat an Rumpf und Extremitäten, 1% Hydrocortisonacetat an Gesicht und Hals
§ § höhere Werte = größere Verbesserung
Häufigkeit und Art der meisten Nebenwirkungen waren in den beiden Behandlungsgruppen ähnlich: Hautbrennen, Herpes simplex, Alkoholintoleranz (Gesichtsrötung oder Hautreizung nach Alkoholkonsum), Kribbeln, Hyperästhesie, Akne und Pilzdermatitis traten häufiger auf die Tacrolimus-Gruppe. Im Studienverlauf gab es in keiner der Behandlungsgruppen klinisch relevante Veränderungen der Laborwerte oder Vitalparameter.
In der zweiten Studie wurden Kinder im Alter von 2 bis 15 Jahren mit mittelschwerer bis schwerer atopischer Dermatitis drei Wochen lang zweimal täglich mit 0,03 % Tacrolimussalbe, 0,1 % Tacrolimussalbe oder 1 % Hydrocortisonacetatsalbe behandelt. Der primäre Endpunkt während der gesamten Studie war die mittlere AUC (Fläche unter der Kurve) als Prozentsatz des mEASI-Scores vom Ausgangswert. Die Ergebnisse dieser multizentrischen, doppelblinden, randomisierten Studie zeigten, dass Tacrolimus-Salbe 0,03% und 0,1% signifikant wirksamer ist (p
Tabelle 2 Wirksamkeit in der dritten Woche
§ niedrigere Werte = größere Verbesserung
Die Inzidenz lokaler Hautverbrennungen war in den Tacrolimus-Gruppen höher als in der Hydrocortison-Gruppe. Der Pruritus nahm in den Tacrolimus-Gruppen mit der Zeit ab, jedoch nicht in der Hydrocortison-Gruppe. Es gab keine relevanten klinischen Veränderungen der Labor- oder Vitalparameterwerte in beiden Behandlungsgruppe im Verlauf der Studie.
Das Ziel der dritten multizentrischen, doppelblinden, randomisierten Studie war die Bewertung der Wirksamkeit und Sicherheit von Tacrolimus-Salbe 0,03 % ein- oder zweimal täglich im Vergleich zur zweimal täglichen Anwendung von Hydrocortisonacetat-Salbe 1 % bei Kindern mit mittelschwerer bis schwerer atopischer Dermatitis Die Behandlungsdauer betrug mehr als drei Wochen.
Tabelle 3 Wirksamkeit in der dritten Woche
§ höhere Werte = größere Verbesserung
Der primäre Endpunkt war definiert als die prozentuale Abnahme des mEASI vom Ausgangswert bis zum Ende der Behandlung Eine statistisch signifikante Verbesserung wurde mit Tacrolimus-Salbe 0,03 % ein- oder zweimal täglich im Vergleich zu Hydrocortisonacetat-Salbe zweimal täglich beobachtet (p
In der vierten offenen Langzeit-Sicherheitsstudie erhielten etwa 800 Patienten (Alter ≥ 2 Jahre) bis zu vier Jahre lang Tacrolimus-Salbe 0,1 %, entweder intermittierend oder kontinuierlich, wobei 300 Patienten mindestens drei Jahre lang behandelt wurden und 79 Patienten, die mindestens 42 Monate lang behandelt wurden. Basierend auf der Veränderung des EASI-Scores und der betroffenen Körperregion gegenüber dem Ausgangswert zeigten Patienten unabhängig vom Alter zu allen folgenden Zeitpunkten eine Verbesserung ihrer atopischen Dermatitis. Darüber hinaus gab es während der gesamten Dauer der klinischen Studie keine Hinweise auf einen Wirksamkeitsverlust.
Die Gesamtinzidenz unerwünschter Ereignisse nahm im Verlauf der Studie bei allen Patienten unabhängig vom Alter tendenziell ab. Die drei am häufigsten berichteten Nebenwirkungen waren grippeähnliche Symptome (Erkältung, Erkältung, Grippe, Infektionen der oberen Atemwege usw.), Juckreiz und Brennen der Haut.In dieser Langzeitstudie wurden keine unerwünschten Ereignisse beobachtet, die nicht in Kurzzeitstudien berichtet und/oder in früheren Studien beobachtet wurden.
Die Wirksamkeit und Sicherheit von Tacrolimus-Salbe bei der Erhaltungstherapie von leichter bis schwerer atopischer Dermatitis wurde bei 524 Patienten in zwei multizentrischen klinischen Phase-III-Studien mit ähnlichem Design bei erwachsenen Patienten (≥ 16 Jahre) bzw. bei erwachsenen Patienten untersucht. 2-15 Jahre).
In beiden Studien durchliefen Patienten mit fortbestehender Erkrankung eine Open-Label-Periode (OLP), während der betroffene Läsionen bis zu 6 Wochen lang zweimal täglich mit Tacrolimus-Salbe behandelt wurden, bis die Besserung einen vorher festgelegten Wert erreichte (Investigator's Global Assessment - IGA ≤ 2, d Erwachsene, 0,03 % für Kinder) oder Fahrzeug einmal täglich, zweimal wöchentlich, montags und donnerstags.
Beim Auftreten eines Krankheitsschubs wurden die Patienten bis zu 6 Wochen lang zweimal täglich mit Tacrolimus-Salbe unverpackt behandelt, bis der IGA-Score auf ≤2 zurückgekehrt war.
Das primäre Ziel in beiden Studien war es, die Anzahl der Krankheitsexazerbationen zu bestimmen, die während der DCP-Phase eine „erhebliche therapeutische Intervention“ erforderten, definiert als eine Exazerbation mit einem IGA von 3–5 (d. h. mittelschwere, schwere und sehr schwere Erkrankung). am ersten Tag der Exazerbation, die eine Behandlung von mehr als 7 Tagen erforderte. Beide Studien zeigten einen signifikanten Nutzen bei einer zweimal wöchentlichen Behandlung mit Tacrolimus-Salbe gegenüber den wichtigsten primären und sekundären Endpunkten über einen Zeitraum von 12 Monaten bei einer Patientenpopulation mit leichter bis schwerer atopischer Dermatitis In einer Populations-Subanalyse von Patienten mit mittelschwerer bis schwerer atopischer Dermatitis blieben diese Unterschiede statistisch signifikant (Tabelle 4) In diesen Studien wurden keine Ereignisse beobachtet.
Tabelle 4 Wirksamkeit (mittlere bis schwere Subpopulation)
DE: Exazerbation der Krankheit
P.
Eine 7-monatige, doppelblinde, randomisierte Studie wurde in Parallelgruppen von pädiatrischen Patienten (2-11 Jahre) mit mittelschwerer bis schwerer atopischer Dermatitis durchgeführt. In einem Arm wurden die Patienten 3 Wochen lang zweimal täglich mit Protopic 0,03 % Salbe (n = 121) und dann einmal täglich behandelt, bis die Läsionen verschwanden. Im Kontrollarm wurden die Patienten 2 Wochen lang zweimal täglich mit 1 % Hydrocortisonacetat (HA)-Salbe für Kopf und Hals und 0,1 % Hydrocortisonbutyrat-Salbe für Rumpf und Gliedmaßen (n = 111) und dann zweimal täglich mit HA behandelt Betroffene Bereiche. Während dieser Zeit erhielten alle Patienten und Kontrollpersonen (n = 44) eine Grundimmunisierung und eine Auffrischimpfung mit einem proteinkonjugierten Impfstoff gegen Untergruppe C der Meningokokken.
Der primäre Endpunkt der Studie war die Ansprechrate auf die Impfung, definiert als der Prozentsatz der Patienten mit einem bakteriziden Antikörper (SBA)-Titer im Serum von ≥ 8 bei der Visite in Woche 5. Die „Antwortratenanalyse in Woche 5 zeigte eine“ Äquivalenz zwischen den Behandlungen Gruppen (Hydrocortison 98,3%, Tacrolimus-Salbe 95,4%; 7-11 Jahre: 100% in beiden Armen) Ergebnisse in der Kontrollgruppe waren ähnlich.
Das primäre Ansprechen auf die Impfung wurde nicht beeinflusst.
05.2 Pharmakokinetische Eigenschaften
Klinische Daten haben gezeigt, dass die Tacrolimus-Konzentrationen im systemischen Kreislauf nach topischer Anwendung minimal und, wenn messbar, vorübergehend sind.
Absorption
Daten von gesunden Freiwilligen weisen darauf hin, dass nach einmaliger oder wiederholter topischer Anwendung von Tacrolimussalbe eine geringe oder keine systemische Exposition gegenüber Tacrolimus besteht.
Die meisten Patienten (Erwachsene und Kinder), die wegen atopischer Dermatitis mit einer oder mehreren Anwendungen von Tacrolimus-Salbe (0,03 - 0,1 %) behandelt wurden, und Säuglinge ab 5 Monaten, die mit Tacrolimus-Salbe (0, 03 %) behandelt wurden, hatten Blutkonzentrationen auf der behandelten Körperoberfläche, die systemische Exposition (dh AUC) von Tacrolimus von Protopic ist etwa 30-mal niedriger als bei einer oralen immunsuppressiven Dosis bei Leber- oder Nierentransplantationspatienten Die niedrigste Blutkonzentration von Tacrolimus, bei der eine systemische Wirkung beobachtet werden kann, ist unbekannt.
Es gab keine Hinweise auf eine systemische Akkumulation von Tacrolimus bei Patienten (Erwachsene und Kinder), die über einen längeren Zeitraum (bis zu einem Jahr) mit Tacrolimus-Salbe behandelt wurden.
Verteilung
Aufgrund der geringen systemischen Exposition von Tacrolimus-Salbe wird die hohe Bindung von Tacrolimus (> 98,8 %) an Plasmaproteine als klinisch nicht relevant erachtet.
Nach topischer Anwendung von Tacrolimus-Salbe wird Tacrolimus selektiv mit minimaler Diffusion in den systemischen Kreislauf an die Haut abgegeben.
Stoffwechsel
Es wurde kein Metabolismus von Tacrolimus durch die menschliche Haut festgestellt. Systemisch verfügbares Tacrolimus wird überwiegend in der Leber durch CYP3A4 metabolisiert.
Beseitigung
Bei intravenöser Verabreichung erwies sich Tacrolimus als ein Medikament mit langsamer Eliminationsrate.
Die mittlere Körperfreiheit beträgt ca. 2,25 l/h. Die hepatische Elimination von systemisch verfügbarem Tacrolimus kann bei Patienten mit schwerer Leberfunktionsstörung oder bei Patienten, die gleichzeitig mit Arzneimitteln behandelt werden, die starke CYP3A4-Inhibitoren sind, verringert sein.
Nach wiederholter lokaler Anwendung der Salbe wurde die mittlere Halbwertszeit von Tacrolimus bei Erwachsenen auf 75 Stunden und bei Kindern auf 65 Stunden geschätzt.
Kinder und Jugendliche
Die Pharmakokinetik von Tacrolimus nach topischer Anwendung ist ähnlich wie bei Erwachsenen, mit minimaler systemischer Exposition und ohne Anzeichen einer Akkumulation (siehe oben).
05.3 Präklinische Sicherheitsdaten
Toxizität nach wiederholter Behandlung und lokale Verträglichkeit
Es wurde festgestellt, dass die wiederholte topische Anwendung von Tacrolimus-Salbe oder ihrem Vehikel bei Ratten, Kaninchen und Miniaturschweinen mit leichten Hautveränderungen wie Erythem, Ödemen und Papeln einhergeht.
Bei Ratten führte die topische Langzeitbehandlung mit Tacrolimus zu einem Zustand systemischer Toxizität, der zu Veränderungen in den Nieren, der Bauchspeicheldrüse, den Augen und dem Nervensystem führte. Die Veränderungen sind auf die hohe Exposition von Nagetieren aufgrund der hohen transdermalen Absorption von Tacrolimus zurückzuführen. Die einzige systemische Variation, die bei Zwergschweinen für hohe Salbenkonzentrationen (3 %) beobachtet wurde, war eine etwas geringere Gewichtszunahme bei den Weibchen.
Kaninchen erwiesen sich als besonders empfindlich gegenüber der intravenösen Verabreichung von Tacrolimus, da sie reversible kardiotoxische Wirkungen zeigten.
Mutagenität
Die Tests in vitro und in vivo nicht auf ein genotoxisches Potenzial von Tacrolimus hin.
Karzinogenität
Systemische Karzinogenitätsstudien an Mäusen (18 Monate) und Ratten (24 Monate) ergaben keine Hinweise auf ein karzinogenes Potenzial von Tacrolimus.
In der 24 Monate dauernden dermalen Kanzerogenitätsstudie an Mäusen unter Anwendung von 0,1 % Salbe traten keine Hauttumore auf, in derselben Studie wurde eine erhöhte Inzidenz von Lymphomen beobachtet, verbunden mit hoher systemischer Exposition.
Im Rahmen einer Photokanzerogenitätsstudie wurden haarlose Albino-Mäuse chronisch mit Tacrolimus-Salbe und UV-Strahlung behandelt. Es ist nicht klar, ob die Wirkung von Tacrolimus auf einer systemischen Immunsuppression oder einer lokalen Wirkung beruht. Ein Risiko für den Menschen kann nicht vollständig ausgeschlossen werden, da das Potenzial einer lokalen Immunsuppression bei Langzeitanwendung von Tacrolimus-Salbe nicht bekannt ist.
Reproduktionstoxizität
Embryo-/fetale Toxizität wurde bei Ratten und Kaninchen beobachtet, jedoch nur bei Dosen, die eine signifikante maternale Toxizität verursachten. Bei männlichen Ratten wurde bei hohen subkutanen Tacrolimus-Dosen eine verminderte Spermienfunktion festgestellt.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
Weiße Vaseline; Flüssiges paraffin; Propylencarbonat; weißes Bienenwachs; festes Paraffin.
06.2 Inkompatibilität
Nicht relevant.
06.3 Gültigkeitsdauer
3 Jahre.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 25 °C lagern.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
Laminierte Tube mit Innenfutter aus Polyethylen niedriger Dichte, verschlossen mit weißem Polypropylen-Schraubverschluss.
Packungen mit 10 g, 30 g und 60 g. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht.
06.6 Gebrauchs- und Handhabungshinweise
Keine besonderen Anweisungen.
Nicht verwendete Arzneimittel und Abfälle aus diesem Arzneimittel müssen gemäß den örtlichen Vorschriften entsorgt werden.
07.0 INHABER DER MARKETING-ERLAUBNIS
Astellas Pharma Europe B.V. - Sylviusweg 62, 2333 BE Leiden - Niederlande
08.0 NUMMER DER MARKETING-ERLAUBNIS
EU / 02.01.001 Protopic 0.03% - AIC: 035575012
EU / 02.01.002 Protopic 0.03% - AIC: 035575024
EU / 02.01.005 Protopic 0.03% - AIC: 035575051
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Datum der Erstzulassung: 28.02.2002
Verlängerungsdatum: 20.11.2006