Einführung
Wie im einleitenden Artikel eingehend analysiert, ist das Papillomavirus der Protagonist von Hautwunden von vernachlässigbarem Ausmaß, wie Warzen, und ist gleichzeitig an der Manifestation schrecklicher Tumorläsionen, wie z Uterus. In dieser Diskussion wird die Aufmerksamkeit auf die Art der Ansteckung, die Folgen und die möglichen medizinischen Behandlungen zur Entfernung des Papillomavirus gerichtet.
Infektion mit Papillomviren
Um eine Infektion zu erzeugen, muss das humane Papillomavirus in eine epitheliale Stammzelle eindringen, die sich auf der Basalmembran befindet; wahrscheinlich wird der Eintritt des Papillomavirus in die Zelle durch die Bindung an einen Oberflächenrezeptor begünstigt, der jedoch noch nicht sicher identifiziert wurde.
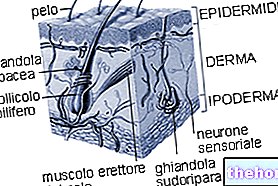
Einerseits hat das Papillomavirus eine „hohe Affinität zu Epithelzellen“ in Differenzierung von Haut und Schleimhäuten hingegen hat HPV einen eingeschränkten Tropismus für die Zellen, die das mehrschichtige Plattenepithel bilden: Einmal in den Zellkern eingedrungen, ist das Papillomvirus in der Lage, den normalen Zellzyklus der infizierten Zelle zu verändern; Es wird beobachtet, dass sich das Papillomavirus in den meisten Fällen bevorzugt innerhalb der körnigen Schicht der Haut vermehrt.
Durch die Abschuppung der differenzierten und oberflächlichen Schichten der Haut und Schleimhäute kann das Virus auf andere Personen übertragen werden.
Das Papillomavirus wird normalerweise durch sexuellen Kontakt übertragen; Es muss jedoch betont werden, dass sich das Virus auch auf der Ebene des Penisschafts, des Damms und der Leistengegend vermehrt: Aus diesem Grund reichen Kondome oft nicht aus, um den (gesunden) Partner nach dem Geschlechtsverkehr mit einer infizierten Person vor einer Ansteckung zu schützen oder Träger.
Denken Sie daran, dass bei gesunden Frauen mit einem effizienten Immunsystem die HPV-Infektion oft im Keim erstickt wird: Tatsächlich verhindert das körpereigene Abwehrsystem, dass das Virus Schaden anrichtet. Bei einigen Patienten bleibt das Virus jedoch viele Jahre stumm und kann unter günstigen Bedingungen die Umwandlung "normaler" Zellen (insbesondere der oberflächlichen des Gebärmutterhalses) in verrückte und krebsartige Zellen induzieren.
HPV und Gebärmutterhalskrebs
Die Gründe, warum manche Frauen nach einer Exposition gegenüber dem Papillomavirus an Krebs erkranken, sind noch nicht so offensichtlich und unmittelbar: Die Leistungsfähigkeit des Immunsystems ist eindeutig ein grundlegendes Element, um das Risiko einer malignen Entartung zu minimieren. Es wurden jedoch einige Risikofaktoren identifiziert, die die Wahrscheinlichkeit einer Progression der oberflächlichen Läsionen des Papillomavirus bis hin zur Entwicklung von Krebs (zervikale intraepitheliale Neoplasie) zu erhöhen scheinen: Aus einer amerikanischen Studie geht hervor, dass Frauen Raucher sind doppelt so häufig wie Nichtraucher an Gebärmutterhalskrebs zu erkranken.Es ist jedoch vorstellbar, dass einige HPV-Stämme aggressiver sind als andere, sodass sie sehr leicht Krebs auslösen können.
Es scheint, dass selbst die längere Verabreichung von Antibabypillen, das gleichzeitige Vorliegen anderer Geschlechtskrankheiten und eine Schwangerschaft die Frau in gewisser Weise einem größeren Risiko für eine bösartige Entwicklung der Läsion aussetzen können.
Infektionen mit Papillomaviren (HPV)
Probleme beim Abspielen des Videos? Laden Sie das Video von youtube neu.
- Gehe zur Videoseite
- Gehe zu Wellness-Destination
- Schau dir das Video auf youtube an
HPV und gutartige Läsionen
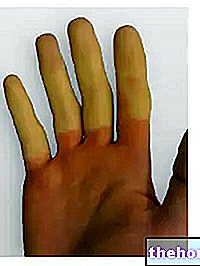
Warzen sind die häufigsten, glücklicherweise gutartigen Hautläsionen, die durch das Papillomavirus verursacht werden: Dies sind warzenartige Wucherungen, die nach Kontakt mit einer Warze einer anderen Person bevorzugt Hände, Füße und Genitalien infizieren.Die Duschen , feuchte und überfüllte Umgebungen da hohe Temperaturen und Luftfeuchtigkeit Elemente sind, die die Vermehrung und Vermehrung des Papillomavirus begünstigen.
Durch das Papillomavirus verursachte Warzen werden unterteilt in:
- Spitzwarzen: Ausdruck einer sexuell übertragbaren „genitalen HPV-Infektion. Bei Männern treten Warzen bevorzugt in der Eichel, dem Harnröhrengang, dem Frenulum, dem Penisschaft und dem Balano-Präputial-Sulcus auf, bei der Frau hingegen die am stärksten beteiligt sind die Vulva, der Gebärmutterhals und die Vagina. Meistens sind Warzen asymptomatisch, obwohl einige Varianten Brennen, Juckreiz und lokale Reizung verursachen.
- Häufige Warzen: Durch das Papillomavirus ausgelöste Hautläsionen haben im Allgemeinen eine unregelmäßige Form und verlaufen oft (aber nicht immer) asymptomatisch.
- Plantarwarzen: Diese durch das HPV-Virus verursachten Warzen sind typisch für die Fußsohle und werden in Schwimmbädern und Fitnessstudios leicht übertragen.
- Flachwarzen: erhabene Warzenläsionen: Das Papillomavirus, das Hände, Füße, Gesicht und Beine infiziert, kann diese Hautschäden verursachen, die in kurzer Zeit verschwinden.
Diagnose
Der diagnostische Ansatz zur Überwachung und Kontrolle der HPV-Infektion sowie der durch sie verursachten Läsionen basiert im Wesentlichen auf der klinischen Untersuchung, dem Pap-Abstrich, der Kolposkopie und der molekularen Untersuchung (HPV-DNA).
Die Beobachtung der Läsion durch ein fachkundiges Auge ist unerlässlich, um eine noch so ungefähre Diagnose der Infektion zu stellen: Bei weiblichen Genitalwarzen ist eine gynäkologische Untersuchung unerlässlich, deren Diagnose gegebenenfalls durch das "kolposkopische" Untersuchung", um eine vergrößerte und genauere Ansicht des Gebärmutterhalses zu erhalten.
Bei zweifelhafter oder unsicherer Diagnose wird empfohlen, mit einer spezifischen Biopsie fortzufahren.
Der molekulare Test, auch HPV-DNA-Test genannt, stellt fest, ob das virale Genom vorhanden ist oder nicht, noch bevor die Gebärmutterhalszellen Tumoranomalien entwickeln.
Nicht zuletzt der PAP-Test, der heute bei den meisten gynäkologischen Untersuchungen gängige Praxis ist: Es handelt sich um eine zytologische Untersuchung, die es ermöglicht, die Veränderungen der Zellen des Uterusabschnitts zu erkennen, indem eine Probe von endozervikalen Zellen durch einen Tupfer entnommen wird .
Für sexuell aktive Frauen wird empfohlen, sich ab dem 25. Lebensjahr alle drei Jahre einem PAP-Test zur Überwachung und Früherkennung von Krebsvorstufen zu unterziehen.
Schau das Video
- Schau dir das Video auf youtube an
Therapie
Die Therapie zur Behandlung von HPV-Infektionen hängt von der Art des Papillomavirus ab, das an der Läsion beteiligt ist; Wenn beispielsweise HPV die Haut infiziert und das Wachstum von Warzen an Händen und Füßen fördert, ist möglicherweise nicht einmal eine medikamentöse Therapie erforderlich: Tatsächlich bilden sich von selbst zurück mit Kryotherapie, Lasertherapie und Elektrokoagulation behandelt werden, auch die direkte Applikation von Medikamenten wie Retinoiden, Virostatika, Immunmodulatoren und Salicylsäure kann die Heilungszeiten beschleunigen.
Gleiches gilt für die Behandlung scharfer Warzen: Insbesondere bei asymptomatischen und kleinen Läsionen kann eine medikamentöse und medizinische Behandlung (z. B. Operation, Lasertherapie etc.) entfallen. Bei den gefährlichsten Papillomavirus-Infektionen, die an der Entstehung von Gebärmutterkrebs beteiligt sind, ist die Therapie problematischer: Strahlen- und Chemotherapie, möglicherweise damit verbunden, begünstigen das Absterben bösartiger Zellen, bei Frauen mit Gebärmutterhalskrebs im Frühstadium wird eine Operation empfohlen Weitere Informationen: Lesen Sie den Artikel zur Behandlung von Gebärmutterhalskrebs.
Prävention von HPV-Infektionen
Impfprophylaxe schützt vor HPV-Infektionen: Der quadrivalente Impfstoff bietet einen guten Schutz gegen die Genotypen, die an den meisten gutartigen Warzengeschwüren beteiligt sind, wie Genitalwarzen (HPV 6 und HPV 11) und zervikalen neoplastischen Läsionen (HPV 16 und HPV 18 .). ). In einigen Regionen Italiens wird der Papillomavirus-Impfstoff kostenlos an Mädchen unter 12 Jahren verteilt; die beliebtesten Impfstoffe sind Cervarix (der nur gegen HPV 16 und 18 schützt), Gardasil, Gardasil-9 und Silgard.Der Impfstoff wird in drei geteilten Dosen verabreicht und intramuskulär injiziert; die zweite Dosis sollte zwei Monate nach der ersten und die dritte nach 4 Monaten nach der zweiten eingenommen werden.
Zusätzlich zur Impfprophylaxe besteht die Möglichkeit einer Post-Ansteckungs-Impfung: Nach einer mutmaßlichen Exposition mit dem Virus kann die Frau den Impfstoff anfordern, ein Medikament, das zur Behandlung der Krankheit nützlich ist, wenn der Erreger bereits in den Körper eingedrungen ist.
Auch nach der Impfung wird – insbesondere Frauen – empfohlen, regelmäßige Routinekontrollen fortzusetzen: Tatsächlich schützt der Impfstoff NICHT gegen ALLE Arten von Papillomaviren.