Wie viele Arten von Brustkrebs gibt es?
Es wird normalerweise klassifiziert in infiltrierende duktale und in infiltrierende lobuläre, je nachdem, ob es aus den Zellen des Epithels der Läppchen oder aus denen der Ductus stammt, infiltrierend, weil es sich über das Epithel hinaus erstreckt und auch nahe und manchmal entfernte Strukturen betrifft (Metastasen in Lymphknoten und anderen Organen). In der Gruppe der infiltrierenden duktalen Karzinome gibt es eine Untergruppe von Tumoren, die als bezeichnet wird infiltrierendes duktales Karzinom nicht anders angegeben (NAS), extrem aggressiv und bösartig, und die leider 50% der Brustkrebserkrankungen ausmacht. Das infiltrierende lobuläre Karzinom hingegen wird in fünf Varianten unterteilt: klassisch, solide, tubulo-alveolär und gemischt. Die soliden und tubuloalveolären Formen haben eine bessere Prognose als die anderen drei.
Es gibt auch das Paget-Karzinom, eine eigenständige Variante, bei der die Tumorzellen aus den Epithelzellen der Brustwarze stammen, die rot, eingezogen und manchmal blutend erscheint. Dieser Tumor ist häufig mit infiltrierendem duktalen Karzinom, am häufigsten vom NAS-Typ, assoziiert.
Die entzündliches Karzinom es ist stattdessen durch eine schnell wachsende, oft schmerzhafte Verdickung gekennzeichnet, wobei die darüber liegende Haut heiß, rot und geschwollen erscheint.Es metastasiert sehr schnell und früh, insbesondere in das Lymphsystem.
Endlich finden wir die juveniles Karzinom, die sehr selten ist und eine ziemlich günstige Prognose hat.
Symptome und Anzeichen von Brustkrebs
Weitere Informationen: Brustkrebssymptome
Die Symptomatologie hängt von der Art des Tumors, seinem Durchmesser, seiner Ausbreitung und dem Alter des Patienten ab.In den ersten Formen haben wir eine frühe Symptomatik, die durch das Vorhandensein einer einzigen Masse gekennzeichnet ist, die im Allgemeinen weniger als 5 Zentimeter im Durchmesser hat , jedoch mit extrem variablem Volumen, mit harter, faseriger, fast hölzerner Konsistenz (wie Holz) mit schlecht definierbaren Rändern, beweglich oder nicht sehr beweglich auf den darunter liegenden oberflächlichen und tiefen Ebenen. Es darf auch nicht von der Umgebung trennbar sein Gewebe und ist zunächst nicht schmerzhaft, mäßige Erosionen oder Schwellungen oder seröse oder Blutabsonderungen aus der Brustwarze, Faltenbildung der darüber liegenden Haut, Volumenzunahme der axillären Lymphknoten auf derselben Seite der erkrankten Brust, die jedoch noch beweglich sind, können koexistieren Späte Anzeichen, die typisch für einen bereits fortgeschrittenen Tumor sind, sind stattdessen auf das Vorhandensein einer Masse von beträchtlichem Volumen zurückzuführen, die größer als 5 cm ist und in Bezug auf die Ebenen fixiert, nicht beweglich ist der darunter liegenden Brust (Brustmuskel und Brustwand), mit begleitendem Ödem (Schwellung) der Brust, die ebenfalls rot ist, schmerzhaft ist, mit an der Haut haftender Schwellung (Orangenhaut) und deren Infiltration oder Ulzeration, manchmal Hautknötchen (Sekundärtumoren) die sich von der Hauptmasse abgelöst haben), axilläre Lymphknoten vergrößert und in den darunter liegenden Ebenen fixiert, Brustwarzenretraktion, manchmal Armödem auf derselben Tumorseite.
Der Krebs kann sich auf benachbarte Organe wie die Lunge oder über die Lymphgefäße, auf die Lymphknoten in der Achselhöhle, über das Blut, auf die Knochen, die Leber und das Gehirn ausbreiten.
Diagnose
Siehe auch: CA 15-3: Tumorantigen 15-3
Es ist sehr wichtig, den Patienten zu befragen (Anamnese), um das Vorliegen eines möglichen Risikofaktors, insbesondere für einen Brustkrebs in der Familie, zu erfahren. Anschließend wird der Arzt zum "Inspektion, um etwaige Asymmetrien der Form oder des Volumens einer Brust in Bezug auf die andere zu erkennen und Abtasten, die durchgeführt werden muss, während der Patient mit den Armen hinter dem Kopf liegt: Er bewertet die Konsistenz, das Volumen, die Empfindlichkeit und die Beweglichkeit des Knotens in Bezug auf die darunter liegenden Ebenen. Wir kommen dann zur instrumentellen Diagnose: die Mammographie an beiden Brüsten (beidseitig) ist die Planung jedes diagnostischen Vorgehens und auch der Therapie unabdingbar. Sie kann einen Tumor hervorheben, bevor die Raumforderung tastbar wird (präklinische Phase) und erkennt dank der stereotaktischen Technik, also der dreidimensionalen Konfiguration des verdächtigen Areals, etwa 70 % der Läsionen, die kleiner als 1 Zentimeter sind ist die zuverlässigste Untersuchung, um Läsionen mit kleinem Durchmesser zu erkennen. Die Nachteile betreffen dagegen die reduzierte Spezifität in einer Brust junger Frauen oder den Nachweis eines sehr peripheren Tumors.zytologische Untersuchung durch Feinnadelpunktion: Mit einer feinen Nadel wird unter Ultraschallkontrolle Material aus der Läsion abgesaugt, das dann unter dem Mikroskop analysiert wird, um zu sehen, welche Art von Zellen sie bilden (ob bösartig oder gutartig). Die zytologische Untersuchung kann ebenfalls durchgeführt werden bei Ausfluss aus der Brustwarze oder bei fragwürdiger Schwellung. Für den Fall, dass diese Beurteilung nicht durchgeführt wurde oder auf jeden Fall die Zweifel an der Diagnose nicht ausgeräumt hat, wird eine durchgeführt Biopsie, d.h. eine kleine Operation, um ein kleines Stück Tumorläsion zu entfernen, das unter einem Mikroskop weiter analysiert wird, um zu sehen, wie viel umliegendes Gewebe infiziert wurde (histologische Untersuchung).
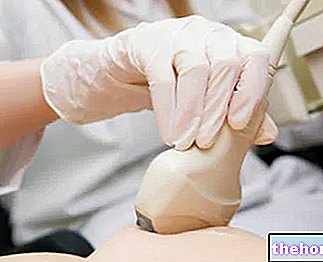
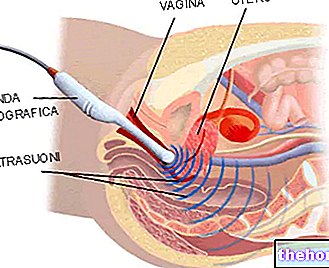
L"Ultraschall Es ist besonders indiziert zur Unterscheidung flüssigkeitsgefüllter Zysten von soliden Läsionen, als diagnostische Studie bei zweifelhaften tastbaren Läsionen in Verbindung mit der Mammographie und als Leitfaden für die Feinnadelpunktion.Es hat eine geringe Sensitivität für kleinere Läsionen von einem Zentimeter, ist aber vorzugsweise als Kontrollinstrument bei jungen Frauen unter 30, die dichte Brüste haben, die mit dieser Technik besser untersucht werden können.
Schließlich gibt es eine Prüfung namens Duttogalaktographie, die darin besteht, "eine farbige radioaktive Substanz mit einer Nadel in die Milchgänge zu injizieren. Wenn eine Masse vorhanden ist, sehen Sie auf Röntgenaufnahmen einen Defekt beim Füllen der Milchgänge mit dem Farbstoff. Es unterscheidet mich nicht zwischen gut- und bösartigen Läsionen, ist aber bei serösen oder Blutsekreten aus der Brustwarze oder bei Verdacht auf einen duktalen Tumor indiziert.
Screening
Selbstuntersuchung der Brust
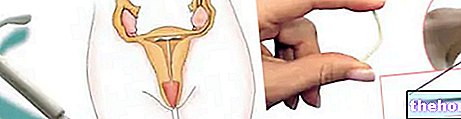
Sehr wichtig ist die Brust-Selbstuntersuchung, die die Frau ab dem 20. Lebensjahr jeden Monat durchführen sollte, am besten in der Woche, in der sie gerade die Menstruation beendet hat (die Brüste sind weniger geschwollen), ausgestreckt und mit einem Arm hinter dem Kopf . die kontralaterale Hand muss von der Brustwarze ausgehen und mit kreisenden Bewegungen von zuerst leichter und dann tieferer Palpation die gesamte Brust bis zur Brust und auch die axillären Lymphknoten sondieren.Der Gynäkologe oder Hausarzt kann dies auch beurteilen Brust der Patientin, falls von dieser gewünscht.
Ab dem 20. bis 40. Lebensjahr sollte sich die Frau zusätzlich zur Selbstuntersuchung mindestens alle drei Jahre einer Brustuntersuchung unterziehen, insbesondere wenn sie die Antibabypille einnimmt; hier wird sie eingehender untersucht und Ultraschall.
Mammographie
Für weitere Informationen: Mammographie
Die erste Mammographie muss im Alter von 40 Jahren durchgeführt werden, danach alle 12 Monate. Bei Patienten mit Risiko für Vertrautheit oder andere sollte sie stattdessen mit 30 beginnen und dann immer einmal im Jahr.Bei einem tastbaren nicht-malignen Knoten sollte die Mammographie nach 6 Monaten wiederholt werden.
Wenn der Knoten im Verdacht steht, bösartig zu sein, aber kleiner als 2 Zentimeter ist, sollte man nach 2 Monaten eine machen, um zu sehen, ob er gewachsen ist oder nicht; bei Verdacht und mehr als 2 Zentimetern sollte sofort eine Nadelpunktion durchgeführt werden.Ab dem 55. Lebensjahr kann die Mammographie alle zwei Jahre statt einmal im Jahr durchgeführt werden, da das höchste Risiko für die Entwicklung einer Mammographie zwischen 40 und 50 liegt -55 Jahre und stattdessen erleiden die Brüste nach der Menopause einen gewissen Grad an Atrophie.
Chirurgische Therapie
Für weitere Informationen: Mastektomie
Die totale Mastektomie (Entfernung der gesamten Brust) stellte über viele Jahre die Therapie des DCIS dar (Duktales Karzinom in situ); während die Zahl der Lokalrezidive reduziert wird (mit Mastektomie waren es 1-2%, heute ohne totale Mastektomie 15-20%), bringt es keine Verbesserung des Überlebens im Vergleich zur konservativen Operation (Entfernung von nur einem Bruststück → partielle Mastektomie).
Darüber hinaus wird die Strahlentherapie mittlerweile auch postoperativ eingesetzt: Sie reduziert die Zahl der Lokalrezidive bei Patientinnen ohne totale Mastektomie und gilt derzeit für die Mehrzahl der Patienten mit DCIS als Standardtherapie.
Obwohl die meisten Frauen mit DCIS Kandidaten für eine konservative Operation sind, ist die totale Mastektomie jedoch immer noch die Behandlung der Wahl bei kleinen Tumorläsionen, die über die Brust verteilt sind.
Schließlich ist die Wirksamkeit von Hormonbehandlungen mit einem Medikament namens Tamoxifen bei der Verringerung des Risikos von Lokalrezidiven und kontralateralem Brustkrebs. Es ist eine Anti-Östrogen-Verbindung, was bedeutet, dass es Östrogen daran hindert, Krebszellen zu vermehren.
Die radikale Mastektomie stammt aus dem Jahr 1894 und stellt die praktische Anwendung einer Theorie dar, nach der Krebs eine Krankheit ist, die sich von ihrem Entstehungsort zu nahegelegenen (regionalen) Lymphknoten ausbreitet und den Lymphgefäßen (die zu ihnen führen) in einer geordneten Weise. .
Die Entwicklung konservativerer Operationstechniken und damit die Vermeidung der Entfernung einer "ganzen Brust" ergibt sich aus der Vorstellung, dass Brustkrebs eine Erkrankung ist, die von Beginn an den ganzen Körper betrifft (systemische Beteiligung), für das häufige Auftreten, von Anfang an seiner mikroskopischen Metastasen in Knochenmark, Leber und Lunge. Daraus folgt, dass nach dieser Theorie eine radikale Operation das Überleben nicht verbessert, sondern durch die Kombination einer Strahlen- oder Chemotherapie mit einer konservativen Operation verbessert werden kann.
Zahlreiche Studien haben seit den 1970er Jahren gezeigt, dass es hinsichtlich der Prognose keinen Unterschied zwischen konservativer Behandlung und radikaler und entstellender Operation gibt.Bei Patienten mit Tumoren im Frühstadium wird eine konservative Operation mit anschließender Strahlentherapie empfohlen, sofern keine andere Präferenz vorliegt durch die Patientin oder bei Vorliegen von Kontraindikationen Die Wahl der chirurgischen Behandlung muss in jedem Fall die Präferenzen der Frau berücksichtigen, da die konservative Behandlung die Bereitschaft voraussetzt, sich 5-6 Wochen täglich einer Strahlentherapie zu unterziehen und akzeptieren das Risiko eines Lokalrezidivs in der Größenordnung von 10 %, das höher ist als das von Patienten, die sich einer totalen Mastektomie unterziehen.
Weitere Artikel zum Thema "Brustkrebs: Symptome und operative Therapie"
- Risikofaktoren für Brustkrebs
- Brustkrebs
- Duktales Karzinom in situ - lobuläres Karzinom in situ
- Brustkrebs: Strahlentherapie, Chemotherapie und Hormontherapie
- Brustkrebs und Schwangerschaft
- Brustkrebs - Medikamente gegen Brustkrebs